腹腔镜手术治疗脐尿管囊肿合并感染的临床疗效分析(附11例报告)*
2021-09-02刘刚周骏施浩强杨诚宋正尧杨发武梁朝朝郝宗耀
刘刚,周骏,施浩强,杨诚,宋正尧,杨发武,梁朝朝,郝宗耀
(1.安徽医科大学第一附属医院泌尿外科,安徽合肥230032;2.安徽省濉溪县医院泌尿外科,安徽淮北235000)
30 岁以下脐尿管囊肿患者发病多以脐部表现为主,30 岁以上患者病灶多近膀胱部。病灶较小时患者一般无临床症状,感染是脐尿管囊肿最常见的并发症,常会形成脓肿。对于脐尿管囊肿合并感染的患者来说,关于其诊断依据、治疗方法、手术方式和时机选择、术后效果等报道较少,且尚未达成共识。本研究回顾性分析2016年3月-2019年3月本院收治的11例采取腹腔镜手术治疗脐尿管囊肿合并感染患者的临床资料,效果满意。现报道如下:
1 资料与方法
1.1 一般资料
11 例患者中,男7 例,女4 例,年龄4~55 岁,平均28 岁。其中,4 例因单纯脐周疼痛就诊,1 例因脐部包块伴疼痛1年就诊,1 例因腹部疼痛伴尿频尿痛就诊,5 例脐部疼痛伴渗液或流脓就诊。所有患者术前行彩超和CT 等影像学检查,囊肿平均直径为36.4 mm,囊肿均位于膀胱与脐之间。彩超表现为囊性暗区、边界清晰、混合低回声包块;CT提示脐下前腹壁正中类圆形低密度影,部分病例增强后囊壁强化,病灶周边可见炎性反应所致的絮片状或条索状密度增高影(附图)。根据临床病史特点和影像学检查结果,所有患者均确诊为脐尿管囊肿伴感染,术前均给予头孢美唑+奥硝唑抗感染3~7 d,1 例术前合并尿频尿痛的患者行中段尿细菌培养及药敏检查,结果为阴性。由于脐部卫生条件差,细菌来源途径复杂,术前均未留取脐部渗液标本。见附表。
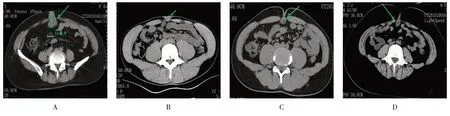
附图 典型病例影像学资料Attached fig.Imaging data of typical case
1.2 手术方法
所有患者行气管插管全身麻醉,取头低足高仰卧位,臀下垫一软垫,留置导尿管。用气腹针在脐与剑突连线中点建立气腹,置入10 mm套管,将腹腔镜镜头进入腹腔,检查穿刺点方向无活动性出血及肠管损伤后,于直视下在腹直肌外侧缘平脐的左右两侧分别置入5和12 mm套管。寻找脐正中韧带,定位脐部对应腹膜,在腹腔内切开腹膜并分离出脐尿管及周围组织,向上分离至腹壁侧脐内口予以离断。沿脐尿管周围脂肪组织与前腹壁腹横筋膜之间无血管平面,使用超声刀钝、锐结合依次向下腹壁分离,切除脐尿管、周围脂肪组织及其表面腹膜,显露腹直肌后鞘直至盆底,完整切除脐尿管及其周围脂肪组织至盆底、膀胱前壁。用电凝钩沿两侧脐血管处打开耻骨后间隙,超声刀凝闭双侧脐血管后予以离断,沿膀胱前壁脂肪与盆壁之间无血管层面逐步松解、游离骨耻后间隙,用导尿管注水使膀胱充盈,确定囊肿与膀胱的间隙,完全游离脐尿管及肿块后,用Hem-o-lock 夹夹闭脐尿管远端,完整切除脐尿管、脐尿管肿物、脐正中韧带和部分膀胱顶壁。将标本置入防渗漏标本袋后取出,留置一根引流管,最后关闭各切口。
2 结果
11 例患者均成功完成手术,无中转开放手术。手术时间90~200 min,平均136 min;平均留置导尿6 d;平均住院天数为12 d;8例术中留取标本行细菌培养及药敏检查的患者中,2例细菌培养结果显示为金黄色葡萄球菌,6例为阴性。所有患者术后病理报告均符合脐尿管囊肿。患者切口均愈合良好,术后无复发、切口感染和切口疝等严重并发症;术后随访1~5年,术后无复发、切口感染和切口疝等严重并发症。
3 讨论
脐尿管疾病是一种罕见的脐尿管异常,通常认为成人脐尿管异常的发生率为1/5 000,婴儿脐尿管异常的发生率低于1/150 000。近年来,该病发病率呈上升趋势,有报道[1]指出,15 岁以下儿童发病率为1.6%,成人为0.063%。感染是其最常见的并发症,在感染控制后应尽早手术切除。脐尿管在胚胎早期连接膀胱和尿囊,膀胱顶部与脐管相连通,随着胚胎发育,膀胱逐渐下降,脐与膀胱顶之间形成一条细管,即脐尿管,随着膀胱逐渐下降,脐尿管的管腔闭塞并形成一条纤维束,即脐正中韧带。脐尿管位于腹膜外锥形腔隙的中央,基底部位于膀胱前壁顶部,尖端直至脐部,长约3~10 cm,直径约8~10 mm,闭锁的动脉贯穿其中。脐尿管闭锁不完全,可导致其发生病变,包括:脐尿管未闭、脐尿管窦道、脐尿管囊肿和脐尿管憩室等。如果脐尿管完全不退化,使膀胱顶部与脐相通,会导致新生儿脐尿管瘘。如果两端退化但中段有管腔残存,会形成脐尿管囊肿。如果只有一端退化,则会形成脐窦或膀胱顶部憩室,但该类型极为少见。脐尿管疾病通常因新生儿出生后脐部流液而被发现,多数以急腹症为首要症状,也有少数患者表现为结石、肠梗阻、肠瘘、坏死性筋膜炎,累及膀胱壁时可出现尿频、尿急、尿痛和血尿等症状。该病易与腹部或其他盆腔疾病相混淆,主要依据脐尿管畸形的胚胎发育、解剖和影像学特征来鉴别。
脐尿管囊肿多见于男性,伴有感染时可表现为腹痛、腹部包块、脐部渗液、发热、尿频和尿急等膀胱刺激征,是脐尿管畸形中最常见的类型。主要依据临床病史特点和影像学检查(B超、CT、MRI、排泄性膀胱尿路造影和膀胱造影[2])来确诊。B 超具有应用广泛、价格便宜和诊断速度快等特点,可确定脐尿管畸形的病变范围及性质,是目前诊断该疾病最准确的方法,准确率高达91.3%[3],通过结合超声造影可提高鉴别诊断水平[4]。严重感染或B 超显示不清时,可通过MRI 对囊性变进行更准确的组织特征描述。与MRI 相比,CT 有助于明确脐尿管囊肿的解剖情况和范围,同时可评估疾病的程度和潜在的并发症[5],对于增强后强化不均匀者,则提示有感染或恶变的可能。患者在合并感染的情况下可表现为脐部流脓、泌尿系感染及下腹部痛,如未及时明确诊断及治疗,可能发生败血症、瘘管形成、窦道形成或向膀胱及腹腔破溃等,导致腹膜炎及肠穿孔。诊断性腹腔镜可在影像学诊断不明确的情况下证实脐尿管残留畸形,对于单纯脐尿管囊肿术前未合并感染者,行相应的外科手术前可不予以抗生素治疗[6]。脐尿管囊肿推荐的手术方法是完全切除,切除不完全可导致复发及残余物向恶性转化[7]。有学者[8]认为,术前予以引流及抗生素治疗,可明显减少术后并发症发生,但充分引流+抗生素+手术的方案会延长住院时间,增加治疗费用和患者痛苦。目前,脐尿管囊肿合并感染的首选方案是术前抗生素治疗加手术完全切除[9]。因头孢菌素类药物在血液和尿液中浓度高,仍是泌尿外科预防感染的首要选择[10]。术前积极控制感染,可避免手术继发尿源性脓毒血症,但抗菌药物的使用需根据患者临床表现和尿培养结果及时进行更换[11]。有研究[12]报道,出生后1年内的轻症婴幼儿或无症状者,可选择保守治疗,对于无法自愈的脐尿管囊肿,应积极行外科手术治疗,以避免发生感染或脐尿管腺癌。腹腔镜入路治疗脐尿管疾病,具有创伤小、视野清晰、术中损伤小、术后疼痛轻、患者可早期下床活动的优势,而开放入路恢复时间长、瘢痕大、患者疼痛更明显,术后发生肠梗阻、切口感染和腹膜缺失的概率增加,还可能导致腹壁薄弱或缺损,出现切口疝。抗生素+腹腔镜微创手术治疗效果更为显著,并发症和住院时间均明显减少,在治疗脐尿管囊肿合并感染的成人及患儿中越来越受欢迎[13]。
综上所述,脐尿管囊肿合并感染具有特殊的解剖结构、病理类型、临床症状和影像学表现,腹腔镜手术治疗该病微创、安全、简单、有效,但由于病例数较少,远期疗效仍需要进一步随访验证。
