腹部超声联合阴道超声诊断妇产科急腹症的应用价值研究
2021-08-18张志蓓
张志蓓
湖北省荣军医院超声科,湖北武汉 430000
急腹症是多种腹部急性疾病的统称,也是急诊科中最常见的一种疾病,其中绝大部分为妇科急腹症,常见包括异位妊娠破裂、黄体破裂等,由于起病急骤且病情严重,将对患者的生命安全造成严重威胁[1]。因此,对于妇科急腹症患者,作出及时、准确的病情诊断,对挽救患者生命安全意义重大[2]。超声属于临床诊断中的常用手段,诊断率较高,且费用低廉,其可分为阴道超声与腹部超声两种方式,各有利弊。近年来的研究发现,两种方法联合诊断,往往能发现更多的诊断信息,防止漏诊、误诊的发生,提高准确率[3-4]。鉴于此,本研究选取2017年1月至2019年12月本院经手术和病理确诊为妇科急腹症的78例患者,总结其腹部超声与阴道超声诊断特点,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月2019年12月本院收治的妇科急腹症患者资料,选取同时行腹部超声与阴道超声两项检查的病例,共78例,所有病例诊断均由实验室检查及手术、病理结果证实。患者年龄18~72岁,平均(42.65±13.54)岁,其中卵巢囊肿蒂扭转8例、急性盆腔炎27例、异位妊娠22例、黄体破裂11例、前置胎盘6例、不全流产4例,文化程度:小学15例,初中25例,高中19例,专科及以上19例。
1.2 纳入与排除标准
纳入标准:①所有患者均符合《妇产科学(第9版)》中的相关疾病的诊断标准[5];②均存在腹痛、阴道流血或者停经等表现者;③意识清楚,认知、交流功能正常者。
排除标准:①合并严重心肝肾功能障碍患者;②HIV感染、活动性结核者;③合并自身免疫性疾病及应用免疫抑制剂者;④肿瘤晚期有远处转移或局部广泛浸润仅行姑息切除者;⑤合并有严重精神疾病或者智力障碍的患者;⑥临床资料不全者。
1.3 方法
选择美国飞利浦Clear Vue 580超声诊断仪给所有患者开展腹部超声、阴道超声两项检查,具体操作如下。①腹部超声:将探头频率控制在3~4 MHz,指导患者在检查前将膀胱维持在充盈状态,后取仰卧位,给其下腹部开展横切面、纵切面以及斜切面扫查,对患者的子宫大小、是否存在妊娠囊与直肠子宫凹陷和附件等位置是否存在异常包块等进行详细观察,并确定盆腔中是否伴随液性暗区等。②阴道超声:将阴道探头频率在5~9 MHz,指导患者将膀胱排空后采取截石位,涂抹适量耦合剂至阴道探头的顶端位置,并套好一次性避孕套,后将探头缓慢置入到患者阴道中,通过阴道探头轻触宫颈部,对子宫大小与内膜厚度开展测量,进行多切面扫查,仔细观察子宫位置和形态、子宫肌层与内膜回声和其形态学改变、宫腔中是否存在异常团块、积液及宫旁组织是否存在异常回声等。
1.4 观察指标及评价标准
比较不同检查方式检出妇科急腹症的比例,并以病理检查为金标准,统计不同检查方式检出的阳性检查率,分析两种超声联合诊断妇科急腹症的敏感度以及准确率。计算公式[6]:敏感度=真阳性例数/(真阳性+假阴性)例数×100%;准确性=(真阳性+真阴性)例数/总例数×100%。
1.5 统计学处理
采用SPSS 20.0统计学软件对所有数据进行统计分析。腹部超声及阴道超声统计分析数据采用审核后结果(完全符合+部分符合)。同种疾病、不同诊断方法诊断价值比较采用χ2检验。两组间差异比较,服从正态分布时采用独立样本t检验分析。计数资料采用[n(%)]进行统计描述,组间差异比较采用χ2检验进行分析。P<0.05为差异有统计学意义。
2 结果
2.1 不同检查方式的诊断结果比较
腹部超声联合阴道超声在妇科急腹症中卵巢囊肿蒂扭转、急性盆腔炎、异位妊娠、黄体破裂、前置胎盘、不全流产的检出率明显高于两种方式单一检测,差异有统计学意义(P<0.05),见表1。

表1 不同检查方式的诊断结果比较[n(%)]
2.2 不同检查方式与病理检查结果比较
腹部超声联合阴道超声检出妇科急腹症的例数与金标准更接近,其次为阴道超声。腹部超声与金标准比较,差异有统计学意义(χ2=32.651,P=0.001),阴道超声与金标准比较,差异有统计学意义(χ2=19.0791,P=0.001),腹部超声联合阴道超声与金标准比较,差异有统计学意义(χ2=6.2400,P=0.0125),见表 2。
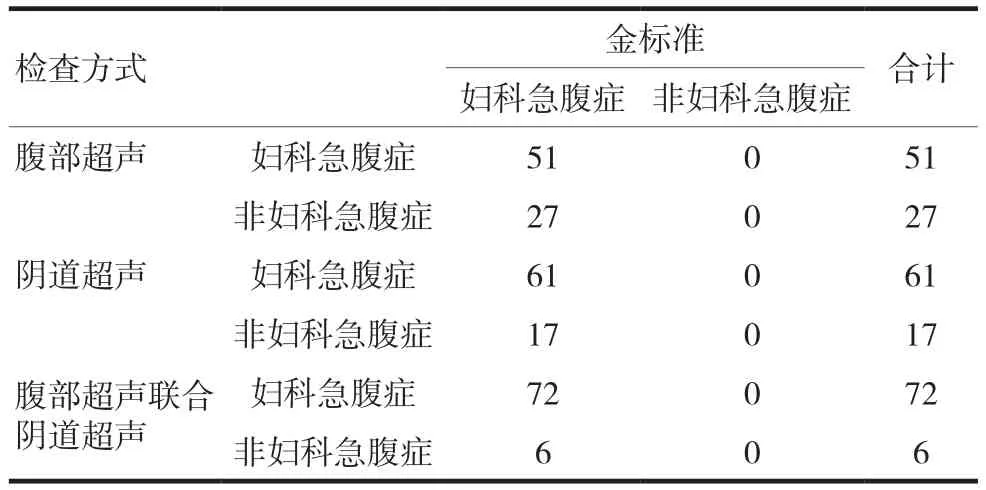
表2 不同检查方式与病理检查结果比较
2.3 两种检查方式超声图表现比较
腹部超声联合阴道超声检出妇科急腹症的准确率、敏感度均为明显高于两种方式单一检测,差异有意义(P<0.05),见表3。

表3 两种检查方式的超声图表现比较[n(%)]
3 讨论
妇产科急腹症是临床发病率较高的一种疾病类型,以腹部疼痛为典型特征,具有病因复杂、进展快、症状表现易与其他疾病混淆不清特点[7]。近年来,妇产科急腹症的患病人数不断增多,若未能得到及时有效对症治疗将严重威胁到女性生命健康,而患者能否得到准确诊断将直接影响到治疗方式的选择及患者预后[8]。目前,有关妇产科急腹症的临床诊断手段较多,伴随医学技术不断进步,超声在临床上的应用范围不断扩大,其凭借操作方便、灵活性较强、创伤低以及视野开阔等优点被普及到妇产科检查中,能为有关疾病治疗带来重要的参考依据[9]。临床主要包含腹部超声以及阴道超声等,其中腹部超声有着扫描范围广以及穿透力强等优点,但诊断准确率不高[10]。有研究发现[11],和腹部超声相比,阴道超声在图像清晰度和分辨率上更具优势,能提升妇科急腹症的诊断准确率。
杜晓宙等[12]对该院120例妇产科急腹症患者行TAS和TVS检查,结果显示,腹部超声联合阴道超声的应用价值更高。本研究结果显示,腹部超声联合阴道超声在妇科急腹症中卵巢囊肿蒂扭转、急性盆腔炎、异位妊娠、黄体破裂、前置胎盘、不全流产的检出率明显高于两种方式单一检测,提示两种超声联合检查更有利于妇科急腹症的检出,且腹部超声联合阴道超声检出妇科急腹症的准确率、敏感度均明显高于两种方式单一检测(P<0.05)。分析其原因如下:腹部超声属于异位妊娠主要检查手段,有着较广的扫查范围,能较为全面显示出腹腔内情况,特别是对异位妊娠破裂引发的大出血,可以迅速、准确显示腹腔中的积液量。然而腹部超声的探头分辨率不高,于分辨率上无显著优势,容易受到较多不利因素影响进而不能清晰显示出子宫和其附件,最终使得盆腔内肿块显示率大大下降,一定程度影响到疾病诊断[13]。开展阴道检查时能将探头置入到阴道中,清晰显示包块的大小、形状和位置等方面信息,同时不容易受到肥胖以及肠气等多种因素影响,有着良好的图像分辨率,可以将微小病灶检出,和腹部超声对比,分辨率和检出率更高,不易出现漏诊,能最大程度减少可疑病灶漏诊现象出现,尤其对于异位妊娠患者而言,可提前5~7 d观察到异位妊娠状况,为临床开展后续治疗工作提供出有利条件[14]。另外本研究发现,除两种方式联合之外,阴道超声的检出率仅次于联合检查,提示在妇科疾病方面,阴道超声应为必备检查项目,但需要注意,阴道超声在扫查范围上受到一定限制,不能全方位展示体积偏大包块,易引发漏诊现象。而联合检查将能进一步提升患者的诊断准确率,使漏诊误诊率下降,节省其就诊时间[15]。
综上所述,对于腹部超声检查未明确妇产科急腹症的患者,应开展阴道超声检查,联合两种检查方式对诊断妇产科急腹症有着重要价值。
