子宫内膜增生患者的中医临床特点分析
2021-08-08侯建峰卢丽波钟文珍李丽慧刘玲
侯建峰, 卢丽波, 钟文珍, 李丽慧, 刘玲
(1.广东省中医院珠海医院妇科,广东珠海519000;2.珠海市妇幼保健院,广东珠海519001)
子宫内膜增生是一种非生理性、非侵袭性的内膜增生,表现为腺体结构、腺体和间质比例的改变,导致子宫内膜量增多[1]。2014年世界卫生组织(WHO)在子宫内膜病理分类方面根据是否存在细胞不典型性分为子宫内膜增生不伴不典型增生(endometrial hyperplasia without atypia,EH)和子宫内膜不典型增生(atypical hyperplasia,AH)。子宫内膜增生属子宫内膜癌的癌前病变,又是育龄期非妊娠妇女异常子宫出血的常见病因,故应积极干预治疗。中医药在治疗月经失调方面有其特色和优势。子宫内膜增生属病理诊断,在中医妇科中无专门论述,可参照“崩漏”“月经过多”“经期延长”等论治。子宫内膜增生有其特殊的病理和预后,目前的中医妇科辨证尚未能全面体现其特点。我们认为,中医妇科也应与时俱进,不断结合现代医学的研究进展以丰富中医妇科辨证内涵,故有必要对该病的病证特点进行总结分析。我们赞同部分中医学者提出的“病理过程与证结合”[2]和“同病类证”[3]的辨证观点。基于此,本研究对子宫内膜增生的中医临床特点进行总结分析,并对其辨证提出思考。现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组采用回顾性调查分析方法,收集2016年5月至2020年5月期间在广东省中医院珠海医院妇科因“异常子宫出血”住院治疗,经宫腔镜检查及诊刮,病理诊断为EH或AH的患者,共112例。其中EH组90例,AH组22例;而EH组中,单纯性增生组73例,复杂性增生组17例。本研究符合医学伦理学要求并经过广东省中医院伦理委员会的审核批准(批件号:BE-2019-133-01)。
1.2 诊断标准所有病例均经宫腔镜检查及分段诊断性刮宫,内膜病理经广东省中医院珠海医院病理科诊断,并由2位病理医师核对,按2014年WHO子宫内膜病理诊断标准,诊断为EH或AH。其中EH仍按2003年WHO子宫内膜病理诊断标准分为单纯性增生和复杂性增生。
1.3 纳入标准①于2016年5月至2020年5月期间因“异常子宫出血”在广东省中医院珠海医院妇科住院治疗;②年龄为18~55岁;③子宫内膜病理诊断符合EH及AH的诊断标准;④临床资料完整的患者。
1.4 排除标准①合并有子宫腺肌病、黏膜下子宫肌瘤、肌壁间子宫肌瘤明显突向宫腔的患者;②合并有造血系统疾病以及严重的肝、肾功能异常的患者;③哺乳期患者;④临床资料不完整的患者。
1.5 研究方法采用回顾性调查分析方法。首先按全国普通高等中医药院校规划教材《中医妇科学》(第7版)[4]中的相关诊断标准,统计子宫内膜增生不同病理类型的中医辨病情况。进一步收集其发病年龄,月经色、量、质情况,伴随症状,舌脉,以及宫腔镜下表现、合并疾病和乳腺彩超等辅助检查情况,分析子宫内膜增生不同病理类型的中医证候及病机。
1.6 统计方法采用SPSS 22.0统计软件进行数据的统计分析。计量资料符合正态分布者用均数±标准差(±s)表示,组间比较采用t检验或方差分析;不符合正态分布者用中位数和四分位间距[M(P25~P75)]表示,组间比较采用非参数秩和检验。计数资料用率或构成比表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 发病年龄和病程分布情况表1和表2结果显示:不同病理类型子宫内膜增生患者的发病年龄和病程分布情况比较,差异均无统计学意义(P>0.05)。
表1 子宫内膜增生患者不同病理类型的发病年龄分布情况Table 1 Distribution of onset age of endometrial hyperplasia patients with various pathological types(±s)

表1 子宫内膜增生患者不同病理类型的发病年龄分布情况Table 1 Distribution of onset age of endometrial hyperplasia patients with various pathological types(±s)
?

表2 子宫内膜增生患者不同病理类型的病程分布情况Table 2 Distribution of the course of disease of endometrial hyperplasia patients with various pathological types [M(P25~P75)]
2.2 中医四诊资料分布情况表3和表4结果显示:除AH组的崩中暴下发生率[35.0%(7/22)]明显高 于EH组[7.8%(7/90)],且 差 异 有 统 计 学 意义(P<0.01)外,不同病理类型子宫内膜增生患者的其他中医四诊资料,包括月经情况(主症)、伴随症状(兼症)和舌脉情况比较,差异均无统计学意义(P>0.05)。主症方面,可反映实热之经血色红质稠、虚证之色淡质稀等多不典型;另一部分患者无月经失调,以超声内膜异常为主。兼症方面,常见为腰膝酸软、小腹隐痛,伴血虚者可见头晕乏力,其余多无典型兼症。舌质方面,常见舌淡黯和舌红;舌苔方面,可见少苔、薄白苔、薄白腻、黄腻苔等,但常需舍苔从证。脉象方面,兼血虚者,可见典型细数、沉细脉等,其余脉象繁杂,多需舍脉从证。综合中医四诊资料,其辨证以肾虚肝郁、血瘀气滞为主,出血过多时可伴血虚。
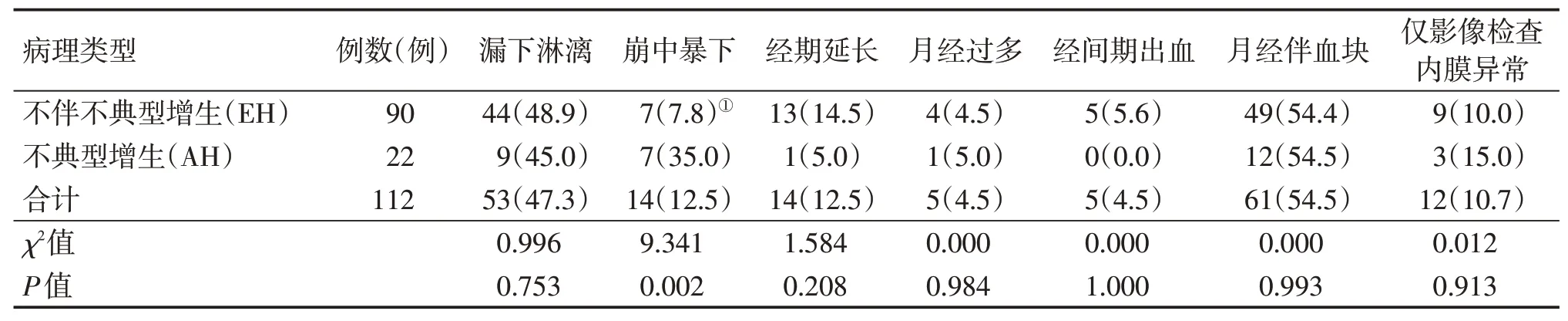
表3 子宫内膜增生患者不同病理类型的月经情况(主症)Table 3 Distribution of the primary symptoms of menstruation of endometrial hyperplasia patients with various pathological types [例(%)]

表4 子宫内膜增生患者不同病理类型的伴随症状(次症)和舌质情况Table 4 Distribution of the accompanying symptoms and tongue texture of endometrial hyperplasia patients with various pathological types [例(%)]
2.3 中医辨病分布情况表5结果显示:不同病理类型子宫内膜增生患者EH组与AH组比较,差异无统计学意义(χ2=4.528,P=0.807);在EH患者中,单纯性增生与复杂性增生比较,差异也无统计学意义(χ2=9.464,P=0.305)。
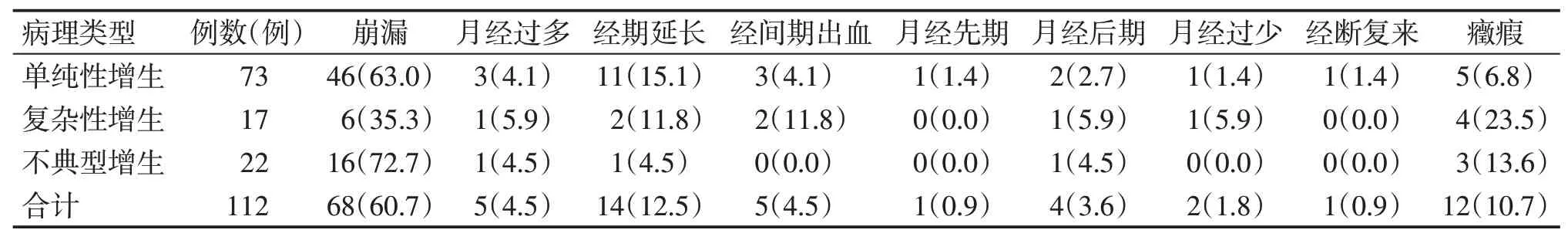
表5 子宫内膜增生患者不同病理类型的中医辨病分布情况Table 5 The disease differentiation for endometrial hyperplasia patients with various pathological types [例(%)]
2.4 宫腔镜下表现情况子宫内膜增生患者宫腔镜下均表现为内膜增厚,厚薄不均,局限隆起,局部血管丰富、扩张等;其中伴有典型子宫内膜息肉形成者占50.9%(57/112)。
2.5 合并疾病情况112例患者中,合并子宫肌瘤者占34.8%(39/112),合并子宫腺肌病者占12.5%(12/112),合并乳房美国放射线协会乳腺影像报告和数据系统(Brest Imaging-Reporting and Data System)分级2~4A类结节者占52.7%(59/112),未见乳房恶性肿瘤。并发贫血者占41.1%(46/112),其中发展至重度贫血者占7.1%(8/112)。
2.6 治疗转归情况90例EH患者中,7例因合并子宫腺肌病、子宫肌瘤等行全子宫切除术,81例予左炔诺孕酮宫内节育系统(曼月乐)治疗,2例以炔诺酮片口服治疗。所有EH保守治疗患者中17例失访,其余67例经1~2次复查内膜病理,均转阴性。22例AH患者中,19例行全子宫切除术;3例以曼月乐治疗,均经2次病理复查内膜转阴。
3 讨论
对于子宫内膜增生中医目前仍按“崩漏”“月经过多”等传统辨病。在此笔者提议可将中医辨病与西医进展接轨,如参考“异常子宫出血”的诊断及PALM-COEIN分类术语,以利于中医妇科诊断和术语规范化及中西医间交流。对于本病的辨证,目前尚无统一标准,通常参照传统“崩漏”的辨证,常见证型有脾虚、肾虚、血热、血瘀等。也有学者对本病辨证进行了探索。如贺丰杰等[5]认为,子宫内膜增生以血瘀证为主。丁芳等[6]则认为,本病辨证当以肾虚血瘀为主。而田淑霄认为,本病除归“崩漏”外,还属“癥瘕”范畴,治疗应止崩漏的同时兼顾软坚散结消癥[7]。另外,杨利侠等[8]认为,本病病机局部因素为虚、热、瘀,整体因素为阴虚阳搏,出血期的中医证型有肾虚夹瘀、阴虚夹瘀、气虚夹瘀、郁热夹瘀。可见,目前对子宫内膜增生的中医辨证尚未有统一认识。
从辨证角度,传统辨证以月经血之量色质及兼症辨,如经血色淡质稀,伴神疲乏力、纳呆便溏及相关舌脉等,辨为脾虚;伴腰膝酸软、头晕耳鸣等,辨为肾虚证。我们临床实践中发现,这种辨证常不典型,如经血量大,常伴色黯有血块;经血量少,则易色淡质稀;另外,各种典型兼症并不多见,以及存在舌、脉象不典型等现象,均给辨证造成一定的困扰。我们认为,本病虽按出血模式可辨为中医不同的“病”,但病理过程均为子宫内膜增生。故我们认同中西医结合研究中“病理过程与证结合”[2-3]的观点,认为本病病理过程一致,故应主证统一,在主证基础上可有兼证变化。该认识也符合中医“异病同证”“异病同治”之观点。
同时,我们认为,在辨证的时候,可将现代医学的研究进展与中医传统理论相结合,如宫腔镜下所见可拓展为“望”诊的范畴[9],以及现代病理有助于加深对疾病本质的理解[2]。本病发病常在“六七”之年,为“天癸”渐衰、肾气渐虚之时。主要症状以行经时间延长、淋漓不止或崩中暴下为主,部分无月经紊乱,仅彩超发现子宫内膜增厚不均或赘生物。宫腔镜下所见,以内膜增厚不均、血管丰富或息肉形成为主,病理表现为子宫内膜腺体量增多。对子宫内膜的变化取类比象,属于中医“肿”之表现,认为胞宫内膜之“肿”导致月经过多,或崩或漏。内膜“肿”的表现又符合中医“血瘀”之“肿块、出血、色脉改变”之辨证要点。兼症方面,常见腰膝酸软、小腹隐痛,前者为肾虚主象,后者为瘀血阻滞,不通则痛;而头晕乏力为出血过多致血虚时多见。舌质淡黯,符合肾虚之征。本病半数以上合并乳房肿物,乳腺为肝经循行,病机多为肝郁气滞,气滞又可为血瘀之因,月经病也与乳腺病辨证关系密切[10-11]。
综上所述,子宫内膜增生发病为“六七”之年,“天癸”渐衰,肾气渐虚,冲任不固,胞宫藏泻失职,致月经过多,或崩或漏;冲任虚损,胞宫血行无力,可致局部血瘀,形成内膜增生、息肉。随着血瘀的加重,可致子宫肌瘤、腺肌症。此外,肾气虚损,水不涵木,可致肝郁气滞,乳腺形成肿物;气滞又可促进血瘀发展。故总结该病的病机为血瘀气滞为标,肾虚肝郁为本,病因为随年龄增长,肾气渐虚,肝失疏泄,血气运行失调,病位在肝、肾、胞宫。失血过多时,可致血虚。治疗上当以化瘀行气、补肾疏肝为主,其临床疗效方面,有待进一步深入探讨。
