咽后淋巴结转移鼻咽癌患者血浆EBV DNA和血清EB抗体与预后的关系*
2021-08-04叶倩万鑫蕊宗井凤陈岩松崔兆磊陈燕
叶倩,万鑫蕊,宗井凤,陈岩松,崔兆磊,陈燕
[福建医科大学附属肿瘤医院(福建省肿瘤医院)1.检验科,2.放疗科,3.生物化学分子生物学研究室,福建 福州350014]
鼻咽癌(nasopharyngeal carcinoma, NPC)是起源于头颈部的常见恶性肿瘤,好发于东南亚和我国两广、福建等南方地区,其发生、发展与环境、遗传、化学等因素相关[1]。由于其解剖位置深,较难进行早期诊断,非角化性、未分化型为主要类型,与其他头颈部恶性肿瘤相比,NPC 发生淋巴结转移率高,其中咽后淋巴结转移率>70%。咽后淋巴结作为NPC 淋巴结转移的首站,其转移对肿瘤负荷和判断预后有重要临床意义,尤其对总生存率和远处转移生存率有较大影响,但对NPC 预后的影响尚有争议[2]。Epstein-Barr 病毒(EBV)是常见的一种γ 疱疹病毒,与NPC 的发生、发展密切相关。近年来的研究发现,血浆EBV DNA 在NPC 患者疗效监测和预后评价中有重要意义,尤其是治疗前后EBV DNA 浓度的变化对NPC 患者远处转移和局部复发有重要临床意义[3]。单项筛查VCA-IgA敏感性高,VEA-IgA 特异性高,但易导致漏诊和误诊的发生,故联合检测EBV DNA、VCA-IgA、VEA-IgA 对提高NPC 早期诊断的敏感性和特异性具有重要意义[4]。本研究回顾分析所收集病例的临床资料和EB 病毒相关指标,对影响NPC 预后的多种因素进行分析,以期对临床应用提供指导。
1 资料与方法
1.1 一般资料
选取2014年1月-2015年12月福建省肿瘤医院经鼻咽纤维镜检查、鼻咽病理活检确诊为NPC 的咽后淋巴结转移NPC 患者139 例。其中,男性107 例,女性32 例;年龄19~75 岁,中位年龄47 岁;病理分型以非角化型鳞癌为主,占98.6%(137/139)。根据AJCC分期(第8版)[5],初诊时Ⅱ期、Ⅲ期、Ⅳ期患者所占比例分别为3.6%(5/139)、33.1%(46/139)、63.3%(88/139)。
1.2 标本采集
分别抽取治疗前后患者清晨空腹静脉血8 ml。4 ml 于分离胶促凝管中,4 ml 于EDTA 抗凝管中,均室温或2~8℃静置30 min,以3 000 r/min 离心5min,分离得血清和血浆,标本于-20℃冰箱冷冻待检。
1.3 检测方法
血浆EBV DNA 采用qRT-PCR,试剂为中山大学达安基因股份有限公司生产,将待检血浆按照EBV DNA 检测试剂盒操作说明书进行核酸提取:50 μl DNA 裂解液振荡混匀,100℃干浴10 min,以13 000 r/min 离心5 min,各取2 μl 上清液进行PCR反应。反应参数:93℃预变性2 min,93℃变性45 s,55℃退火及延伸60 s,共10 个循环进行预扩增,随后按如下条件进行PCR 扩增:93℃变性30 s,55℃退火及延伸45 s,共30 个循环。同步扩增试剂盒内标准品和质控品,根据标准曲线CT 值由仪器分析软件自动计算各样本病毒拷贝数,>500 copies/ml 定义为阳性,质控品用于监控反应。血清EBV VCAIgA、VEA-IgA 采用酶联免疫吸附试验,试剂盒由德国欧蒙医学实验诊断股份有限公司生产,操作方法按照说明书规范进行,以S/CO>1.1 定义为阳性。
1.4 疗效评价
患者完成治疗计划3 个月后,依据体格检查、鼻咽镜、核磁共振成像等结果进行近期疗效评价,依据世界卫生组织实体瘤评价标准分为完全缓解(complete remission, CR)、部分缓解(partial remission,PR)、稳定(stable disease, SD)和进展(progressive disease,PD)。
1.5 随访
所有患者每周放疗、化疗期间体检,在出院后2年内每3 个月随访1 次,出院后第3~5年每半年随访1 次。随访方式为门诊和电话随访,随访内容包括完善的体检、血液学检查、胸片或胸部CT、腹部超声、纤维鼻咽镜,每半年复查鼻咽MRI,局部或颈淋巴结复发均需病理学诊断证实。
1.6 统计学方法
数据分析采用SPSS 23.0 统计软件。非正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,比较采用Wilcoxon 秩和检验,两独立样本差值比较采用Mann-Whitney 秩和检验。计数资料以率(%)表示,比较用χ2检验。Kaplan-Meier 法绘制生存曲线,比较用Log-rank χ2检验。采用Cox 回归模型进行单因素和多因素分析。P<0.05 为差异有统计学意义。
2 结果
2.1 咽后淋巴结转移NPC患者治疗前EBV DNA、VCA-IgA、VEA-IgA与临床病理特征关系
139 例咽后淋巴结转移NPC 患者在治疗前EBV DNA、VCA-IgA、VEA-IgA 的阳性检出率分别为95.7%(133/139)、93.5%(130/139)、59.7%(83/139)。不同T 分期、N 分期和临床分期的EBV DNA 浓度比较,差异有统计学意义(P<0.05)。不同临床分期VCA-IgA 浓度和VEA-IgA 浓度比较,差异有统计学意义(P<0.05),不同年龄、性别的EBV DNA 浓度、VCA-IgA 浓度和VEA-IgA 浓度比较,差异无统计学意义(P>0.05)。见表1。

表1 各临床病理特征咽后淋巴结转移NPC患者治疗前EBV DNA、VCA-IgA、VEA-IgA水平比较 M(P25,P75)

续表1
2.2 咽后淋巴结转移NPC 患者治疗前后EBV DNA、VCA-IgA、VEA-IgA水平的变化
咽后淋巴结转移NPC 患者治疗前后血浆EBV DNA 浓度比较,差异有统计学意义(P<0.05),治疗前后VCA-IgA 浓度和VEA-IgA 浓度比较,差异无统计学意义(P<0.05)。见表2。
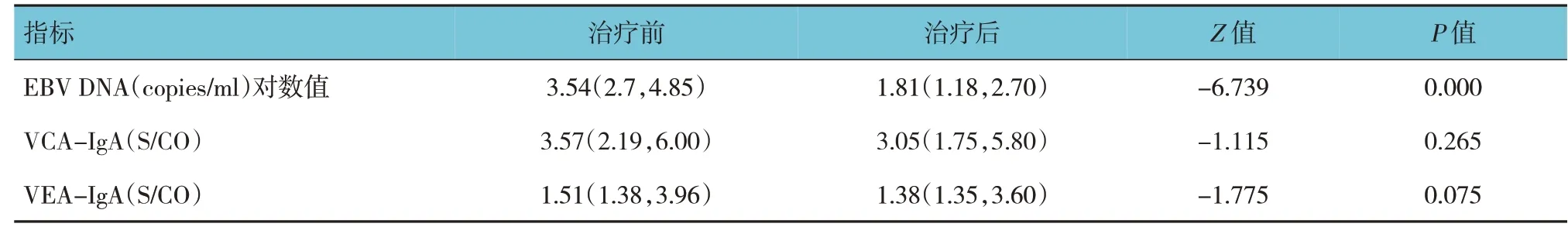
表2 咽后淋巴结转移NPC患者治疗前后EBV DNA、VCA-IgA、VEA-IgA水平比较 [n=139,M(P25,P75)]
2.3 咽后淋巴结转移NPC 患者治疗前后EBV DNA、VCA-IgA、VEA-IgA 的变化与临床疗效的关系
根据治疗后的临床转归,将139 例患者分为缓解组(CR、PR)和进展组(SD、PD),其中缓解组占63.31%(88/139),进展组占36.69%(51/139)。两组治疗前后EBV DNA 差值比较,差异有统计学意义(P<0.05),VCA-IgA 和VEA-IgA 差值比较,差异无统计学意义(P>0.05)。见表3。

表3 两组治疗前后EBV DNA浓度、VCA-IgA浓度和VEA-IgA浓度的差值比较 M(P25,P75)
2.4 咽后淋巴结转移NPC患者生存率分析
所有患者自确诊之日进行随访观察,死亡患者随访至死亡日,存活患者随访至2019年3月截止,中位随访时间51 个月(3~63 个月),计算患者的生存率。本研究81 例预后良好,44 例死亡,14 例失访,失访率为10.07%。经MRI、CT 以及组织病理学方法证明33 例进展,11 例局部复发,51 例远处转移,其中8 例骨转移,6 例肺转移,4 例肝转移,33 例多部位转移。咽后淋巴结转移NPC 患者4年总生存率为72.7%,T1期、T2期、T3期、T4期的4年总生存率分别为89.5%、80.8%、71.4%、59.6%,经χ2检验,差异有统计学意义(χ2=43.395,P=0.000)(见图1)。无远处转移患者和远处转移患者4年生存率分别为87.3%和51.3%,经χ2检验,差异有统计学意义(χ2=11.282,P=0.001)。远处转移患者和未远处转移患者的中位生存时间分别为32 个月和46 个月,经Log-rank χ2检验,差异有统计学意义(χ2=7.318,P=0.007),远处转移组低于未远处转移组(见图2)。缓解组和进展组4年生存率分别为85.6%和31.8%,经χ2检验,差异有统计学意义(χ2=16.764,P=0.001)。缓解组和进展组中位生存时间分别为48 个月和31 个月,经Log-rank χ2检验,差异有统计学意义(χ2=10.253,P=0.003),缓解组高于进展组(见图3)。无复发患者和复发患者4年生存率分别为72.6%和61.9%,经χ2检验,差异有统计学意义(χ2=9.573,P=0.004)。无复发患者和复发患者的中位生存时间分别为44 个月和28 个月,经Log-rank χ2检验,差异有统计学意义(χ2=9.154,P=0.004),无复发患者高于复发患者(见图4)。
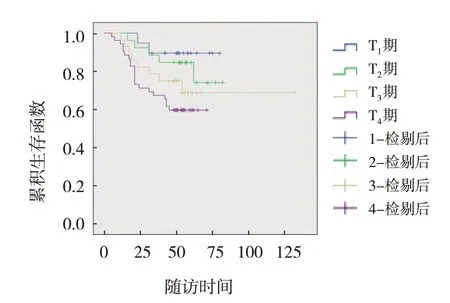
图1 不同T分期生存曲线

图2 远处转移生存曲线

图3 进展生存曲线

图4 局部复发生存曲线
2.5 咽后淋巴结转移NPC 患者预后的影响因素分析
利用Cox 回归模型对血清VCA-IgA、VEA-IgA 及EBV DNA 表达及其他临床病理特征进行单因素分析,结果表明:T 分期[=1.849(95% CI:1.324,3.032)]、N 分期[=1.651(95% CI:1.221,2.483)]、临床分期[=1.672(95% CI:1.371,1.961)]、EBV DNA水平[=5.324(95% CI:3.442,7.879)]、颈部淋巴结转移侧数[=1.565(95%CI:1.203,2.634)]、颈部淋巴结最大直径[=1.976(95% CI:1.547,3.538)]及远处转移[=1.346(95% CI:1.054,2.264)]是影响预后的主要因素(P<0.05),而性别、年龄、病理分型、分化程度、VCA-IgA 及VEA-IgA 差异无统计学意义(P>0.05)。见表4。

表4 影响咽后淋巴结转移NPC患者预后的单因素分析参数
以生存结局为因变量,将单因素分析有统计学意义的T 分期、N 分期、临床分期、EBV DNA 水平、颈部淋巴结转移侧数和最大直径以及远处转移作为自变量,纳入多因素Cox 回归模型分析,结果表明:临床分期[=2.162(95% CI:1.130,3.215)]、EBV DNA 水平[=2.324(95% CI:1.242,5.529)]、颈部淋巴结转移侧数[=3.012(95% CI:0.653,5.564)]是影响NPC 生存率的危险因素(P<0.05)。见表5。

表5 影响咽后淋巴结转移NPC患者预后的多因素分析参数
3 讨论
NPC 是我国南方地区高发的常见头颈部恶性肿瘤,随着医疗水平的提高,NPC 的5年生存率有较大的进展,但仍有60%~80%[6],NPC 的淋巴结转移率高,而咽后淋巴结是NPC 转移的首站淋巴结,是判断NPC 的预后和远处转移情况的重要影响因素[7]。本研究发现入组患者EBV DNA 比VCA-IgA 和VEA-IgA 阳性率高,且VCA-IgA 较VEA-IgA 高,T分期、N 分期和临床分期越大,EBV DNA 的拷贝数越高,与CHAN 等[8]报道一致。杜云等[9]报告VCAIgA、VEA-IgA 抗体水平随着临床分期的增大而升高,与本研究结果一致。
对治疗前后分析发现,治疗后EBV DNA 浓度显著下降,VCA-IgA、VEA-IgA 抗体水平无差,表明EBV DNA 对疗效观察更加敏感且优于VCA-IgA、VEA-IgA,大部分NPC 患者治疗后血清中仍然有较高滴度的抗体,可能与其在血清中的半衰期较长有关,与李仕伟等[10]报道相似。缓解组和进展组EBV DNA 治疗前后对数值差值比较有差异,而VCA-IgA、VEA-IgA 治疗前后差值比较无差异,提示EBV DNA 对肿瘤负荷、近期疗效评估有重要意义,与陈岩松等[11]和令狐颖等[12]报道一致,同时也进一步说明EBV DNA 对于疗效评估优于VCA-IgA、VEA-IgA。
本研究预后因素分析提示EBV DNA 与患者生存时间相关,与CHEN 等[13]的研究结果相似,而VCA-IgA、VEA-IgA 与患者的生存时间无明显相关,与其他学者研究结果一致[14-15]。EBV DNA 比VCA-IgA、VEA-IgA 更适用于NPC 患者的预后判断,可能与VCA-IgA、VEA-IgA 在血清中高滴度持续时间长有关。陈贤明等[16]报告不同性别的生存率比较,差异无统计学意义,与本研究结果一致。对年龄单因素分析提示年轻患者的生存率比老年患者高,但差异无统计学意义,分析原因可能与老年病人存在基础病、免疫力低下、对放疗或化疗的耐受能力差有关,不同于HE 等[17]研究结果。
宗井凤[18]报告T 分期是NPC 预后的一个重要因素,且随着T 分期越高肿瘤的预后也更差,有学者报道N 分期、颈部淋巴结转移部位、颈部淋巴结侧数和颈部淋巴结最大直径是NPC 远处转移和预后的危险因素[19-20],与本研究结果相似。刘波等[21]和HUANG 等[22]提出NPC 患者咽后淋巴结转移是影响N 分期的重要因素,与NPC 预后和远处转移密切相关,本文发现咽后淋巴结转移NPC 患者N 分期较大,预后也较差。
综上所述,EBV DNA 对NPC 患者有重要临床意义,动态观察三项指标水平对于局部复发和远处转移有明显的预测作用,其中EBV DNA 载量变化较VCA-IgA、VEA-IgA 水平变化更敏感,疗效和预后监测价值优于VCA-IgA、VEA-IgA,探讨预后影响因素对NPC 的治疗和提高生存率具有重要意义,三项指标联合检测可为咽后淋巴结转移NPC患者的疗效监测、预后判断和个体化治疗提供帮助。
