经脐单部位法与传统四孔法腹腔镜手术治疗小儿胆总管囊肿的对比研究
2021-08-04席红卫崔强强段文强
王 博 席红卫 赵 正 崔强强 张 鹏 段文强
腹腔镜下胆总管囊肿根治术较传统开腹胆总管囊肿根治术具有创伤小、恢复快、伤口瘢痕小,外形美观等优点,得到了越来越多小儿外科医生的认可[1]。随着微创技术的进步和患者家长对伤口美观要求的提高,经典多孔腹腔镜手术方式逐渐向单部位腹腔镜手术方式转变[2]。目前,单部位腹腔镜手术主要应用于阑尾切除、胆囊切除以及小儿腹股沟斜疝内缝扎等手术[3,4]。由于操作难度高,单部位腹腔镜技术应用于胆总管囊肿的报道较少。Diao等[5]在2012年报道了首例经脐部单一切口胆总管囊肿切除、肝管空肠Roux-Y吻合手术,腹腔镜下胆总管囊肿根治术也因此而衍生出了一种新的手术方式。山西省儿童医院自2016年开始应用经脐单部位腹腔镜胆总管囊肿根治手术,截至2019年6月已完成经脐单部位腹腔镜胆总管囊肿根治手术30例,取得了比较满意的临床效果,现报道如下。
材料与方法
一、临床资料
收集2016年1月至2019年6月山西省儿童医院普外科收治的30例采用经脐单部位法腹腔镜手术治疗的胆总管囊肿患者作为经脐单部位手术组;选择同期30例采用传统四孔法腹腔镜手术治疗的胆总管囊肿患者作为传统四孔法手术组。病例选择标准:经病史、腹部彩超以及胰胆管水成像确诊的胆总管囊肿患者。排除合并其他先天畸形、胆道或囊肿穿孔合并胆汁性腹膜炎需急诊手术病例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
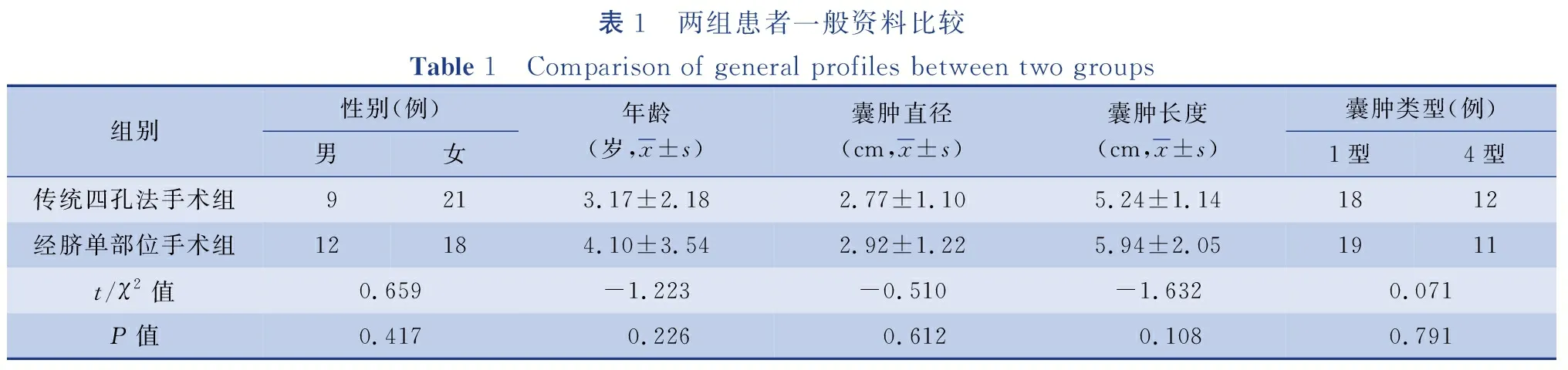
表1 两组患者一般资料比较Table 1 Comparison of general profiles between two groups组别性别(例)男女年龄(岁,x±s)囊肿直径(cm,x±s)囊肿长度(cm,x±s)囊肿类型(例)1型4型传统四孔法手术组9213.17±2.182.77±1.105.24±1.141812经脐单部位手术组12184.10±3.542.92±1.22 5.94±2.051911t/χ2值0.659-1.223-0.510-1.6320.071P值0.417 0.226 0.612 0.1080.791
二、研究方法
1. 经脐单部位手术组:全身麻醉,气管插管,取平卧位。术者站于患者正下方,助手站于患者左侧,显示器放置于患者左侧前上方。分别于脐窝边缘12点处、4~5点处及7~8点处做5 mm切口,于12点处切口插入气腹针,充入CO2气体,建立气腹,气腹压力为8~10 mmHg。分别于3个切口置入5 mm戳卡(4~5点处和7~8点处切口可置3 mm戳卡),12点处切口置入腹腔镜光源,4~5点处切口和7~8点处切口分别置入操作钳(图1、图2)。先用2-0带针线悬吊胆囊颈部,同时使肝缘抬起,显露肝门部(图3)。游离胆囊,从胆囊底部开始向胆囊颈部沿胆囊两侧缘用电凝钩切开浆膜,超声刀切断胆囊动脉,使胆囊完全游离。再用2-0带针线悬吊肝总管前壁,使囊肿向上提起,电凝钩切开囊肿前壁及侧壁浆膜,使前壁游离,于囊肿和肝总管交界处切开囊肿前壁(图4),吸净胆汁,游离囊肿后壁并切断(图5)。用2-0带针线悬吊囊肿切缘远端,逐步游离囊肿并切除,结扎囊肿远端。囊肿较大时,需在囊肿远侧再次悬吊。将切除的胆囊及囊肿放置肝脏外侧待取出。探查空肠,抓钳抓起距Treitz韧带20 cm处空肠,另一抓钳自肝脏外侧抓起切除的胆囊及囊肿。将脐部12点处切口与7~8点处切口之间腹壁切开,使两个切口连为一个扩大的切口,将胆囊及囊肿取出,钳抓空肠处提出腹腔,切断,封闭远端,近端于保留肝支肠袢20~25 cm处行端侧吻合。重建气腹,结肠系膜戳孔,将肝支肠袢经结肠后送至肝下,于距盲端1~2 cm处做切口,与肝总管吻合,5-0薇乔线分别连续缝合后壁及前壁(图6、图7)。拆除悬吊线,吸净腹腔内液体,肝脏外侧放置引流管从脐部切口引出(图8)。
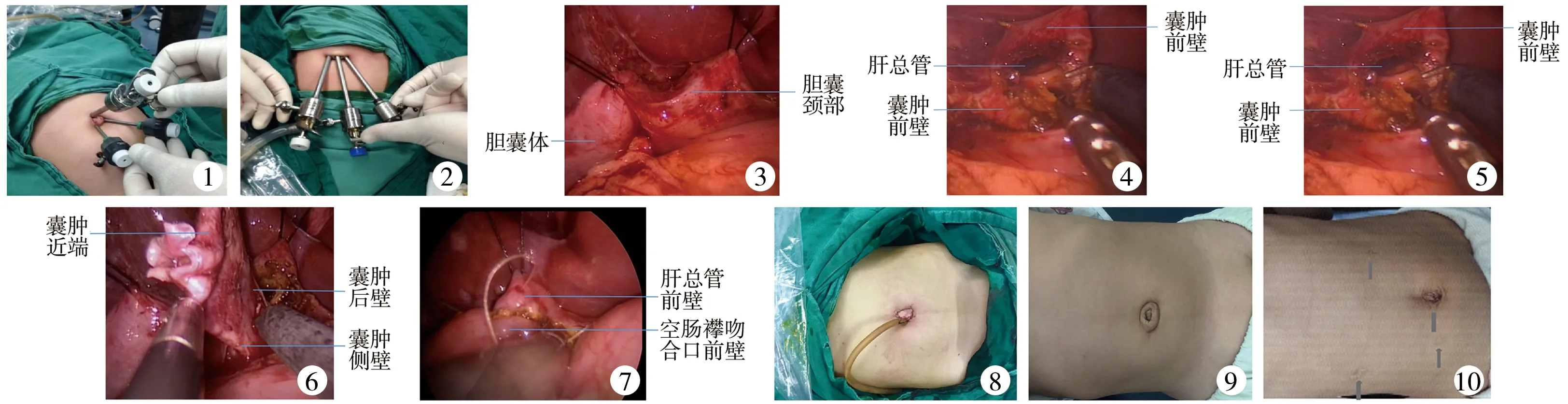
图1 放置戳卡(3 mm) 图2 放置戳卡(5 mm) 图3 悬吊胆囊颈部 图4 切开囊肿前壁 图5 切断囊肿后壁 图6 缝合囊肿后壁 图7 缝合囊肿前壁 图8 放置引流管 图9 经脐单部位手术后3个月腹部外观 图10 传统四孔法手术后3个月腹部外观
2. 传统四孔法手术组:全身麻醉,气管插管,取平卧位。术者站于患者右侧,助手站于患者左侧,显示器放置于患者左侧前上方。于脐窝边缘插入气腹针,闭合法建立气腹,气腹压力为8~10 mmHg。分别于由右上腹、脐旁右侧腹直肌外缘、左上腹做3个切口置入5 mm戳卡进行手术操作。游离切除囊肿以及重建肝肠吻合方法与单部位手术组相同。
3. 观察指标:记录两组手术时间、出血量、手术方式更改率(单部位手术组增加辅助操作孔或转为经典四孔或中转开腹手术,传统四孔法手术组中转开腹均视为手术方式有所更改)、术中输血率、术后进水时间、术后拔出腹腔引流管时间、术后住院时间、住院费用以及术后并发症发生率。
三、统计学处理

结 果
一、整体结果
经脐单部位手术组28例均顺利完成手术,2例因术中渗血较多且考虑早期单部位操作不熟练,于左上腹增加一辅助孔进行操作。传统手术组无一例中转开腹手术。经脐单部位手术组2例及传统四孔法手术组1例因囊肿炎症较重,致术中创面渗血较多(约50 mL)。余57例术中出血量均<20 mL。所有患者术中及术后未输血,病理诊断与术前诊断一致。
二、手术情况
手术时间:经脐单部位手术组(238.00±50.00)min,传统四孔法手术组(201.63±65.48)min,差异有统计学意义(t=-2.418,P<0.05);术中出血量:经脐单部位手术组(11.20±10.60)mL,传统四孔法手术组(14.80±16.30)mL,差异无统计学意义(t=-1.022,P>0.05);术后进水时间:经脐单部位手术组(4.43±3.33)d,传统四孔法手术组(4.20±0.67)d,差异无统计学意义(t=-0.528,P>0.05);术后拔管时间:经脐单部位手术组(4.97±1.19)d,传统四孔法手术组(5.37±1.75)d,差异无统计学意义(t=1.035,P>0.05);术后住院天数:经脐单部位手术组(8.40±2.81)d,传统四孔法手术组(8.20±1.97)d,差异无统计学意义(t=-0.319,P>0.05);手术费用:经脐单部位手术组(2.70±0.70)万元,传统四孔法手术组(2.70±0.80)万元,差异无统计学意义(t=-0.016,P>0.05);术后并发症发生率:经脐单部位手术组6.7%,传统四孔法手术组3.3%,差异无统计学意义(χ2=0.351,P>0.05)。见表2。
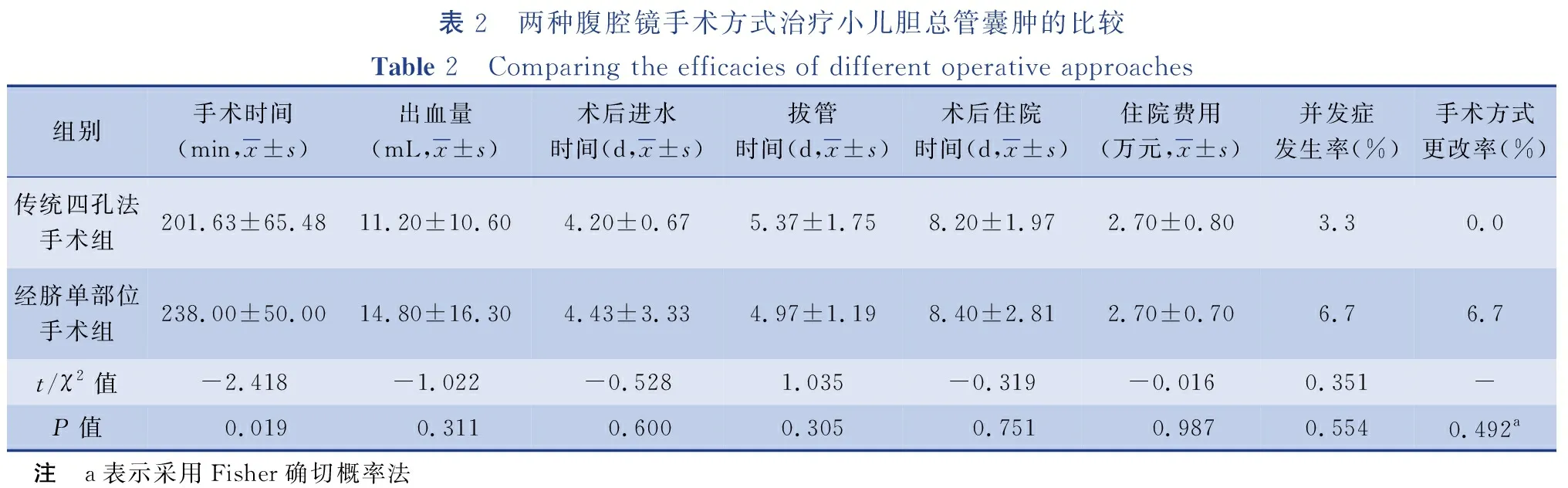
表2 两种腹腔镜手术方式治疗小儿胆总管囊肿的比较Table 2 Comparing the efficacies of different operative approaches组别手术时间(min,x±s)出血量(mL,x±s)术后进水时间(d,x±s)拔管时间(d,x±s)术后住院时间(d,x±s)住院费用(万元,x±s)并发症发生率(%)手术方式更改率(%)传统四孔法手术组201.63±65.4811.20±10.604.20±0.675.37±1.758.20±1.972.70±0.803.30.0经脐单部位手术组238.00±50.0014.80±16.304.43±3.334.97±1.198.40±2.812.70±0.706.76.7t/χ2值-2.418-1.022-0.5281.035-0.319-0.0160.351-P值 0.019 0.311 0.6000.305 0.751 0.9870.5540.492a 注 a表示采用Fisher确切概率法
三、随访结果
所有患者术后按随访要求进行复查(术后1个月、3个月、6个月、12个月各1次,1年后每年1次),复查内容包括腹部查体、腹部超声、肝功能检查。记录患者术后一般情况,并发症以及并发症发生类型,包括胆汁或胰液外漏、吻合口狭窄、胆管结石、胆管炎、胰腺炎、肝支空肠反流、肠梗阻、切口出血、切口感染、切口疝。经脐单部位手术组术后2例出现间断性腹痛,彩超提示肝门部包裹性积液,予保守治疗半个月后症状好转出院;传统四孔法手术组1例出现胆漏,予禁饮食、腹腔引流等保守治疗半个月后好转出院。其余57例术后随访2个月至2年,恢复良好,无一例出现并发症。
讨 论
腹腔镜下胆总管囊肿切除、肝总管空肠Roux-Y吻合术由Farello等[6]于1995年首次报告,李龙等[7]于2002年报道我国首例腹腔镜下胆总管囊肿切除、肝管空肠Roux-Y吻合术治疗先天性胆总管囊肿,随后国内出现了更多相关报道[8,9]。早期手术往往采用四孔法(或多于四孔)手术方式,随着小儿腹腔镜外科的发展和对更小创伤理念的追求,小儿单部位腹腔镜技术逐渐应用到胆总管囊肿根治手术中。Diao等[10]于2013年报道经脐单切口腹腔镜胆总管囊肿根治术与传统腹腔镜手术相比,两者在手术效果上无明显差别,但经脐单切口腹腔镜手术的切口外观明显优于传统腹腔镜手术,具有视觉无瘢痕的优势。随后多位国内学者报道,在保证安全可行的前提下,经脐单部位腹腔镜手术与传统腹腔镜手术疗效相当,同时可获得更佳的术后外观[11,12]。
一、单部位胆总管囊肿根治手术切口的设计与手术时间
我们在手术切口的设计上与相关报道有少许差别[10-12]。Diao等[5]报道手术方式是在脐部做一切口,游离皮下组织,分别置入3个套管,由于没有经过皮肤,套管需要进行固定,否则会松动和滑脱。本研究中单部位手术分别在脐窝边缘12点处、4~5点处和7~8点处做3个5 mm(或3 mm)切口,切口细小,因为皮肤的韧性非常强,可对套管起固定作用,也不会出现漏气现象。由于小儿腹壁弹性好,左右两侧切口分别位于脐部的两侧边缘,距离相对较远,这样使每个套管内器械操作时相互干扰较少。实践中我们发现3 mm的器械相对较软,操作不方便,故建议使用5 mm的器械。这样的切口设计也可以减少对脐下血管的伤害,有利于减少术后切口疝和伤口感染问题,同时确保术后脐部伤口外观的自我修复。
本研究结果显示经脐单部位组手术时间长于四孔法手术组,与之前学者报道有所不同。Diao等[5,10]报道单切口腹腔镜手术与传统腹腔镜手术组手术时间相当。唐应明等[11]报道单切口腹腔镜手术时间短于最初实行传统腹腔镜手术的时间。我们认为可能与以下原因有关: ①单部位腹腔镜手术难度大,对于手术者及助手要求高,需要有娴熟的腹腔镜技术,尤其必须具有熟练的单部位腹腔镜手术基础; ②我院已经熟练应用传统四孔法腹腔镜手术,相比新开展的单部位腹腔镜手术,由于缺乏经验,手术时间方面肯定会有差距; ③在操作过程中,由于操作钳与镜头之间的距离近,手术器械之间互相干扰,影响操作,增加了手术时间。但随着手术例数的增加和手术经验的积累,手术难度及手术时间的差异会逐渐减小[13]。
二、单部位腹腔镜胆总管囊肿根治术的操作体会
在各位学者经验的基础上[5,11,12],我们对单部位腹腔镜胆总管囊肿根治术有以下体会: ①初步开展该手术时,可选择梭型病例来完成此类手术,积累一定经验后再完成其他类型病例的手术。②对于炎症较重患者,由于术中出血较多,手术操作费时费力,建议先控制感染,症状减轻后再行手术治疗。③对于囊肿相对较大的患者,由于出现症状早,炎症反而相对不重,手术中游离相对容易,有利于提高术者信心。④该手术顺利完成的关键操作是胆囊及囊肿的悬吊技术,手术操作过程中由于没有助手的帮助,需要采用经腹壁的悬吊技术,术中至少需要3根2-0丝线经腹壁悬吊才能完成胆囊和囊肿的切除。第一根悬吊胆囊颈部,以保证手术中胆囊顺利切除;第二根悬吊肝总管的前壁,使囊肿上提,完成囊肿前壁和侧壁的游离,以及囊肿的切开、囊内胆汁的吸出和囊肿后壁的切断;第三根悬吊于囊肿切除的远端,使囊肿有张力上提,完成囊肿的游离和切除,囊肿较大时,需要在囊肿远侧再次悬吊,使囊肿完整暴露,完成切除,避免误伤。⑤与初次开展传统腹腔镜胆总管囊肿根治术相同,我们需要经历一个由简及难的学习过程(即首先游离胆囊,然后游离囊肿,最后完成肝肠吻合口的缝合),顺利完成单部位腹腔镜下的胆肠吻合是该手术最困难的一步,单部位肝肠吻合时由于缺少助手的辅助,所有操作均由术者一人完成,这需要术者有较高的单部位操作技术,在缝合过程中运用丝线悬吊技术和双半圆单层连续缝合法更有助于该操作的完成[14]。
三、单部位腹腔镜胆总管囊肿根治术后并发症分析
本组60例中有3例发生胆漏。单部位手术组2例术后出现间断性腹痛,彩超提示患者肝门部出现包裹性积液,保守治疗半个月后症状好转出院;传统手术组术后第3日患者腹腔引流管引流液增多,每日引流量约50 mL,给予禁饮食、腹腔引流保守治疗半个月后好转出院。由于我中心实行单部位胆总管囊肿根治术的病例较少,未能明确证实单部位腹腔镜胆总管囊肿根治术后胆漏及其他并发症发生率高于传统四孔法腹腔镜组。之前有文献报道[15],两种手术方式在并发症的发生率方面没有明显差异,手术安全性以及手术的治疗效果也无明显差异。同时,在仔细回顾此3例患者的病例资料后,我们分析造成胆漏的原因可能是肝肠吻合操作困难导致吻合口对合效果欠佳。在进行肝肠吻合时,我们采取前后壁连续缝合的方式,即首先将两根带针5-0抗菌薇乔可吸收线末端打结,做成20 cm左右的双针将5-0的双针后从空肠后壁3点处进针,于肝总管3点位连续缝合后壁,缝合至肝总管9点位经空肠出针。用缝针另一端连续缝合前壁,在肝总管9点位汇合,收紧缝线打结完成肝肠吻合。在单部位肝肠吻合时,由于无助手的辅助,所有操作均由术者一人完成。最后收紧缝线时,力度难免掌握不好,缝合线张力过大可能造成炎症较重、娇嫩肝肠吻合口组织的撕脱,影响肝肠吻合口的良好愈合;3点位置胆肠吻合口打结缝线时,由于器械的干扰,收紧缝线的张力过小也可能导致胆管黏膜与肠黏膜对合层次不佳,影响肝肠吻合口的良好愈合。因此,我们认为单部位腹腔镜下进行肝肠吻合时应该注意以下问题:首先,无论采用什么手术方式,预防胆漏最重要是确保胆管黏膜与肠黏膜对合良好,保证组织断端的血液供应良好、吻合口无张力以及避免黏膜层损伤。其次,胆肠吻合方式和材料的选择方面,采用单层可吸收线连续缝合可最大程度保证吻合效果确切,同时对预防术后胆肠吻合口狭窄、胆道结石的形成也有重要意义。最后,在遇到肝管口径小、肝管位置较高等容易导致吻合效果不佳的情况时,可采取必要的肝门扩大成型、悬吊牵引技术来克服缝合打结时暴露肝管和肠管边缘不清、进针点不在同一层次、针距和针尖至边缘距离不齐的问题。根据相关文献报道[16],胆漏为腹腔镜下胆总管囊肿根治术后常见并发症之一,1岁以内接受手术治疗者发生率最高。早期我院在完成腹腔镜下胆总管囊肿根治术后,处理该并发症时较为谨慎,强调早期干预(包括超声引导下穿刺、二次手术治疗)。随着病例数的不断增加和本中心处理相关并发症经验的不断积累,我们有如下体会:术后胆漏一般为少量胆汁漏出,多数患者经保守治疗即可好转,仅以下情况考虑超声下引导穿刺或二次手术治疗:每日大量胆汁经引流管流出(每日引流量>100 mL)持续一周以上、腹腔内巨大包裹性积液、出现泛发性腹膜炎体征。这与之前报道的关于处理相应并发症的原则一致[17]。随访单部位手术组患者2个月至2年,平均随访6个月,无一例出现肝肠吻合口狭窄、胆管结石、胆管炎、胰腺炎、肝支空肠反流、肠梗阻、切口出血、切口感染、切口疝等中远期并发症。但正如汤绍涛[19]报道,腹腔镜手术的短期优势不能分散我们对长期并发症结果的注意力,我们应该做好患者术后5年、10年甚至更长久的随访工作。
