先天性鼻中线囊肿30例临床分析△
2021-07-30郑玉琴叶斌吕静荣马衍黄琦向明亮
郑玉琴 叶斌 吕静荣 马衍 黄琦 向明亮
(1.上海交通大学医学院附属新华医院耳鼻咽喉头颈外科 上海 200092;2.上海交通大学医学院附属瑞金医院耳鼻咽喉科 上海 200025)
临床上先天性鼻中线肿块较为少见,主要为鼻中线皮样囊肿及瘘管,多于儿童时期发病[1-2]。临床表现主要为鼻尖至眉间中线局部皮肤细小瘘口或肿块突起,囊肿可深入颅底与颅内硬脑膜相连,甚至累及硬脑膜内脑组织。在组织学上,皮样囊肿具有皮肤附属器特征,囊肿壁由复层鳞状上皮构成,充满角质和皮肤衍生物如头发、毛囊、皮脂腺和汗腺等。如果病变内不包含真皮和皮肤附属器,则称为表皮囊肿[3]。鼻中线皮样囊肿临床易误诊、漏诊,导致颅内外严重的并发症及复发,需再次手术,不仅增加患者痛苦,而且影响面部外观。因此确诊后应选择合适的手术方式,以完全切除病变组织并减轻鼻面部畸形。我们总结分析了30例先天性鼻中线皮样囊肿及表皮囊肿临床资料,探讨其临床表现和诊治要点,为该病的临床诊治提供借鉴和参考。
1 资料与方法
1.1 资料 收集2006年2月~2019年5月在上海交通大学医学院附属新华医院耳鼻咽喉头颈外科住院接受手术治疗的先天性鼻中线囊肿及瘘管患者资料。内容包括但不限于性别、年龄、病程、症状、体征、母孕史、家族史、影像学检查结果、病理及随访情况等。所有随访内容均征得患者监护人知情同意。
临床表现:出生后即发现鼻背部中线凹陷或肿块,伴或不伴鼻尖至眉间瘘管、内眦第二瘘管口,随年龄增大出现或不出现肿块增大及局部感染史、外伤史等。影像学检查结果:CT和(或)MRI示鼻中线上鼻尖至眉间任意位置的异常软组织密度、信号,伴或不伴骨质解剖异常。CT三维造影可显示瘘管走形。诊断标准:临床表现及影像学检查拟诊为鼻中线囊肿及瘘管,病理结果为皮样囊肿或表皮囊肿。排除脑膜脑膨出、畸胎瘤、鼻部神经胶质瘤、血管瘤、脂肪瘤及息肉等疾病。
1.2 治疗方法 所有患者均采用全身麻醉下手术治疗,麻醉方式为气管插管+静脉复合麻醉。切口设计根据病变范围和鼻面部美学与功能的需求综合考虑。根据病变范围选择的手术方式包括:直接浅表肿块切除,开放性鼻成形术,内眦肿物切除术,显微镜及鼻内镜辅助下前颅底、颅内肿物切除术,鼻额骨矩形小开窗术等。
1.3 观察随访 采用门诊复诊及电话随访患者监护人的方式进行随访。随访内容为术后有无肿块或瘘管复发、局部炎症,以及术后鼻背部中线局部是否有凹陷畸形形成等。
1.4 统计学处理 采用SPSS 26.0统计软件包,病理与年龄的关系分析采用独立样本t检验,采用Fisher精确检验法进行分类数据和比率的比较,P<0.05为差异有统计学意义。
2 结果
2.1 基线资料 共收集30例患者临床资料,其中男性19例、女性11例;中位年龄为17个月(2~76个月)。监护人均否认家族史。所有患者无身体其他部位畸形。
2.2 临床资料 30例患者均在出生后即发现鼻背部肿块。鼻背有瘘管口但无症状者8例,其中3例挤压鼻背则瘘管口有皮脂样物流出。肿块无痛性增大者6例。鼻背部反复红肿伴有疼痛者10例。鼻背部局部皮肤反复破溃流脓者6例,该6例为外院术后复发患者,曾因局部炎症在外院行局部切开排脓及瘘管切除术,至本院入院时可见鼻背部皮肤隆起、破溃,挤压瘘管口周有脓性分泌物从瘘管口处流出,其中伴发单侧内眦皮肤破溃形成第二瘘管口者2例,有鼻背部钝物撞击外伤史者3例。鼻内镜检查共4例,鼻腔内均未见明显瘘管及肿物。
所有患者均行术前CT检查。结果显示:仅鼻背部浅表软组织影11例;伴鼻额骨凹陷、部分缺损12例,其中内眦低密度占位2例、鼻窦腔内异常密度影2例;前颅底骨质缺损、筛板缺陷、颅内软组织偏低密度影7例。皮样囊肿和表皮囊肿在影像学表现上无明显差异。根据CT影像学结果,参照Hartley等[4]提出的分类,按病变累及范围分为:Ⅰ类,局限于局部软组织内(图1);Ⅱ类,扩展至鼻额骨骨质内,包括内眦、鼻中隔软骨(图2);Ⅲ类,累及前颅底、颅内硬膜外(图3);Ⅳ类,病变累及颅内硬膜内组织。本研究30例中,I类11例(36.7%),Ⅱ类12例(40.0%),Ⅲ类7例(23.3%),无Ⅳ类病例。

图2 Ⅱ类CT表现 A.水平位;B.冠状位;C.矢状位。黄色箭头示鼻背部软组织密度肿块,鼻额骨骨质部分缺损。
接受MRI检查者11例。MRI表现为鼻背部肿物T1加权高信号,T2加权图像上呈等信号或高信号,周边增强。其中眼眶内囊性病灶2例,鼻额骨部分缺损、不连续5例,前颅底骨质缺损、异常密度影5例。图4示MRI增强下鼻背部肿块经盲孔向前颅底、颅内扩张的路径。

图 1 Ⅰ类CT表现 A.水平位;B.冠状位;C.矢状位。黄色箭头示鼻背部软组织密度肿块。
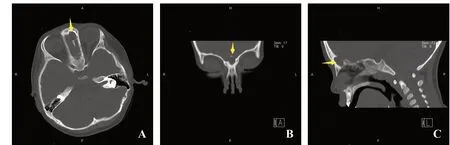
图 3 Ⅲ类CT表现 A.水平位;B.冠状位;C.矢状位。黄色箭头示颅内异常软组织密度影,前颅底骨质部分缺损。

图4 增强MRI表现 A~B~C~D~E~F的黄色箭头示鼻背部肿块向颅内扩张路径,肿块边缘增强。
2.3 手术方法 全部病例均接受全身麻醉下手术治疗。具体手术方法选择如下。
1) I类病变(局限于浅表软组织)共11例,采用鼻中线肿物垂直切口直接切除术。完整切除鼻中线软组织肿物,对位缝合切口(图5)。

图5 I类病变 A.红色箭头示术前鼻背部局部肿块及瘘管口;B.术后鼻背部伤口美观效果尚可。
2) Ⅱ类病变(累及鼻额骨、内眦、鼻中隔软骨)12例,根据情况采用鼻中线肿物垂直切口或“Y”形切口。完全切除鼻中线肿物并切除部分受累鼻额骨。其中同期行内眦第二瘘管切除术2例,鼻中隔软骨部分切除术3例。
3) Ⅲ类病变(累及前颅底及颅内,但均未突破硬脑膜)共7例,采用“Y”形切口,在鼻内镜、显微镜辅助下行鼻额骨开小窗颅底肿物切除术。其中颅骨修复术+腹部脂肪抽吸术2例,术中见毛发3例。
2.4 病理 30例患者中,皮样囊肿18例(60.0%)、表皮囊肿12例(40.0%)。
与病史及临床体征结合分析,有感染史者16例,其病理为表皮囊肿3例(18.8%)、皮样囊肿13例(81.3%);无感染史者14例,其病理为表皮囊肿9例(64.3%)、皮样囊肿者5例(35.7%)。临床有无感染史者其病理差异有统计学意义,皮样囊肿有感染史者明显高于表皮囊肿(P=0.024)。临床类型为囊肿者22例(73.3%),其病理为表皮囊肿12例(54.5%)、皮样囊肿10例(45.5%);表现为囊肿伴瘘管者8例(19.2 %),其病理皆为皮样囊肿。临床类型不同者其病理差异有统计学意义,囊肿伴瘘管者病理为皮样囊肿的可能性更高(P=0.01)。
与CT影像学检查所见分类情况结合分析,Ⅰ类11例,病理为皮样囊肿4例(36.4%)、表皮囊肿7例(63.6%);Ⅱ类12例,病理为皮样囊肿7例(58.3%)、表皮囊肿5例(41.7%);Ⅲ类7例,病理均为皮样囊肿(100.0%)。术前影像学所示病变累及范围与病理相关(P=0.027),病变范围Ⅲ类者,皮样囊肿发生率明显为高。
有无感染史之间,囊肿与囊肿伴瘘管之间,影像学不同病变范围之间,其病理类型差异均有统计学意义(表 1)。
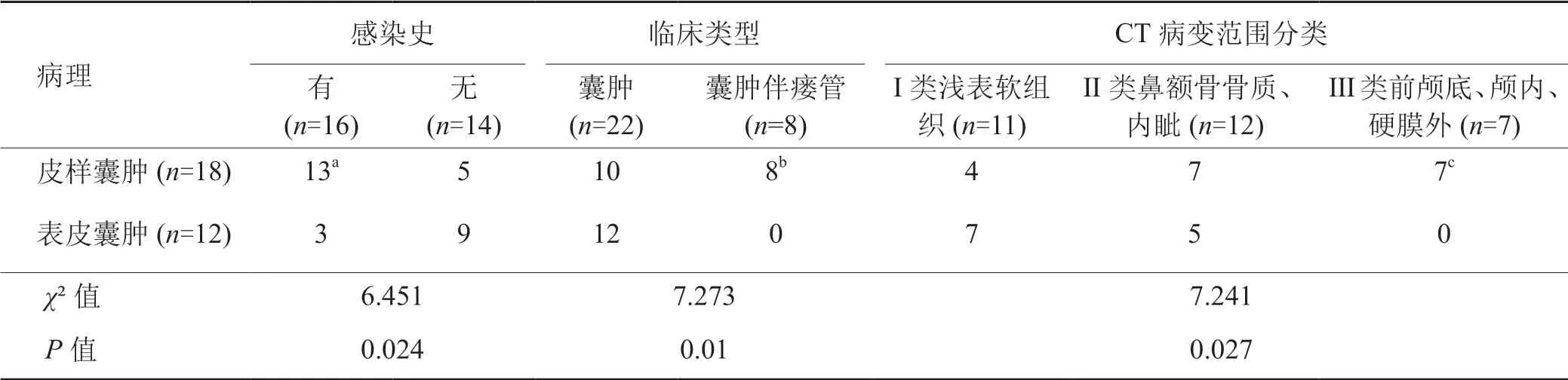
表 1 肿块病理与感染史、临床类型、CT检查结果比较
2.5 外院手术后复发患者诊疗情况及结果 30例患者中有6例为外院瘘管切除术后复发。其中5例本院术前影像学检查显示病变范围为Ⅲ类,累及前颅底及向颅内扩张,在本院再次手术时采用鼻内镜、显微镜辅助下鼻额骨开小窗术前颅底肿物切除,术后无复发;1例为Ⅱ类累及鼻额骨,本院行开放性鼻成形术完全切除病变组织后无复发。病理均为皮样囊肿。
2.6 术后随访情况 采用门诊复诊及电话随访患者监护人的方式进行随访,随访内容为有无复发,以及术后鼻背部中线局部是否有凹陷畸形形成等情况。截至2019年10月31日随访结束,30例先天性鼻中线囊肿患者失访0例,随访时间为0.5~17年,中位随访时间5.5年,所有患者均无复发,鼻背部亦均无明显局部凹陷畸形。
3 讨论
先天性鼻中线肿块临床少见,每20 000~40 000名新生儿中发生1例[5-6]。其中皮样病变最常见,占鼻中线先天性肿块的61%以上[7]。1817年,Cruvelier最先对鼻中线皮样囊肿进行了描述[7],其后Sessions[8]提出了“Nasal Dermal Sinus Cysts”这一术语(NDSCs),定义它是包含了中胚层(皮肤附属物)和外胚层(复层鳞状上皮)的病变。鼻中线皮样囊肿的发病机制至今仍未阐明,Pratt的“鼻前空间理论”[9],Bradley称之为“颅骨理论”,目前为相对多数学者所接受:中胚层在第8周和第9周发生膜内骨化,在颅底和鼻形成过程中,额囟门暂时分离额骨和鼻骨,鼻前间隙位于发育中的鼻骨和鼻软骨之间,这2个短暂存在的间隙,允许硬脑膜憩室从前颅窝延伸到皮肤。随着额骨和鼻骨的逐渐发育,硬脑膜憩室和鼻前间隙退行,若退行过程不完全,则导致硬脑膜与上覆皮肤的不完全分离,进而发育形成含有中、外胚层的鼻皮样囊肿。若病变仅为外胚层的病变,内层不包含真皮和皮肤附件如毛发、皮脂腺等,则形成表皮囊肿。先天性鼻中线囊肿临床尚无诊治指南,易误诊、漏诊,手术后皮样囊肿残留的复发率为50~100%[10],故临床诊治时应注意其临床特点,选择合适的诊疗方式,减少复发。
先天性鼻中线囊肿无明显性别优势。本研究资料中男女比例为1.72:1,男性发病率较高,病理为皮样囊肿者男性10例、女性8例;表皮囊肿者男性9例、女性3例,不同性别其病理差异无统计学意义。有研究[1]认为,先天性皮样病变在出生时就存在,但只有40%在出生时被发现,大多数病例于出生后14~34个月发现,大约70%的皮样囊肿于5岁之前被诊断。本研究先天性鼻中线囊肿平均发病年龄为(21.2±16.8)个月,中位年龄为17个月(2~76个月),与文献报道相符。皮样囊肿患者的平均年龄为(23.4±19.6)个月,表皮囊肿为(17.8±12.5)个月,发病年龄与病理无明显关系。先天性鼻中线囊肿虽有家族遗传倾向[7]和伴发身体其他畸形如耳前瘘管等[11],但特定的遗传模式尚未确定。本研究资料中所有患者否认家族遗传史,亦未见伴发身体其他畸形。
先天性鼻中线囊肿术前诊断主要依据临床表现和影像学检查。文献报道临床表现可为鼻中线小而无症状的孤立性肿块或皮肤瘘管,或者有局部反复流脓感染甚至脑膜炎、癫痫、脑脓肿、脑脊液漏等病史[1、12]。瘘管口毛发生长是皮样囊肿的特征性表现。本研究中部分病例于其鼻骨外侧相当于内眦水平高度处可见凹陷或第二瘘管口,有些患者表现为无明显感染史的无痛性肿块和(或)瘘管口,挤压偶有干酪样物流出,另一些患者则表现为感染后局部红肿疼痛、皮肤溃破流脓等。病理为皮样囊肿者较表皮囊肿更易感染,可能与皮样囊肿组织学上含有中、外胚层细胞有关,皮肤附属组织所导致的囊肿内有皮脂及毛发堆积,易于感染。囊肿伴瘘管的病例,病理更倾向于皮样囊肿,临床诊疗时应仔细询问病史及体格检查,有鼻尖鼻背部针尖小孔者应注意可能为皮样囊肿。影像学检查对于诊断及手术治疗方案的选择有重要意义。术前充分的影像学评估可帮助判断病变累及范围,选择合适的手术方式,减少复发及并发症。有文献[4、13]建议影像学检查首选MRI,鼻中线皮样囊肿在MRI上呈高密度T1加权信号,代表液化胆固醇含量丰富,T2加权图像呈低密度信号。本研究中MRI检查11例,未见皮样囊肿和表皮囊肿有明显差异。本组资料中全部病例均行CT检查,表现为低密度肿块,个别有钙化。CT检查有利于显示病变与周围组织的关系及有无颅底、颅内扩张征象,如盲孔扩大、筛板缺损等。为了更好地根据病变范围选择手术方案,学者们根据鼻中线囊肿影像学的病变范围对其进行了分类,目前比较公认的为Hartley分类法。Hartley等[4]在Bradley[14]的分类基础上,将颅内扩张者进一步细分为颅内硬膜内和硬膜外,其具体分类为:病变位于浅表、骨内、颅内硬膜外和硬膜内。按照此分类,本研究资料中的分类和病理情况为:I类,局限于局部软组织内,共11例,其病理为皮样囊肿4例(36.4%)、表皮囊肿7例(63.6%);Ⅱ类,扩展至鼻额骨骨质内,包括内眦、鼻中隔软骨,共12例,其病理皮样囊肿7例(58.3%)、表皮囊肿5例(41.7%);Ⅲ类,累及前颅底、颅内硬膜外7例,病理均为皮样囊肿。Ⅳ类,累及颅内硬膜内,本研究无该类病例。本研究资料中术前影像学显示的病变范围与病理有一定相关性,分类为Ⅱ类和Ⅲ类者,皮样囊肿明显多见,差异有统计学意义(P<0.05)。此可能与皮样囊肿同时含有中胚层和外胚层组织,致肿块易生长增大压迫周围组织有关。
先天性鼻中线囊肿应尽早手术。手术前应避免任何活检或针吸穿刺等操作,有急性感染时宜在控制局部炎症后再行手术治疗。本研究手术切口根据不同分类采用常见的肿块表面中线垂直小切口,或便于鼻额骨、颅底深部手术的鸥翼状“Y”形切口。还有文献[15]报道选择横切口、鼻侧切口、内眦切口、倒“V”形切口、眉弓切口、双冠状切口和内镜技术鼻中隔切口等。根据术前影像学检查显示的病变位置及范围,本研究制订了个性化手术方案,在完全切除病变的同时注重鼻面部外观,使手术入路符合Pollock[16]标准。对于颅外浅表部位的病变,选择一期直接完整切除肿物并无张力缝合。对于病变累及鼻额骨骨质者,采用开放性鼻成形术,切除肿块后,在显微镜辅助下仔细探查并磨除受累骨质。继发内眦部感染、内眦有第二瘘管口的患者,同期于内眦瘘管口处作梭形小切口,探针探查至鼻背部相通囊肿,完全切除瘘管,刮除坏死组织,内眦皮肤切口一期缝合。有文献[17]报道累及内眦者采用鼻侧切开径路。本研究于鼻背部及内眦作2个小切口,解剖路径更短,对周围组织影响较小,术后外观满意。对于病变范围累及颅内者,传统多采用双冠状切口经额开颅术[17-18],通过冠状缝或颅下入路切除全部或部分额骨。近年随着内镜及微创手术的发展,联合冠状-开放性鼻成形术[19]及鼻内镜辅助下开放性鼻成形术的使用逐渐增多[10]。本研究对累及前颅底及颅内硬膜外扩张的病例,采用鼻背部切口,鼻内镜、显微镜辅助下鼻额骨开小窗入路,完全切除经额骨、前颅底进入的病变组织,到达硬脑膜仔细解剖切除囊肿,未损伤硬脑膜及脑组织,取腹部脂肪填塞后行外鼻成形术。此术式避免了传统开颅手术的额叶回缩和前颅底的广泛暴露,损伤小,且鼻内镜及显微镜下操作可视化,术后外观效果亦较满意。
复发的影响因素有病变累及范围、手术方式及病理类型等。术前影像学检查显示病变范围广,累及较深部结构如鼻额骨骨质、前颅底以及向颅内扩张者,若行简单浅表囊肿及瘘管切除术,囊肿及瘘管极易残留在骨质及颅内,尤其是皮样囊肿含有真皮细胞及皮肤附属器,极易复发引起反复感染等并发症。本组资料30例中有6例为外院术后复发病例,可能与此有关。病变范围为Ⅱ、Ⅲ类者,病理为皮样囊肿者,手术切口应能彻底暴露囊肿,使截骨术、重建筛板和鼻背部结构重建等有操作空间;借助探针及亚甲蓝的帮助,彻底切除囊肿及瘘管,可明显降低术后复发率。
利益冲突所有作者均声明不存在利益冲突。
