非小细胞肺癌CT灌注参数与VEGF、HIF-1α、Ki-67的相关性研究
2021-07-26陈佳莉冯琨刘晓雯张晗林黛英步军
陈佳莉,冯琨,刘晓雯,张晗,林黛英,步军
肺癌是发病率、病死率最高的肿瘤,占总恶性肿瘤新发病例的13%[1-2]。非小细胞肺癌(non-small-cell lung cancer,NSCLC)是最常见的肺癌类型,约占所有肺癌的80%[3],NSCLC中最常见的是腺癌和鳞癌。大多数NSCLC患者发现时为中晚期,失去手术切除的机会,此时放化疗是其主要治疗方案。血管内皮生长因子(vascular endothelial growth factor,VEGF)促进肿瘤血管增生,缺氧诱导因子1α(hypoxia inducible factor-1α,HIF-1α)在缺氧状态下表达增多,细胞增殖核抗原(nuclear-associated antigen,Ki-67)可反映肿瘤细胞的增殖能力。因此,本研究通过探讨NSCLC的CT灌注成像(CT perfusion imaging,CTPI)参数与VEGF、HIF-1α与Ki-67的关系,可以通过CT灌注无创性获得肺癌组织中的分子指标表达情况,为肺癌分子靶向治疗的动态监测提供帮助。
材料与方法
1.一般资料
搜集2018年2月-2018年12月在广州市红十字会医院住院行64层螺旋CT胸部灌注扫描并经病理证实为NSCLC的患者24例,腺癌17例,鳞癌7例,男21例,女3例,平均年龄(64.88±10.00)岁,病灶最大径1.1~9.0 cm,平均(4.34±2.08) cm,平扫病灶实性部分平均CT值(41.92±9.73) HU。
所有患者均签署知情同意书,本研究得到医院伦理委员会许可。
纳入标准:①CT常规扫描显示肺内单发直径大于1 cm的实性肿物患者;②排除其他部位原发肿瘤病史;③未经临床治疗;④穿刺或者手术病理证实为NSCLC并行VEGF、HIF-1α、Ki-67免疫组化检查。
排除标准:①呼吸频率过快,经呼吸训练控制后仍不能配合检查者;②因各种原因未进行手术切除或无法耐受CT引导下穿刺活检,未取得病理结果;③病理结果为炎性病变、结核球;④肿块坏死严重,兴趣区内不能测得完整的灌注参数;⑤穿刺组织过少无法进行免疫组化检查。
2.CT灌注检查方法
患者准备:①向患者详细说明检查目的、方式,询问有无检查禁忌证、碘剂过敏史,签署知情同意书;②对患者进行呼吸训练,指导患者练习吸气后屏气,要求在扫描中重复屏气的呼吸深度相同。
扫描方法:采用荷兰Philips Brilliance 64 CT扫描仪,对比剂采用优维显(Ultravist,300 mg I/mL,德国拜耳先灵公司)。先行全肺常规 CT 平扫,检查范围自胸廓入口至双侧肋膈角水平,全程患者平静呼吸。扫描参数:管电压120 kV,管电流200 mAs,矩阵512×512,螺距0.795,层厚3 mm。灌注扫描:选取平扫病灶最大截面为灌注扫描的中心层面,然后用高压注射器经肘静脉注射优维显50 mL,流率为5 mL/s,延迟5 s后开始灌注扫描,总灌注扫描时间约30 s。扫描参数:管电压120 kV,管电流100 mAs,矩阵512×512,扫描时间1 s/转,层厚2.5 mm,准直器64×0.625。
图像后处理及数据分析:将扫描的图像传送至Philips Extended BrillianceTM WorkspaceXXX工作站,采用Philips CT Perfusion软件包进行分析。选取病灶实性成分最大层面进行分析,先在主动脉上手动勾画ROI(若该层面无主动脉则选取颈总动脉),接着勾画病灶ROI,生成伪彩图和灌注指标,包括灌注值(Perfusion)、血容量(blood volume,BV)、强化峰值(peak enhancement image,PEI)及达峰时间(time to peak,TTP),见图1。两位副主任医师基于同一组灌注图像,通过相同的方法获得灌注参数值,并将其均值作为统计结果。病灶ROI的选择:手动绘制ROI,在避开坏死、大血管、含气区域、伪影等,尽量选取或包含较大范围的肿瘤组织[4]。
3.免疫组化测定方法
采用SP二分法测定NSCLC组织中的VEGF、HIF-1α、Ki-67表达情况。采用福州迈新生物技术有限公司即用型鼠抗人VEGF单克隆抗体(克隆号:VG1)、即用型鼠抗人Ki-67单克隆抗体(克隆号:MIB-1),碧云天生物有限公司即用型鼠抗人HIF-1α单克隆抗体(克隆号:H1α67)。石蜡切片水化,进行抗原修复,接着滴加一抗、二抗,显色,苏木素复染,中性树胶封固。
每批染色设定阴性内对照(用PBS代替一抗),用已知的阳性切片作为阳性对照。均由两位病理科医师按照以下标准进行判断,如有分歧,则协商一致。
VEGF、HIF-1α结果判定:VEGF蛋白阳性表达为细胞浆显示棕黄色颗粒;HIF-1α 蛋白阳性表达为在胞核和(或)胞质出现棕黄色颗粒。每张切片随机观察5个高倍视野(×200),根据染色强度和阳性细胞比例进行评分。染色强度:无着色为0分,浅黄色为1分,棕黄色为2分,棕褐色为3分。阳性细胞比例:<25%为1分,25%~49%为2分,50%~75%为3分,>75%为4分。两者得分相乘,0~1分为(-),2~4分为(+),5~8分为(),9~12分为(),见图2~5。
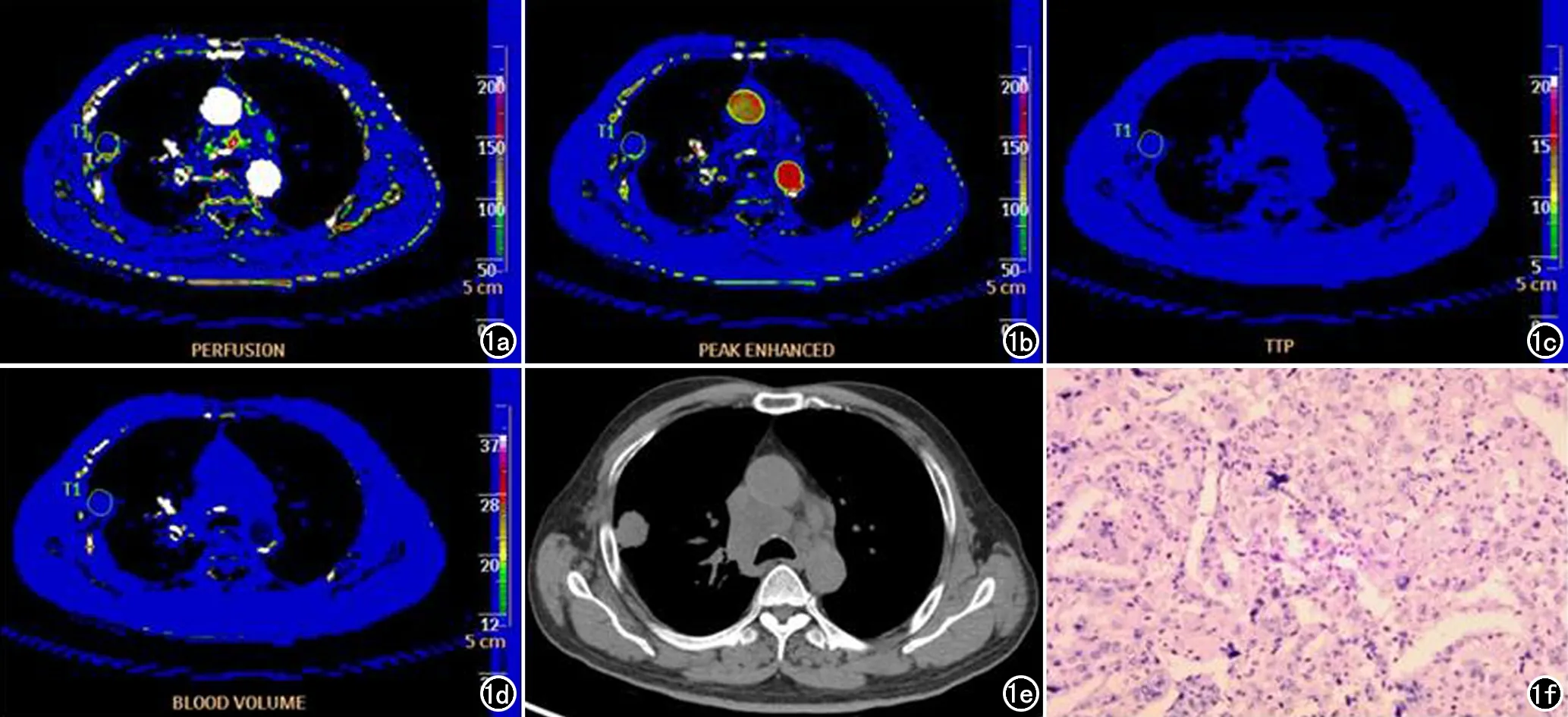
图1 男,58岁,右肺上叶后段腺癌。a) Perfusion伪彩图,Perfusion值为24.81 mL/(min·100mL); b) PEI伪彩图,PEI值为8.96 HU; c) TTP伪彩图,TTP值为10.36 s; d) BV伪彩图,BV值为2.64 mL/100g; e) CT平扫纵膈窗,显示右肺上叶后段结节,大小约2.7 cm×2.4 cm,见短毛刺,邻近胸膜牵拉增厚; f) VEGF染色图(×200),VEGF染色结果为(-)。

图2 男,54岁,左肺下叶背段腺癌。a) CT平扫纵膈窗,显示左肺下叶背段分叶状结节,大小约2.2 cm×1.1 cm; b) Perfusion伪彩图,Perfusion值为55.54 mL/(min·100mL); c) VEGF染色图(×200),VEGF染色结果为(+)。 图3 女,56岁,左肺下叶前基底段腺癌。a) CT平扫纵膈窗,显示左肺下叶前基底段略呈分叶状结节,大小约2.2 cm×1.6 cm; b) Perfusion伪彩图,Perfusion值为68.83 mL/(min·100mL); c) VEGF染色图(×200),VEGF染色结果为()。
Ki-67结果判定:Ki-67蛋白阳性表达为胞核出现棕黄色颗粒,每张切片随机观察5 个高倍视野(×200),根据阳性细胞比例进行评分:(-),阳性细胞数<25% ;(+) ,阳性细胞数25%~49% ;(),阳性细胞数50%~75%;(),阳性细胞数>75%。
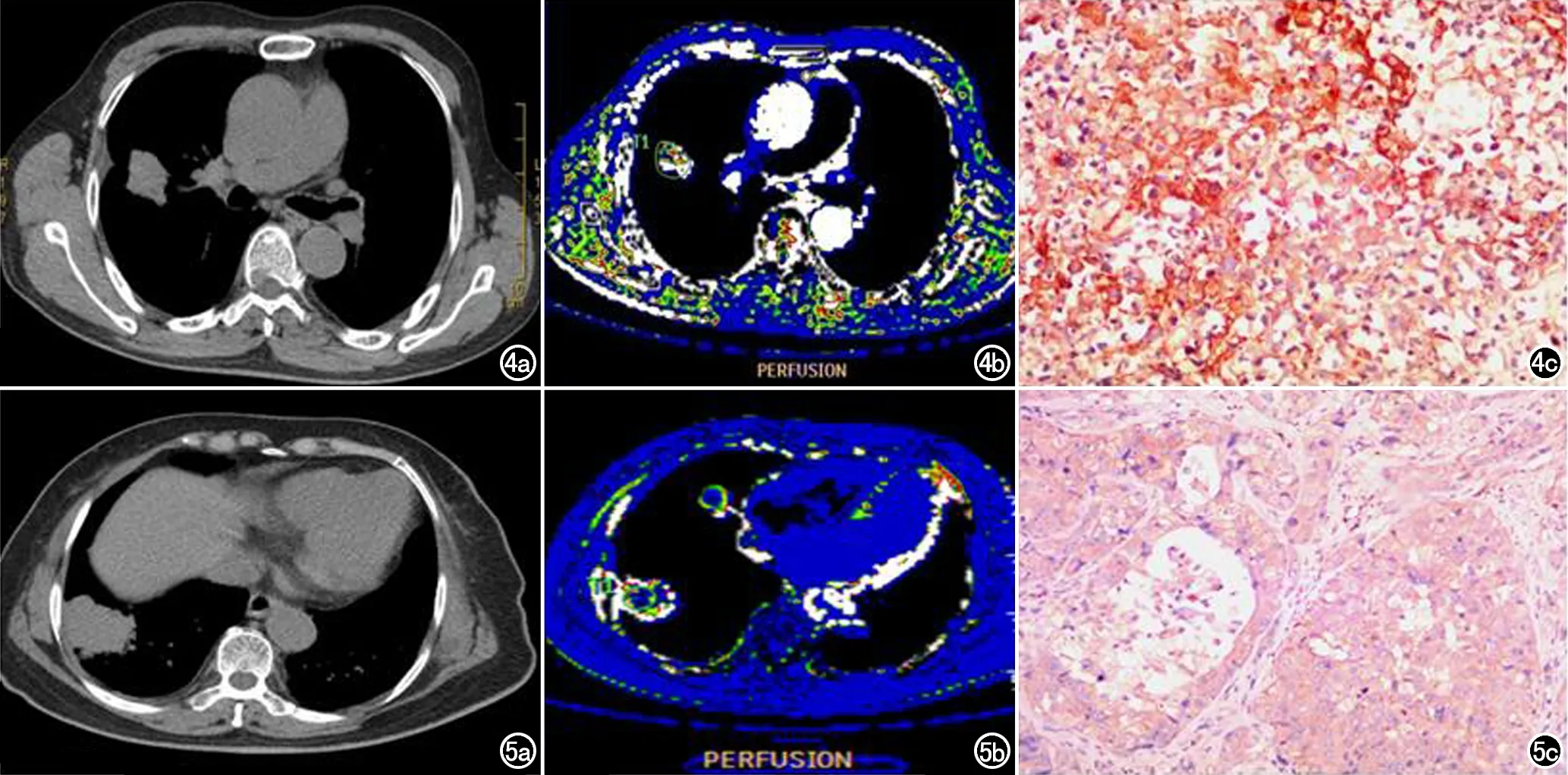
图4 男,56岁,右肺上叶后段腺癌。a) CT平扫纵膈窗,显示右肺上叶后段形态不规则肿块影,大小约3.3 cm×2.4 cm; b) Perfusion伪彩图,Perfusion值为96.67 mL/(min·100mL); c) VEGF染色图(×200),VEGF染色结果为()。 图5 女,77岁,右肺下叶外基底段鳞癌。a) CT平扫纵膈窗,显示右肺下叶外基底段不规则肿块,大小约3.3 cm×4.7 cm; b) Perfusion伪彩图,Perfusion值为72.55 mL/(min·100mL); c) VEGF染色图(×200),VEGF染色结果为()。

表1 非小细胞肺癌CT灌注参数与VEGF、HIF-1α、Ki-67的相关分析
4.统计学方法

结 果
1.非小细胞肺癌CT灌注参数及免疫组化结果
24例NSCLC中,Perfusion平均值为(65.51±23.15)mL/(min·100mL),BV平均值为(9.87±9.55)mL/100g,PEI平均值为(25.54±20.08)HU,TTP平均值为(11.91±6.45)s。
HIF-1α:阴性(-)12例,弱阳性(+)11例,中度阳性()1例,强阳性()0 例,总阳性率50%。
Ki-67:阴性(-)9例,弱阳性(+)3 例,中度阳性()8例,强阳性()4例,总阳性率62.5%。
2.非小细胞肺癌 CT灌注参数与VEGF、HIF-1α、Ki-67表达的相关性
Perfusion、 BV与VEGF 表达呈正相关,且Perfusion与VEGF相关性较高(r=0.698,P<0.001;r=0.474,P=0.019)。PEI、TTP与VEGF的表达没有相关性(P均>0.05)。
Perfusion与HIF-1α表达呈正相关(r=0.446,P=0.029)。BV、PEI、TTP与HIF-1α的表达没有相关性(P均>0.05)。
Perfusion、BV、PEI、TTP与Ki-67的的表达没有相关性(P均>0.05,表1)。

表2 肺腺癌中CT灌注参数与VEGF、HIF-1α、Ki-67的相关分析
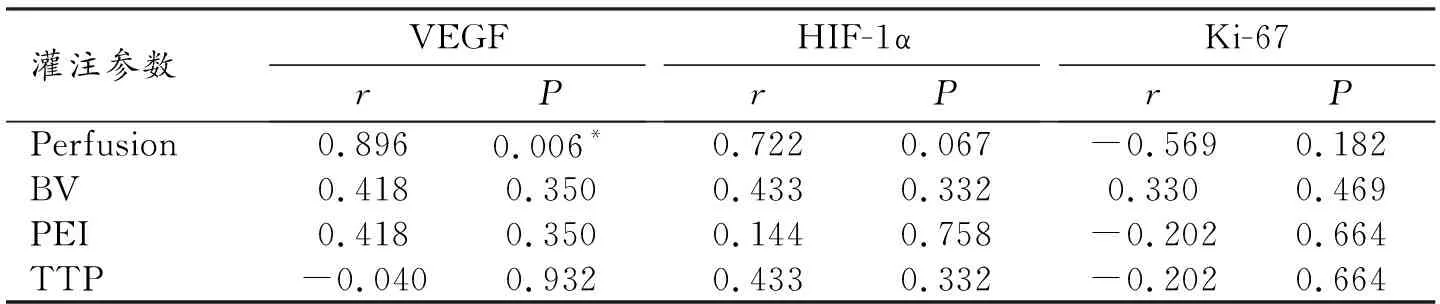
表3 肺鳞癌中CT灌注参数与VEGF、HIF-1α、Ki-67的相关分析
3.肺腺癌 CT灌注参数与VEGF、HIF-1α、Ki-67表达的相关性
肺腺癌中Perfusion与VEGF表达呈正相关(r=0.624,P=0.007,图2~4),BV、PEI、TTP与VEGF的表达没有相关性(P均>0.05)。肺腺癌 CTPI参数与HIF-1α、Ki-67的表达均没有相关性(P均>0.05,表2)。
4.肺鳞癌 CTPI参数与VEGF、HIF-1α、Ki-67表达的相关性
肺鳞癌中Perfusion与VEGF表达呈正相关(r=0.896,P=0.006),BV、PEI、TTP与VEGF的表达没有相关性(P均>0.05)。肺鳞癌 CTPI参数与HIF-1α、Ki-67的表达均没有相关性(P均>0.05,表3)。
讨 论
肺癌是最常见的癌症死亡原因,每年有1800万人被诊断患有肺癌,有1600万人因肺癌而死亡[2]。临床上很多NSCLC患者发现时常为中晚期,此时通过对患者进行基因检测,根据结果采取靶向药物治疗是有效措施[5],近年来部分分子靶向药物治疗已在临床上得到广泛的应用,如针对EGFR的吉非替尼,针对VEGF的PTK787药物[6]。分子靶向药物必须确定肿瘤细胞中存在过度表达才有效。通过探讨CT灌注扫描是否能无创性提供分子指标在肺癌中的表达情况,可以为临床诊断、治疗提供个性化方案。
VEGF是促进血管生成的最具特异性和关键性的调节因子之一,在肿瘤血管形成过程中起着重要作用[7],而CT灌注可以无创性提供肿瘤组织中微循环内血流动力学变化的信息[8]。本研究24例NSCLC证明Perfusion、 BV与NSCLC组织中的VEGF表达呈正相关(r=0.698、0.474),差异有统计学意义,与Ling等[9]学者研究相符。接着进一步对肺腺癌、鳞癌CTPI参数与VEGF表达进行相关性分析,提示Perfusion与肺腺癌、鳞癌中VEGF表达呈正相关(r=0.624、0.896),BV与腺癌、鳞癌中VEGF表达没有显著相关性。因此,笔者认为Perfusion值更能反映腺癌、鳞癌中的血管新生情况,在对肺腺癌、鳞癌患者进行抗血管分子靶向治疗过程中,可能可以利用Perfusion值预测患者对分子靶向药物的敏感性,指导后续治疗方案。
肿瘤细胞无限增殖导致氧消耗增加,与周围正常组织相比,大部分实体肿瘤内部都发生缺氧。缺氧情况下,HIF-1α表达增多,NSCLC中肿瘤缺氧通常与预后不良相关[10]。本研究显示,NSCLC组织中Perfusion与HIF-1α表达呈显著正相关,余CTPI参数值与HIF-1α表达没有相关性,与刘琴等[11]研究结果一致。肺癌组织细胞代谢旺盛,存在供氧和耗氧之间的不平衡,缺氧情况下,HIF-1α可转导至细胞核中,与下游基因VEGF结合,促进新生血管形成[12],使得肿瘤组织中的灌注量增加。然而,肿瘤组织内缺氧面积过大,氧气供应不足,坏死面积增大,肿瘤组织中的灌注量也会随之减少。本研究中,Perfusion与HIF-1α表达呈正相关,猜测可能与HIF-1α促血流量增加作用更为明显,且本研究中入组的肺癌患者发生坏死比例较少有关。然而进一步的亚组分析中表明,肺腺癌、鳞癌中Perfusion与HIF-1α表达没有显著相关性。肿瘤组织中氧消耗增加,促进灌注量增加以适应肿瘤缺氧微环境,故Perfusion与HIF-1α表达呈正相关,但在腺癌、鳞癌中并无显著相关性,可能与本研究中样本量过少、肿瘤组织的异质性有关。根据本研究结果,笔者认为Perfusion值在一定程度上可提供肿瘤组织内的缺氧情况。
Ki-67的表达与肿瘤细胞增殖和生长密切相关,其主要是在细胞增殖期表达,在静止期不存在,临床上常用其作为肿瘤增殖标记物[13]。Ki-67在肿瘤组织中的表达可用来评估肿瘤患者的预后并发挥一定的预测作用,已有研究显示通过显微注射抗体或使用反义寡核苷酸阻断Ki-67表达从而阻断肿瘤细胞增殖[14],故Ki-67表达可能识别并预测对特定疗法产生反应的患者亚群,是一种潜在的肿瘤治疗靶点。本研究显示NSSLC中Ki-67表达与Perfusion值呈无显著相关性。肺癌中Ki-67与CTPI参数的相关性研究国内外鲜见报道,目前只找到如下两篇:Sauter等[15]发现肺癌中Ki-67与BF值的呈负相关(r=-0.127,P>0.05),与本研究结果一致。然而,国内刘佩等[16]采用双入口灌注技术探讨灌注参数与Ki-67阳性表达率的相关性分析,得出BF与Ki-67阳性表达率呈正相关(r=0.686,P<0.01)。Ki-67表达越多,肿瘤细胞增殖速度越快,Perfusion值表示单位时间内、组织质量的血流量,故肿瘤细胞增殖速度与Perfusion是否存在相关性,是呈正相关还是负相关仍需进一步探讨。
本研究局限性:一是总体样本量较少,且没有HIF-1α表达强阳性的病例;二是未对NSCLC的分化程度与CT灌注参数的相关性进行进一步研究;三是CT灌注成像具有一定的辐射剂量。因此,在接下来的研究过程中,需增加更多的病例,进行更详细的指标分类完善研究,且关于NSCLC中CT低剂量灌注扫描的可行性亦值得进一步的探讨。
综上所述,CT灌注参数可以评价肺癌中血管新生速度,且在对肺腺癌、鳞癌患者进行抗血管分子靶向治疗过程中,可以利用CT灌注扫描预测患者对分子靶向药物的敏感性,指导后续治疗方案。
