复杂全髋置换术后下肢深静脉血栓的相关因素△
2021-07-22徐志宏张晓峰
潘 品,宋 凯,姚 尧,徐志宏,张晓峰,蒋 青*
(1.南京大学医学院附属鼓楼医院运动医学与成人重建外科,江苏南京210008;2.合肥市第二人民医院骨科,安徽合肥230000)
下肢深静脉血栓(deep vein thrombosis,DVT)是骨科术后常见的并发症。在未行血栓预防时,全髋关节置换术(total hip arthroplasty,THA)后血栓发生率为42%~57%[1]。随着对手术技术的改进以及血栓认识加深,围手术期氨甲环酸和抗凝药物的使用以及气压泵等物理康复治疗的发展,下肢DVT发生率逐渐下降[2]。但下肢DVT导致患者术后恢复减慢,增加治疗费用,严重的可导致肺动脉栓塞,威胁患者的生命,需要引起足够的临床重视[3]。
复杂THA指对患有明显解剖异常的髋关节进行的置换手术[4]。和常规THA相比,复杂THA手术时间长、创伤大、术后恢复慢,并且术后并发症较多,有文献报道除去常规出血感染等风险外,复杂高位先髋置换术后神经损伤发生率约5.0%~11.3%、脱位率约16.6%、骨折率为5.2%~26.8%、骨不连发生率为2.8%~7.1%,给临床带来了挑战[5~7]。并且该手术常常也容易损伤血管。很多文献报道术后发生了动脉栓塞,但术后DVT的报道则相对较少,国外文献报道髋关节强直及高位先髋患者术后血栓发生率为0%~16.0%[8~10],而国内对于初次复杂THA血栓报道很少,融合性髋或高位先髋患者术后血栓率为0%~20%[8,11,12]。因此本研究目的是:(1) 探讨复杂髋关节置换术后下肢深静脉血栓发生率;(2)评估血栓形成的危险因素,为血栓预防提供理论依据,希望为临床实践提供理论指导。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)先天性髋关节脱位/髋关节发育不良Crowe III~IV型,扁平髋,股骨短缩,股骨髓腔狭窄;(2)髋关节活动明显受限,如强直性脊柱炎的髋关节强直或骨性关节炎关节强直;(3)强直性脊柱炎或骨关节炎退变的髋臼内陷融合者;(4)既往髋关节手术史(如髋臼骨折内固定术后或股骨颈骨折内固定导致股骨头坏死);(5)髋臼截骨矫形术后。
排除标准:(1)术前有下肢DVT患者;(2)影像等资料缺失患者
1.2 一般资料
2017年5月—2018年12月,共197例患者符合上述标准,纳入本研究。其中,男94例,女103例。髋关节发育不良Crowe III~IV型有38例,强直性脊柱炎伴关节强直15例,股骨头坏死关节强直29例,骨性关节炎关节强直59例,髋臼骨折或股骨颈骨折手术史50例,髋关节发育不良截骨手术史6例。197例患者中,183例(92.89%)接受药物预防血栓,其中133例(72.68%)接受口服拜瑞妥10 mg/d、16例(8.74%)接受皮下注射速碧林0.4 ml/d、18例(9.84%)接受皮下注射克赛0.4 ml/d,另有16例(8.74%)接受口服艾乐妥5 mg/d抗凝。术后平均抗凝时间为(4.14±1.23)d(范围2~45 d)。14例(7.11%)因为出血风险高未行药物抗凝治疗。本研究得到南京大学医学院附属鼓楼医院伦理委员会批准,所有纳入患者均知晓并愿意参与本研究。
1.3 手术方法
197例复杂THA是由3位经验丰富的骨科医生操作完成,其中常规外侧入路140例,前外侧小切口手术入路28例,直接前方手术入路29例。
1.4 评价指标
术前1 d,术后1、3 d或4 d的下肢静脉彩超检查。下肢血管B超由专业的超声科医生负责,超声仪器采用美国索诺声M-turbo床旁便携式超声仪。下肢静脉血栓诊断标准:(1)静脉管腔不能压闭;(2)彩色多普勒血流不能完全充盈。对于疑似有肺栓塞的患者,则行肺动脉CTA检查明确诊断。
记录患者一般资料,如年龄、性别、体重指数、高血压病史、糖尿病史、肿瘤病史、吸烟史、静脉曲张史;手术相关资料,如手术侧别、复杂髋关节诊断分类、术前血液胆固醇水平、凝血物质时间、手术时间,术中出血及是否输血等;术后指标,如术后抗凝药时间、下地时间、疼痛评分。
1.5 统计学方法
采用SPSS 22.0统计软件进行统计处理。按是否发生血栓将患者分为两组,计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,资料呈非正态分布时或等级资料两组比较采用Mann-Whitney U检验。计数资料采用x2检验或Fish⁃er精确检验。以是否发生血栓的二分变量为因变量,其他因素为自变量进行逻辑回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 血栓发生的描述性分析
197例患者中,共12例患者术后发生深静脉血栓,发生率为6.09%。血栓发生时间,术后第1 d发生率为 6/12(50.00%),术后第 3~4 d为 6/12(50.00%)。所有血栓均位于肌间静脉,其中2例为双侧;9例为手术同侧,包括右侧8例,左侧1例;1例为手术对侧,为右侧。本组患者中均无大静脉血栓或肺栓塞发生。血栓发生病种,髋关节发育不良Crowe III~IV患者发生率为3/38(7.89%),髋臼骨折或股骨颈骨折手术史2/50(4.00%),骨关节炎关节强直 4/59(6.78%),股骨头坏死关节强直 3/29(10.34%),强直性脊柱炎伴关节强直0/15(0.00%),髋关节发育不良截骨手术史0/6(0.00%)。
2.2 是否发生血栓的单因素分析
发生和未发生血栓患者单因素比较见表1,DVT组患者年龄显著大于非DVT组(P<0.05),DVT组术前的D-二聚体显著高于非DVT组(P<0.05)。DVT组右侧手术比率显著高于非DVT组(P<0.05),DVT组H-胆固醇水平显著高于非DVT组(P<0.05)。此外,DVT组的手术时间及术中出血量均高于非DVT组,DVT组术后VAS评分明显高于非DVT组,但两组间上述指标差异均无统计学意义(P>0.05)。此外两组在术中骨折、术后抗凝、慢性病方面的差异均无统计学意义(P>0.05)。

表1 是否发生DVT两组患者的单因素分析
2.3 是否发生血栓的多因素逻辑回归分析
以是否发生DVT的二分变量为因变量,其他因素为自变量的逻辑回归分析见表2。模型分类能力为93.4%,经卡方检验模型有效(x2=18.507,P<0.001)。术前较高D⁃二聚体水平(OR=1.753,P=0.021)是复杂全髋置换术后DVT发生的危险因素,而左侧手术是复杂全髋置换术后DVT发生的保护因素(OR=0.074,P=0.021)。
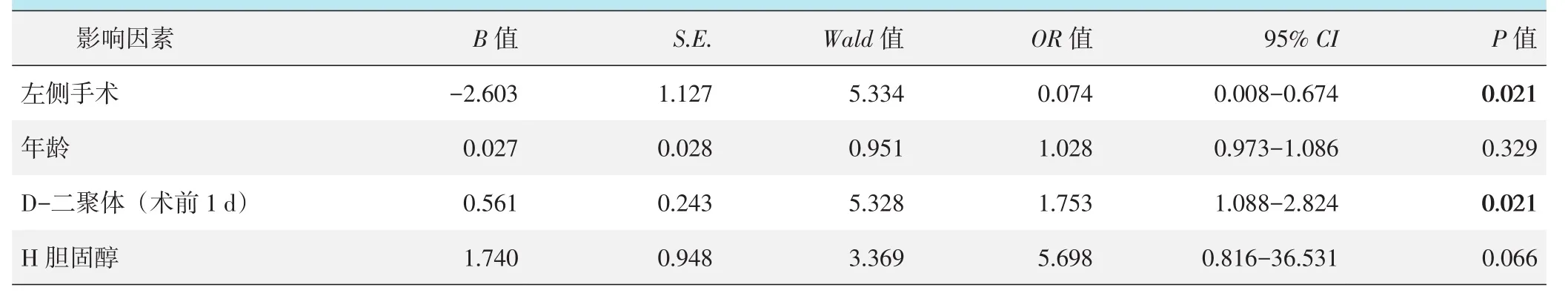
表2 是否血栓的多因素逻辑回归分析结果
3 讨论
本研究探讨了复杂初次髋关节置换手术人群的血栓发生情况。结果发现,复杂初次髋关节置换术后下肢DVT发生率为6.09%,同时还发现手术侧别和术前D-二聚体是术后血栓形成的相关因素。
前期研究中,对54例强直性脊柱炎晚期髋关节疾病行全髋关节置换手术,患者术后行下肢深静脉造影评估血栓情况,结果发现有8例患者发生血栓,血栓发生率为14.81%[13]。和这一结果相比,本研究中的研究数值偏低。分析认为可能和纳入了先髋病例以及骨折病例相关,这些人群相对年龄较轻,此外考虑到前期的研究时间较早,和前期相比,康复方案的改进以及围手术期管理的完善可能也是导致血栓降低的因素之一。
另外作者还发现和普通初次全髋关节置换手术后血栓形成相比,本研究发生率也相对偏低[14,15],作者认为可能的原因有:(1)接受手术的患者年龄相对较轻,本研究中平均年龄仅为58岁;(2)本研究中采取气压泵预防时间长,同时也与早期康复的积极介入有关。
本研究发现,术前D-二聚体值升高对术后血栓的形成有一定的预测作用。研究表明,术前较低的D-二聚体与关节置换术后较低的血栓发生率相关,并且在其他疾病例如肿瘤患者中也得到了证实[16];D-二聚体对骨科大手术后深静脉血栓的形成有诊断价值,升高的D-二聚体是术后深静脉血栓形成的独立风险因素[17]。本研究认为,术前D-二聚体可作为患者下肢DVT发生的预测因子,术前D-二聚体指标较高组是较低组发生血栓风险的1.7倍,这与先前研究基本相符。另外以往的研究表明,左侧更容易发生血栓,这和解剖异常可能存在着一定的关系[18]。本研究结果提示右侧血栓更为多见,和文献并不一致。分析认为本研究中所有血栓均位于肌间静脉。有很多研究表明,肌间静脉血栓形成和局部制动以及局部肌间静脉血管的扩张更存在着相关性[19]。由于复杂髋关节置换创伤较大,早期局部水肿、出血相对更为明显,因此手术医生和康复师可能早期会采取更为保守的康复方案指导患者康复,导致患者早期活动相对较少,腿部远端血栓形成更容易受局部因素的影响。H-胆固醇通常被认为是减少深静脉血栓形成的保护因素之一[20],但也有研究发现,H-胆固醇与下肢深静脉血栓无明显相关性[21],而本研究多因素分析亦证明未有明显相关性,考虑可能因为本研究样本量较小的缘故。
复杂髋由于手术操作的复杂性,并发症显著高于普通全髋关节置换手术,但是其血栓发生率是否高于普通髋关节置换手术人群并没有被深入讨论过。本研究中血栓发生率并不高于普通全髋关节置换人群。提示通过积极的早期干预可以有效地降低血栓发生。这对个性化预防提供了临床依据,为下一步探究血栓发生机制提供思路。
本研究也存在着一些局限性。(1)本研究重点筛查了住院期间的血栓发生情况。由于髋关节置换术后血栓时间可持续1个月以上,因此部分患者后续发生的血栓可能被漏诊;(2)部分研究对象影像资料缺失,可能对研究结果造成偏倚;(3)本研究中诊断深静脉血栓采用的是下肢超声检查,尽管超声具有便捷、无创等优点,已经成为临床上筛查下肢血管疾病的首选,然而也存在着漏诊和误诊的可能性;(4)研究样本量较小,需进行更大样本的研究。
总之,复杂初次髋关节置换术后血栓发生率为6.09%;右侧手术和较高D-二聚体水平患者更易发生DVT,术后早期积极行下肢血管彩超检查有助于筛查DVT而进行早期预防处理。
