老年患者全身麻醉中3种不同气管插管工具的应用效果比较
2021-07-15魏立林
王 芳,魏立林
佳木斯市中心医院麻醉科,黑龙江 佳木斯 154002
随着我国人口老龄化进程加快,临床中全身麻醉下接受择期外科手术治疗的老年患者数量呈逐年增加趋势。气管插管是全身麻醉的重要技术环节,该操作不当或时间较长会给患者带来较大刺激,加剧应激反应,导致患者血流动力学波动[1],由于老年患者缺齿、义齿、活动牙齿甚至无齿者较多,且常伴有高血压、冠心病等合并症,因此在老年患者全身麻醉气管插管操作中采用适宜的插管工具,对保障老年患者的围术期生命安全至关重要。本研究选择2018年5月—2019年5月间佳木斯市中心医院收治的行气管插管全麻择期手术的老年患者90例作为研究对象,比较应用Lightwand光棒、UE可视喉镜和直接喉镜在老年患者全身麻醉气管插管中的优劣差异,以供临床参考,现将结果报告如下。
1 资料与方法
1.1 一般资料
选择2018年5月—2019年5月间佳木斯市中心医院收治的90例行气管内插管全麻择期手术的老年患者,签属麻醉知情同意书。随机分为Lightwand光棒组(LW组)、UE可视喉镜组(UE组)和直接喉镜组(DLS组)各30例,LW组中男性19例,女性11例;年龄64~82岁,平均年龄(73.4±5.3)岁;体质量平均(59.7±11.1)kg。UE组中男性17例,女性13例;年龄66~81岁,平均年龄(74.1±5.1)岁,平均体质量(60.8±10.5)kg。DLS组中男性20例,女性10例;年龄63~80岁,平均年龄(73.1±5.5)岁,平均体质量(60.8±10.3)kg。3组患者一般资料具有可比性(P>0.05)。
1.2 麻醉方法
患者麻醉前禁食8 h,禁饮6 h;进入手术室立即为其开放外周静脉通路,常规监测心电图、无创血压、脉搏血氧饱和度、呼吸频率、呼末二氧化碳(迈瑞BeneView T5监护仪),入室平静15 min后进行麻醉诱导。患者平卧位四头带固定面罩控制呼吸,去氮给氧3 min,氧流量6 L/min,麻醉诱导:依次静脉给予咪达唑仑(江苏九旭药业有限公司;国药准字:H20113433)0.1 mg/kg,舒芬太尼(宜昌人福药业有限责任公司;国药准字:H20054171)0.3μg/kg,依托咪酯(江苏恒瑞医药股份有限公司;国药准字:H32022379)0.3 mg/kg,罗库溴铵(河北柏奇药业有限公司;国药准字:H20100069)0.6 mg/kg。选择合适型号的加强型气管导管(河南驼人医疗器械集团有限公司)内径6.5~7.5 mm,60 s后行气管插管,操作均由熟练掌握三种插管工具的同一麻醉医师实施。
LW组:患者平卧位,光棒前端调整45~90°,使其适宜门齿-喉头生理弯曲度,套置于气管导管内,前端光源部位放置于气管导管斜面内0.5 cm处,打开光源。麻醉医师站在患者头端,左手拇指置于患者口内,适度用力提起下颌,右手持光棒从患者右口角送入口腔,通过观察颈部红色光斑调节光棒位置,当红色光斑最亮点到达环甲膜或条索状光影沿气管内延伸时,右手固定光棒不动,左手向下将气管导管轻柔推送入气管,右手退出光棒,套囊充气,连接呼吸机与呼气末二氧化碳传感器探头,判断气管导管位置适宜,胶带固定,完成插管操作。
UE组:UE可视喉镜加装一次性透明镜片外套,应用金属管芯将气管导管前端塑形为60°左右,与可视喉镜前段弯曲度一致,患者平卧位,麻醉医师站在患者头端,右手推开下颌后,左手持可视喉镜放置于患者口中,沿舌面向前,经舌腭弓和腭咽弓推进到达咽腔,观察显示屏中暴露声门裂或气管环时,右手持气管导管轻柔推送入气管同时拨出管芯,撤出可视喉镜,套囊充气,连接呼吸机与呼气末二氧化碳传感器探头,胶带固定,完成插管操作。
DLS组:患者平卧,麻醉医师站在患者头端,左手持直接喉镜,右手将患者头部后仰固定,尽量使口腔、咽腔、喉腔位于一条直线,将喉镜叶片从右口角置入患者口腔,沿舌面经过舌腭弓和腭咽弓推进到达咽腔,左手向前上方提拉喉镜柄挑起会厌暴露声门,右手将气管导管沿着金属管芯插入气管内,拔除管芯,退出喉镜,套囊充气后连接呼吸机与呼气末二氧化碳传感器探头,胶带固定,完成插管操作。三组均以呼气末二氧化碳监测波形为插管成功标准,计时从气管插管工具进入口腔到气管插管后退出口腔的时间为插管用时,3次尝试不成功,视为插管失败,改由上级医师或更换其他插管工具继续操作。
1.3 观察指标
监测并记录三组患者插管前1 min(T1)、插管时(T2)、插管后1 min(T3)各时间点患者平均动脉压(MAP)、心率(HR)变化;观察并比较三组插管用时、插管成功次数、插管成功率及插管后不良反应发生情况。
1.4 统计学方法
应用SPSS 20.0软件进行数据分析,计量资料以均数±标准差(±s)表示,采用t检验,计数资料以例数和百分比(%)表示,采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 血流动力学比较
三组患者T1时间点血流动力学差异无统计学意义(P>0.05),DLS组T2、T3时间点MAP、HR明显高于LW组和UE组,差异有统计学意义(P<0.05),LW组和UE组T2、T3时间点MAP、HR变化,差异无统计学意义(P>0.05),见图1和图2。
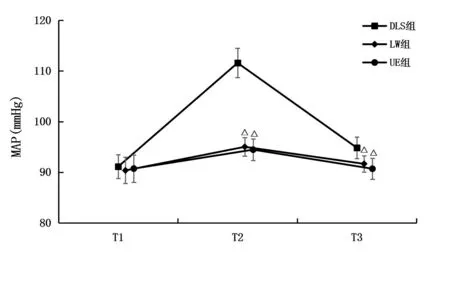
图1 三组各时间点平均动脉压变化比较

图2 三组各时间点心率变化比较
2.2 插管操作情况比较
LW组、UE组插管用时,明显短于DLS组,差异有统计学意义(P<0.05),LW组和UE组插管用时比较差异无统计学意义(P>0.05)。气管插管成功LW组30例(100%),UE组30例(100%),DLS组28例(93.33%),LW组和UE组插管成功率明显高于DLS组(P<0.05),见表1。
表1 插管操作情况比较(±s)

表1 插管操作情况比较(±s)
注:与DLS组比较,a P<0.05
组别LW组(n=30)UE组(n=30)DLS组(n=30)插管用时(s)15.73±0.94a 15.71±1.04a 22.85±1.22插管成功(次)30 30 28插管成功率(%)100.00a 100.00a 93.33
2.3 插管后不良反应比较
LW组和UE组不良反应发生率明显低于DLS组(P<0.05),LW组和UE组不良反应发生率比较差异无统计学意义(P>0.05),见表2。
表2 插管后不良反应发生情况比较(±s)

表2 插管后不良反应发生情况比较(±s)
注:与DLS组比较,a P<0.05
组别LW组(n=30)UE组(n=30)DLS组(n=30)不良反应发生率[例(%)]1(3.33)a 1(3.33)a 8(26.67)咽喉肿痛(例)声音嘶哑(例)口咽软组织损伤(例)0 1 4 0 0 1 1 0 3
3 讨论
气管插管是全身麻醉中的基本操作技能,亦是治疗呼吸困难、处理困难气道的重要抢救措施。近年来随着科技进步,光棒、可视喉镜等各种新型气管插管工具在临床麻醉中的逐步应用,使得气管插管操作更加迅速、安全、便捷、有效[2]。
应用直接喉镜插管时为了在直视下充分暴露声门部位解剖结构,患者头部后仰需符合口、咽、喉腔三轴成一线的位置关系,操作者向前上方用力提拉喉镜、挑起会厌等动作刺激性较大,导致患者循环波动大,应激反应加剧,且插管后不良反应较多,老年患者常合并基础疾病,应用直接喉镜引导气管插管,对老年患者围术期安全存在严重威胁[3]。光棒引导插管,采用颈前透光技术,可为盲探插管提供可视指标[4],操作简单有效,插管成功率高,对老年患者循环影响小,既能用于正常气道,又能用于困难气道[5],不必要求患者头部后仰,避免喉镜叶片对舌根、会厌等部位刺激,能够降低应激反应;不受牙齿、张口度及喉头高度影响[6],更加适用于肥胖、咽喉病变、颈椎活动受限、张口困难、声门暴露困难、缺齿、义齿及无齿的患者。UE可视喉镜前端高分辨镜头采用防雾处理技术,能够在可视屏幕中以扇形视角清晰显示口腔内部结构,实施插管操作的麻醉医师与患者之间可保持一定的安全距离,减少交叉感染;能够改善声门暴露分级,因其视野前移,不需患者较大的嗅花位头部动作幅度就能完成插管操作。但对患者有张口度<15 mm,口咽腔解剖结构变异、气道巨大肿物、严重颌胸黏连、下颌骨折等情况,UE可视喉镜则不适用。本研究通过观察LW光棒、UE可视喉镜和直接喉镜在老年患者全身麻醉中引导气管插管过程中的应用效果,结果显示,与直接喉镜引导气管插管相比较,应用LW光棒和UE可视喉镜,插管前后血流动力学波动较小;插管用时明显缩短,插管成功率高,且插管后不良反应发生率明显降低。
综上所述,LW光棒和UE可视喉镜均值得在老年患者全身麻醉中推广应用,但应结合实际情况,做好术前评估,选择最优的气管插管工具及麻醉方案,最大程度保障老年患者围术期生命安全。
