不同治疗方式下高龄动脉瘤性蛛网膜下腔出血病人临床特点分析
2021-07-12曾括吴立权徐海涛陈谦学陈治标
曾括 吴立权 徐海涛 陈谦学 陈治标
蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是指颅底或大脑表面的血管因各种原因破裂,血液流入蛛网膜下腔引起的一种临床综合征。动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid hemorrhage,aSAH)是SAH中最常见的类型,其年发生率约为6~35.3/10万,是仅次于脑血栓和高血压性脑出血的第3大脑血管疾病[1]。该病治疗难度大,致残和致死率高,10%~15%的病人来不及送达医院就已经死亡[2]。有研究表明,年龄65岁以上的老年人群蛛网膜下腔出血的年发病率约为1.3%~1.6%,而70岁以上的老年人群的aSAH发病率约为15/10万,明显高于45~55岁人群,且发病率会随年龄的增长而增加[3]。高龄病人预后普遍较差,原因之一是高龄病人可能面对的手术风险更高、预期寿命更短,即使是已经破裂出血的高龄颅内动脉瘤病人,考虑到预期寿命和手术风险,医生或病人家属也经常拒绝积极治疗。有研究表明,血管内介入栓塞治疗的相关并发症较开颅显微手术夹闭治疗少,且平均住院时间缩短[4]。我们对高龄aSAH病人不同手术治疗方式下的临床特点进行分析。
对象与方法
一、对象
2018年9月~2020年11月我院收治的aSAH病人336例,男性136例,女性200例,总男女比1∶1.47。年龄42~86岁,平均(60.25±8.76)岁。一般资料见表1。纳入标准:头颅CT结合CT血管成像(CTA)或数字减影血管成像(DSA)确诊为aSAH;符合手术夹闭或血管内栓塞治疗的适应证。排除标准:拒绝接受手术夹闭或血管内栓塞治疗;接受治疗但未经后续正规脱水、抗血管痉挛等治疗而自动出院;病历资料不全。336例病人中,多发动脉瘤4例。根据病人年龄将其分为高龄组(年龄≥70岁)和非高龄组(年龄<70岁),高龄组年龄平均(74.8±4.15)岁;非高龄组年龄平均(57.8±6.76)岁。再根据手术方式分为夹闭组和栓塞组。
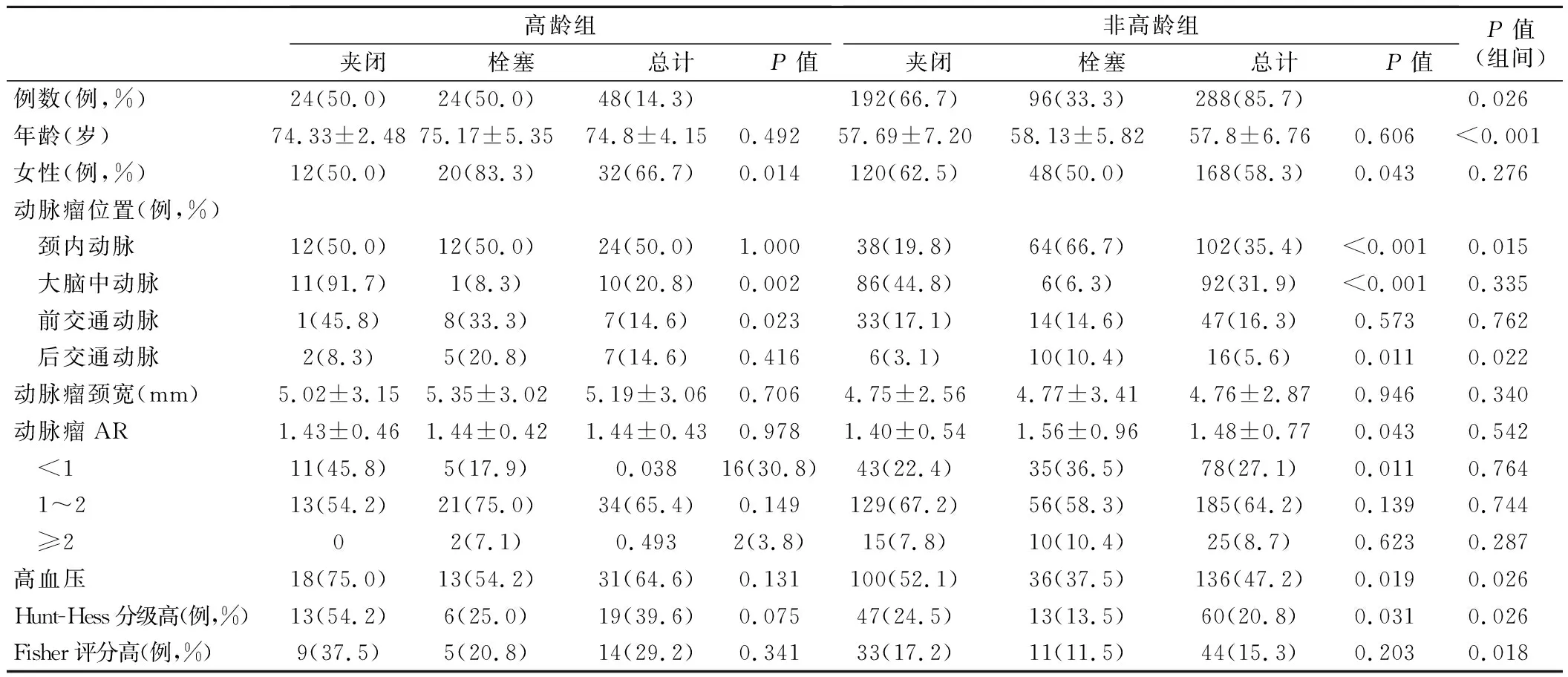
表1 动脉瘤性蛛网膜下腔出血病人临床资料资料(例,%)
二、方法
1.所有病人均在入院后完善相关检查,48小时内行头颅CT和CTA或全脑DSA,记录动脉瘤特征参数,包括动脉瘤位置、瘤颈宽度、动脉瘤高度(动脉瘤瘤颈平面至动脉瘤最远点的垂直距离),计算动脉瘤的纵横比(aspect ratio,AR)(即动脉瘤高度和瘤颈宽度的比值)。用Hunt-Hess分级评估病人术前状况,改良的Fisher分级评估病人蛛网膜下腔出血情况及发生血管痉挛的危险性。
2.由神经外科、神经介入科、神经重症等多学科医生共同讨论制定治疗方式,其中216例行动脉瘤开颅显微夹闭术(夹闭组),120例行血管内介入栓塞术(栓塞组)。手术结束后复查头部CT,根据情况行脑室外引流缓解脑室积血、脑积水。出院前再复查头部CT,记录病人术后情况。
3.出院后于术后3~12个月进行门诊或电话随访,按照改良Rankins量表评分(mRS)进行临床预后评估,0~2分为预后良好,3~6分为预后不良。建议术后6、18个月进行影像复查,优先推荐DSA复查,其次CTA或MRA,若复查发现动脉瘤有复发则选择再次治疗或继续观察。
三、统计学方法

结果
1.两组性别比较:两组均以女性为主,高龄组病人女性的构成比高于非高龄组,但差异无统计学意义(P>0.05)。
2.动脉瘤位置分布:高龄组颈内动脉瘤和后交通动脉瘤占比高于非高龄组,差异均有统计学意义(P<0.05);两组大脑中动脉瘤和前交通动脉瘤占比比较,差异无统计学意义(P>0.05)。高龄组大脑中动脉瘤病人行手术夹闭较栓塞明显更多(P<0.05),而前交通动脉瘤则相反,行栓塞治疗病人更多(P<0.05)。非高龄组颈内动脉瘤和后交通动脉瘤病人均行栓塞治疗明显更多(P<0.05),大脑中动脉瘤行手术夹闭明显增多(P<0.05),前交通动脉瘤病人治疗选择无明显差异(P>0.05)。
3.动脉瘤形态比较见表1。两组病人动脉瘤颈宽分别为(5.19±3.06)mm和(4.76±2.87)mm,差异无统计学意义(P>0.05)。组内手术方法选择差异无统计学意义(P>0.05)。动脉瘤AR在两组之间、组内比较,差异无统计学意义(P>0.05)。
4.高血压病史比较:高龄组高血压病史病人占比高于非高龄组,差异有统计学意义(P<0.05)。高龄组内高血压病人两种手术方式选择比较,差异无统计学意义(P>0.05),非高龄组内高血压病人行手术夹闭治疗更多,差异有统计学意义(P<0.05)。
5.Hunt-Hess分级:高龄组中,Hunt-Hess分级0级2例,Ⅰ级4例,Ⅱ级7例,Ⅲ级18例,Ⅳ级12例,Ⅴ级5例;非高龄组中0级8例,Ⅰ级36例,Ⅱ级81例,Ⅲ级88例,Ⅳ级40例,Ⅴ级35例。两组Hunt-Hess分级高(Ⅳ~Ⅴ级)病人占比差异有统计学意义(P=0.026)。Hunt-Hess分级高的病人选择手术夹闭治疗明显更多(P<0.05)。
6.Fisher分级比较:高龄组改良Fisher分级0级12例,1级16例,2级18例,3级8例,4级6例;非高龄组0级32例,1级132例,2级80例,3级28例,4级16例。两组Fisher分级高(3~4级)病人占比差异有统计学意义(P<0.05),高龄组病人Fisher分级更高。两组内对手术方式的选择差异无统计学意义(P>0.05)
7.手术方式比较见表1。高龄组病人行栓塞治疗明显更多,差异有统计学意义(P<0.05)。
8.两组预后比较:高龄病人预后良好率为54.2%,较非高龄组明显降低(P<0.05)。高龄组栓塞治疗病人预后良好率更高(P<0.05),非高龄组无明显差异(P>0.05)。
9.两组术后并发症比较:两组病人行手术夹闭治疗后术后缺血灶比行栓塞治疗后明显更多(P<0.05),高龄组病人术后缺血灶形成的概率更高(P<0.05)。两组血管痉挛比较,差异无统计学意义。高龄组病人脑积水情况比非高龄组更高,差异有统计学意义(P<0.05)。
10.两组术后再出血比较见表2。两组术后再出血情况比较,差异无统计学意义。
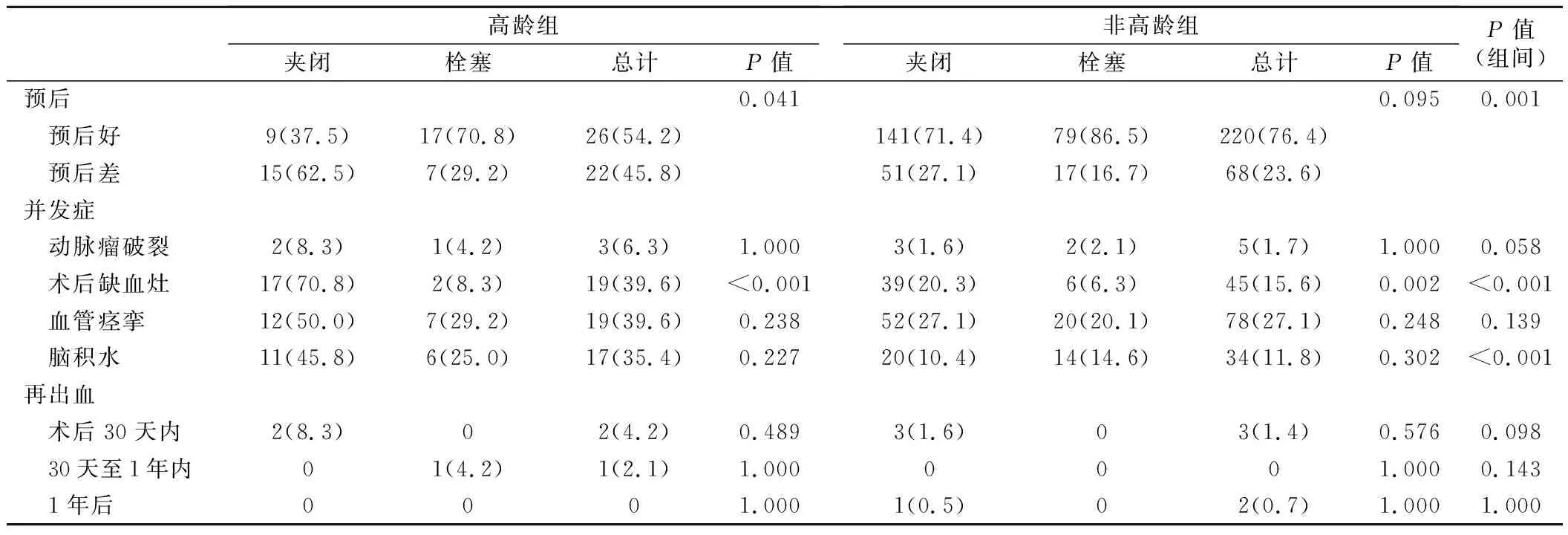
表2 两组动脉瘤性蛛网膜下腔出血病人预后比较(例,%)
讨论
高龄病人动脉瘤破裂风险高、预后差,传统观点不主张积极手术治疗,因为即便手术治疗仍无法获得满意效果[5]。随着显微外科技术及血管内栓塞治疗技术的发展,高龄aSAH的手术治疗效果被认可。
有研究表明,女性动脉瘤发病率是男性的1.6倍,并且随着年龄增高,发病率占比还会上升[6]。本研究两组病人中女性均多于男性,但差异无统计学意义。
本研究统计了所有病人动脉瘤载瘤动脉的分布,发现高龄病人与非高龄病人在载瘤动脉分布有明显区别。在高龄病人中,颈内动脉和后交通动脉瘤破裂出血者所占比例更高。与有些研究,尤其是国外流行病学研究的结论不一致,如Maeda等[7]对124例老年动脉瘤病人的研究结果显示,高龄病人aSAH发病率最高的动脉为颈内动脉、大脑前动脉和前交通动脉。国内也有单独后交通动脉占比更多的报道[8]。宽颈动脉瘤,即AR<1.2的动脉瘤,在介入治疗中几乎都需要额外的弹簧圈及支架辅助,导致许多病人术后必须接受抗凝治疗[9]。本研究中血管内介入栓塞治疗动脉瘤的AR要显著高于手术夹闭治疗组,符合之前的研究经验。
高龄aSAH病人高血压病史占比更高,入院Hunt-Hess分级与Fisher评分明显较非高龄组高,差异有统计学意义。高血压与颅内动脉瘤的发生有很强的相关性,且与预后有关。有研究表明,高血流动力学压力是导致颅内动脉瘤形成的关键因素,尤其是高血管壁剪切力,是引起动脉管壁破坏性重建的重要作用力[10]。35.4%的高龄病人在入院时Hunt-Hess分级高,而非高龄组只有20.8%,提示高龄病人aSAH的病情往往更加严重,发生缺血性神经功能障碍和脑血管痉挛的风险更大。本研究发现,高龄病人术后缺血灶与脑积水的发生率较非高龄病人更高。Juvela等[11]研究发现,出血量大、迟发性脑缺血、夜间出血和手术时动脉临时阻断的时间长是aSAH后缺血病灶的危险因素。对于出血量大、迟发性脑缺血及夜间出血的高龄病人术后应严密监视。临床上应对高龄病人严密监视,一旦出现症状立即行脑部CT检查。杨中鑫等[12]研究了aSAH后脑脊液引流时间与引流量对脑积水的影响,认为短时程低流量引流可减少脑积水的发生率,但不必追求引流至脑脊液无色清凉,否则可能给病人带来更大风险。临床上需综合考虑病人的病情进展情况,选择恰当的引流方式。
高龄病人脑组织相对脆弱,弹性下降,手术耐受性差。血管内栓塞比显微外科手术夹闭对病人造成的创伤更低,更适合于高龄SAH病人。但血管内栓塞治疗也有早期再通,需要再次治疗的风险,对于老年人来说负担更重[13]。老年病人血管调节能力下降,多合并腔隙性脑梗塞及脑动脉硬化,脑组织对缺血缺氧敏感,可能导致更严重后果。国际蛛网膜下腔出血试验(ISAT)提示,晚期再出血的风险也比手术夹闭更高[14]。在本研究中,术后近期、中期和远期发生再出血的概率都较低,两组之间、两种手术方式之间也无明显差异。如果病人合并颅内血肿,无论血肿量大小均应尽量选择开颅显微手术夹闭,这样可以同时清除血肿。颅内血肿本身对动脉瘤病人的预后影响很大。当动脉瘤位于大脑后循环时,因为手术空间狭窄等原因,则更多选择血管内栓塞介入治疗。本研究中,高龄组病人两种手术方式的预后有明显差异,栓塞组病人预后更好,在ISAT亚组研究中,老年病人血管内栓塞的良好率约为60.1%;而在Barrow破裂动脉瘤试验(BRAT)中,只有7.8%的高龄病人获得了满意预后[15]。这些研究的横向比对差异可能包括手术技术的原因,以及对年龄的分层标准,病人入院情况评估不一致所导致的。
高龄aSAH病人颈内动脉和后交通动脉瘤、高血压发病率更高,入院情况更差,术后缺血灶与脑积水的发生率更高。临床上对高龄病人需要综合全面分析病情制定手术方案。在DSA评估高龄病人血管条件,无特殊载瘤动脉迂曲痉挛等情况下,可选择血管内栓塞治疗。但对于合并颅内血肿的高龄病人,需尽早手术清除血肿,减少缺血性病灶发生。术后密切监测病人的症状与体征,早期发现与治疗并发症。
