阴道联合腹部超声诊断妇产科急腹症的价值
2021-07-10赵亚丽
赵亚丽
(苏州市相城区第二人民医院超声科 江苏 苏州 215143)
急腹症属于临床十分常见且较为严重的疾病之一,特别是妇产科急腹症,具有起病急、进展快、危险性高等特点,一旦未予以及时、准确的诊断与治疗,可能使患者存在生命危险[1]。妇产科诊断急腹症一般采取超声检查方式,包括腹部超声与阴道超声,其中腹部超声优势在于操作简单、扫描范围大,而缺点在于影像较为模糊,特别是子宫内膜病变,且检查前需患者保持盆腔充盈。而阴道超声优势在于影像清晰、诊断准确,缺点是扫查范围较小[2]。二者各具优缺点,因此可通过二者联合诊断以提高检查准确率。本文选取2019年12月—2020年11月我院妇产科收治60例急腹症患者,分析腹部超声与阴道超声联合诊断的应用价值,内容如下。
1 资料与方法
1.1 一般资料
选取2019年12月—2020年11月我院妇产科收治急腹症患者60例观察分析,年龄范围:18~45岁,平均年龄(30.5±1.6)岁,入院时患者均存在不同程度腹痛、阴道出血情况,其中腹痛时间范围:30 min~12 h,平均腹痛时间(6.5±0.5)h,阴道出血时间范围:2 h~10 h,平均出血时间(4.5±0.4)h。纳入标准:(1)均诊断为急腹症,符合疾病判定标准;(2)均保持意识清醒,同意配合本次研究。排除标准:(1)排除存在传染性疾病患者;(2)排除抵触配合研究病患。
1.2 方法
本次研究所采用的彩超设备为GE LOGIQ E10,选择腹部联合阴道彩超检查方案。①经腹部彩超检查:在检查前预先叮嘱患者憋尿使膀胱处于充盈状态。待确认膀胱充盈后指导其选择平卧仰卧位,在探头前端适量涂抹耦合剂,探头与皮肤接触时可适当用力下压,扫描范围控制在耻骨联合部至脐下,分别作纵向、横向等多个切面动态扫描,观察子宫、附件等具体状况,记录患者子宫内是否含有异常的包块区域、液性暗影区域等。②经阴道彩超检查:检查开始前需告知患者将膀胱彻底排空,以避免经阴道置入探头时发生尿失禁情况。检查时指导患者取膀胱截石位,双脚放置在置脚架上,两侧小腿和臀下均需放置软垫。在探头上适量涂抹耦合剂,并套上避孕套,在避孕套表面涂抹适量润滑油。缓缓将探头置入患者阴道内进行多角度动态扫描,观察子宫内和周围附件的结构状态,并对病灶阴影的局部形态、体积大小、边界、内部回声、内部血流信号等数据进行采集。
1.3 观察指标
以手术结果为金标准,分别统计腹部超声、阴道超声及联合诊断准确性。
1.4 统计学分析
通过SPSS 26.0软件分析结果数据,计数资料以率(%)表示,计量资料以(±s)表示,分别通过χ2、t值验证,P<0.05表示结果存在统计学差异,反之则无统计学意义。
2 结果
经手术证实:29例患者确诊为异位妊娠,19例患者确诊为急性盆腔炎,4例患者确诊为卵巢囊肿蒂扭转,8例患者确诊为黄体破裂。腹部超声诊断准确率为75.00%,阴道超声诊断准确率为81.67%,联合诊断准确率为98.33%。联合诊断准确率明显高于单一诊断(P<0.05)。且联合诊断准确率与手术诊断结果无统计学差异(P>0.05),具体见表1。图1、图2为超声诊断影像结果。
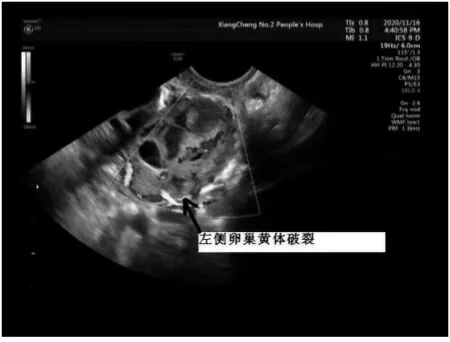
图1 左侧卵巢黄体破裂
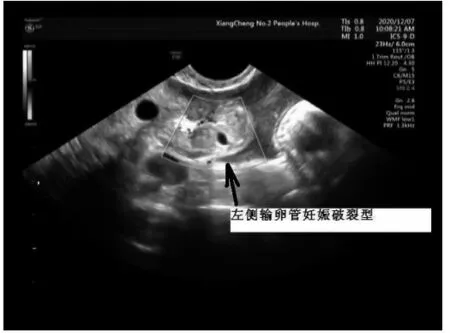
图2 左侧输卵管妊娠破裂型
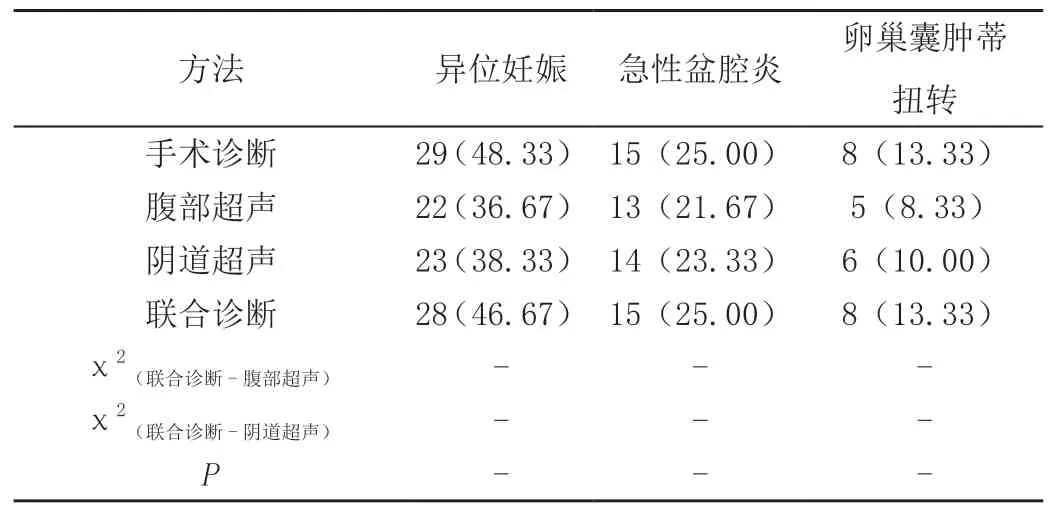
表1 诊断结果分析[n(%)]
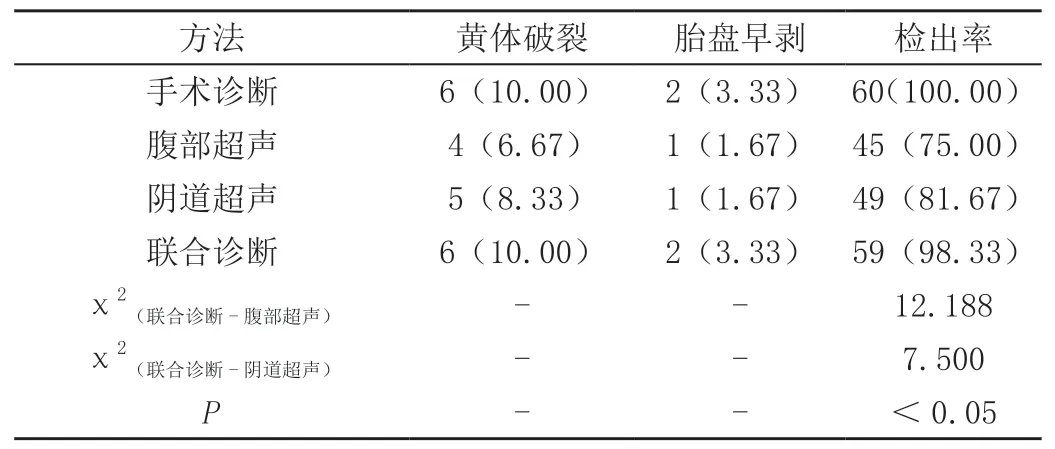
表1(续)
3 讨论
急腹症属于妇产科接诊患者中发病率较高、起病急、发病快、病情进展快等作为主要特征的疾病,患者在入院时通常会表现出腹部或下腹部明显疼痛感,且具有腹膜刺激症等症状,如不及时采取准确的治疗干预,则可能导致病情快速恶化[3],甚至危及生命。在临床治疗前需经过影像学检查确认患者的疾病类型和具体情况,以确保治疗方案的针对性和准确性。妇产科超声影像学检查主要分为经腹部和经阴道两类,其中经腹部彩超检查的应用时间较早,操作更加简单,且扫描过程中的视野更广,对病灶组织和健康脏器或组织的关系可以准确显示,且对靠近腹壁的病灶组织诊断的准确性更高,且经腹部彩超检查也是影像学临床基础诊断方式之一[4]。但在实际应用时,如单纯只使用经腹部彩超检查则存在部分弊端,该技术对于不典型性病灶组织的影像捕捉难度较高,且对于部分微小型病灶显示的清晰度也较差,因此存在较高的漏诊、误诊等概率。
经阴道彩超诊断技术则是基于阴道置入操作的基础上,结合高频探头近距离对宫腔内结构进行扫描检查,因此所获得的临床影像清晰度、分辨率均高于经腹部彩超诊断。实际操作时探头距离病灶的相对位置更近,且不会受到脂肪层、肠气、膀胱等的影响。经腹部彩超检查前,患者需确保膀胱的充盈,因此在检查时始终处于憋尿状态,而经阴道彩超则完全不需要这一步骤,使检查的整体时间进一步缩短,为急腹症的治疗争取更多的时间。加之其分辨率得到大幅度提升,因而对于腹腔内低于2 cm的病灶或小型包块也可获取清晰的影像[5]。在实际应用时,由于经阴道彩超检查属于侵入性诊断方式,患者会感觉到阴道内轻度不适,且由于拍摄角度的需要需对探头进行适当的调整,使不适感进一步增加,需操作人员严格注意患者的主观感受。
经腹部和经阴道彩超检查各具自身优势,联合应用时可先使用经腹部检查排出相关干扰因素,在确认疑似病症后再利用经阴道检查确认,从而有效提升临床诊断的准确性[6]。如患者子宫位置相对较高或较长时,则利用经阴道彩超的相对位置较远,此时利用经腹部彩超可以有效提升临床诊断的准确性。如患者为异位妊娠病变,则采取经腹部彩超检查无法准确判断病灶组织是否发育处卵黄囊、胚芽等结构,而经阴道彩超不仅可以更准确地判断孕囊的具体位置,还能对是否具备卵黄囊、胚囊等结构给予观察,提升临床诊断的准确性[7]。由此可见,在实际针对妇产科急腹症患者进行诊断时,应根据实际情况侧重不同的诊断方式,且将经腹部、经阴道彩超诊断联合应用,可以更好地确定病变的具体情况,降低误诊率、漏诊率,也可尽量缩短诊断的具体时间,为后期疾病治疗提供更加充足的时间。
