全科医生认知功能评估量表在轻度认知功能障碍筛查中的应用研究
2021-07-08刘亚林陆媛徐圣明于德华薛娅雅周路路
刘亚林,陆媛,徐圣明,于德华,薛娅雅,周路路
国家统计局数据显示中国老龄化逐年加剧,预测到2050年,中国60岁以上人口约为44 988万,其中痴呆人数将达3 003万,占60岁以上人口的6.68%[1-2]。痴呆已经成为耗费最高的疾病之一,甚至超过了癌症及心血管疾病[3]。痴呆患者生活无法自理,为其照顾者带来极大的生活和心理负担[4]。然而痴呆的机制尚不明确,也无有效的治疗措施,对其进行早期干预成为改变现状的有效途径之一。基于此,介于正常衰老和痴呆之间的一种临床过渡状态——轻度认知功能障碍(MCI)得到了广泛关注[5]。对MCI进行早期筛查、早期干预,可能减少或者延缓MCI向痴呆的转化,甚至逆转为健康者[6]。然而早期筛查工具因存在种种不足,无法在社区广泛开展。比如简易智力状态检查量表(Mini-Mental State Examination,MMSE),虽广泛用于认知障碍的筛查,但有荟萃研究指出其区分MCI与健康者能力较差,故不适用于社区MCI的筛查[7]。蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)现被广泛推荐用于MCI的筛查,但其对于年龄较大、文化程度较低的患者得分偏低,不能很好地反映真实的认知水平,且其用时较长,不适合基层医疗卫生机构进行人群中MCI的筛查[8]。全科医生认知功能评估量表(General Practitioner Assessment of Cognition,GPCOG)是一种新的简易认知功能筛查量表[9],研究表明该量表用于筛查痴呆灵敏度及特异度高,可靠、有效、简便[10-11]。但将该量表应用于筛查MCI的研究甚少,有研究验证了其可用于筛查MCI[12],但是例数少,且样本选择范围局限,故本研究通过扩大范围,对MCI的老年人和认知功能正常的老年人进行GPCOG筛查,通过对比分析,验证GPCOG对MCI的诊断价值,以期为MCI的早期诊断寻找适合社区的筛查工具。
1 对象与方法
1.1 研究对象 2020年5—7月嘉定区嘉定镇社区服务中心参加老年人健康体检者共4 962人,体检天数共设定42 d,每天120人左右,42 d中按照简单随机抽样的方法抽出29 d,每天再按系统抽样方法抽取30人(最后一天为补充体检,人数较少,系统抽样抽取20人)进行调查,共抽取目标人数860人。纳入标准:(1)年龄≥60岁;(2)意识清楚,有一定理解能力及配合力;(3)患者及家属均知情同意。排除标准:(1)因失语、失聪、失明或其他躯体疾病不能配合完成调查者;(2)拒绝MCI筛查者。全部受试者对本次研究知情,并签署知情同意书。本研究经上海市杨浦区中心医院伦理委员会审核批准(伦理批号LL-004)。
1.2 研究工具
1.2.1 自制调查问卷 包括知情同意、参与者的基本信息(姓名、身高、体质量、腰围、臀围)、人口学资料(性别、年龄、教育年限、婚姻状况、子女数、居住情况、每月固定收入、职业)、慢性病患病情况(高血压、糖尿病、冠心病、脑卒中)、生活方式(听力下降、会说外语、宗教信仰、饮食习惯、保健品、喝茶、喝咖啡、吸烟、饮酒、排便用时、安眠药、惯用手、锻炼频率、睡眠时间)。
1.2.2 蒙特利尔认知评估基础量表(Montreal Cognitive Assessment Basic,MoCA-B) MoCA-B包括十大项,其中执行功能1分、即刻回忆不计分、流畅性2分、定向6分、计算力3分、抽象思维3分、延迟回忆5分、视知觉3分、命名4分、注意3分,共30分。为校正教育程度所致偏移,采用MoCA-B按受教育年限制定的划界分筛查MCI,受教育年限≤6年者得分13~19分可诊断为MCI,受教育年限7~12年者为15~22分,受教育年限 >12年划界分为16~24分[13]。
1.2.3 日常生活能力量表(Activity of Daily Living Scale,ADL) ADL共有14项,包括两部分内容:一是躯体生活自理能力量表,共6项(上厕所、进食、穿衣、梳洗、行走和洗澡);二是工具性日常生活能力量表,共8项(打电话、购物、备餐、做家务、洗衣、使用交通工具、服药和自理经济),每项1~4分,1分为正常,2~4分为功能下降。总分16分为完全正常;>16分有不同程度的功能下降;凡2项或2项以上≥3分,或总分≥22分,为功能明显障碍[14]。
1.2.4 临床痴呆量表(Clinical Dementia Rating Scale,CDR) CDR主要分析痴呆患者认知功能及社会生活功能损害程度,从解决问题、受评者记忆、社交事务、定向、生活自理及家庭生活等方面对受评者的痴呆程度进行评定,0分代表受评者健康,无痴呆症状;0.5分代表受评者为可疑痴呆;1分代表受评者为轻度痴呆;2分代表受评者为中度痴呆;3分代表受评者为重度痴呆[15]。本研究根据 Petersen标准[16]诊断 MCI,要求受试者CDR评分≤0.5分排除痴呆。
1.2.5 GPCOG 该量表于2009年被翻译成汉语版本在我国进行研究应用[9,11]。GPCOG分为两部分:患者部分及知情者部分。其中患者部分包括9个条目:时间定位、画钟、钟表时间、消息、记忆(姓、名、城市、街道、门牌号)。知情者部分包括6个关于患者过去的问题,要求知情者把患者当前的能力与前几年比较,问题包括:(1)记忆事情;(2)记忆谈话;(3)找词情况;(4)理财能力;(5)能否独自安排服药;(6)出行是否需要帮助。总计15个项目,每个项目1分,患者部分9分,知情者部分6分,共15分。知情者部分有6个问题,每个问题有4个选项,回答“是”计0分,其他答案计1分。本研究全部受试者均进行患者部分及知情者部分测试。
1.2.6 MCI诊断标准 根据Petersen标准,即:(1)患者或知情者报告,或有经验的临床医师发现认知的损害;(2)存在一个或多个认知功能域损害的客观证据(本研究采用MoCA-B对受试者执行功能、语言、定向、计算、抽象思维、记忆、视知觉、命名和注意进行评估);(3)复杂的工具性日常能力可以有轻微损害,但保持独立的日常生活能力(ADL评分,凡2项或2项以上≥3分,或总分≥22分,为功能明显障碍,需排除);(4)尚未达到痴呆的诊断(CDR评分≤0.5分)。由精神卫生中心精神科医生最后确诊。
1.3 研究设计及质量控制 本课题邀请到认知障碍相关专家进行现场培训,现场评判测评问卷,所有志愿者均经过一致性检验。对所有受试者均进行了课题介绍,获得知情同意。量表部分指导语一般只读一次,如有特殊情况,可重复一次。过程中要求调查员认真细致,严格遵循培训时的调查要求,减少误差。数据由数据录入专员严格审核,剔除不合格问卷后精准录入,确保数据的准确性。
1.4 统计学方法 采用Excel 2003录入数据,统计分析采用SPSS 26.0软件。计量资料因不符合正态分布,采用中位数(四分位数间距)〔M(QR)〕描述,组间比较采用两独立样本Mann-Whitney U检验;计数资料以相对数表示,组间比较采用χ2检验。GPCOG区分MCI患者划界分采用受试者工作特征曲线(ROC曲线)获得,再列出四格表计算灵敏度、特异度等。GPCOG量表信度分析因量表各部分计量资料不符合正态分布,GPCOG总分与MoCA-B总分不符合正态分布,相关性分析采用Spearman秩相关分析,GPCOG内部一致性以Cronbach's α系数进行评价。以P<0.05为差异有统计学意义。
2 结果
2.1 患病现状 参加体检者共计4 962人,从中抽取860人进行问卷调查,其中48人拒绝接受调查或者拒绝全部调查,接受全部调查者为812人,收回问卷中无效问卷21份,有效问卷791份,有效率97.4%。791例被调查对象中符合痴呆诊断者36例(4.5%);根据Petersen标准,符合MCI诊断者192例(24.3%);认知正常者563例(71.2%)。
2.2 对照组和MCI组MoCA-B评分及用时对比 为保证基线一致,据MCI确诊者年龄、性别、受教育年限特征用SPSS软件对认知正常者按照1∶1随机抽样进行匹配,使其在性别、年龄、受教育年限方面差异均无统计学意义(P>0.05),匹配成功后MCI组与认知正常组(对照组)各187例,见表1。对照组的MoCA-B评分、GPCOGG评分高于MCI组,差异有统计学意义(P<0.05);对照组MoCA-B用时短于MCI组,差异有统计学意义(P<0.05);两组GPCOG用时比较,差异无统计学意义(P>0.05),见表2。
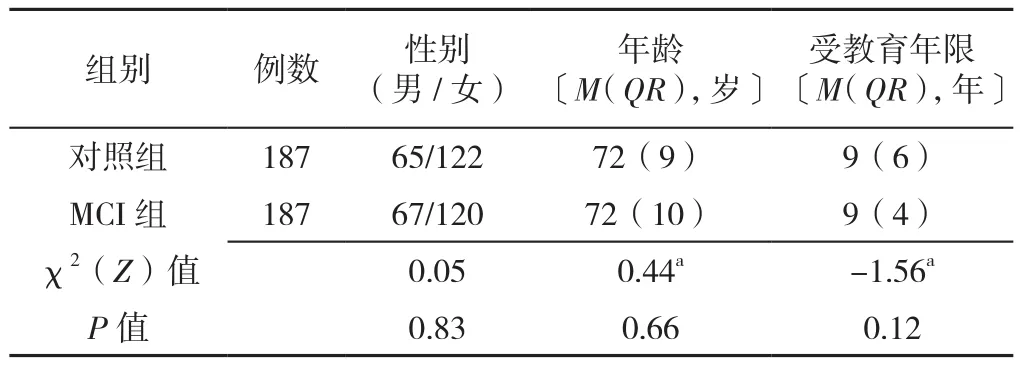
表1 对照组和MCI组一般资料对比Table 1 Comparison of general data between older physical examinees with MCI and normal cognitive function
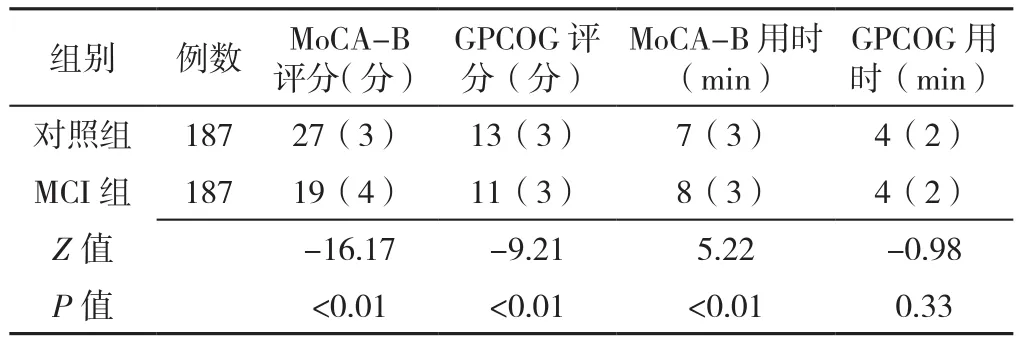
表2 两组MoCA-B、GPCOG评分及用时对比〔M(QR)〕Table 2 Comparison of MOCA-B and GPCOG scores and time used for completing the tests between older physical examinees with MCI and normal cognitive function
2.3 MCI组与对照组374例研究对象MoCA-B与GPCOG用时比较 MCI组与对照组合并后,374例研究对象MoCA-B用时为7(3)min,GPCOG用时为4(2)min,MoCA-B用时长于GPCOG用时,差异有统计学意义(Z=13.69,P<0.001)。
2.4 对照组和MCI组GPCOG总分及各条目分对比 MCI组时间定位、画钟、钟表时间、消息、记忆(姓、名、市、路、门牌号)、患者部分、知情者部分及总分的分数均低于对照组,差异有统计学意义(P<0.05),见表3。
2.5 GPCOG效度分析 以MCI的Petersen诊断标准作为“金标准”,GPCOG总分以12.5分作为分界值,在对两组进行区分时,约登指数(灵敏度+特异度-1)最大为0.43,见表4。GPCOG总分筛查MCI的ROC曲线见图1,其曲线下面积(AUC)为0.78,AUC的95%CI为(0.73,0.83)(P<0.05)。因为使用SPSS进行ROC曲线分析过程中设定检验方向为较小的检验结果时表示更加肯定的检验,而GPCOG分值均为整数,故此处取分界值为12分,再列出新的GPCOG总分效度表,计算出以12分为界,灵敏度为70.05%,特异度为69.52%,阳性预测值为69.68%,阴性预测值为69.89%,见表5。
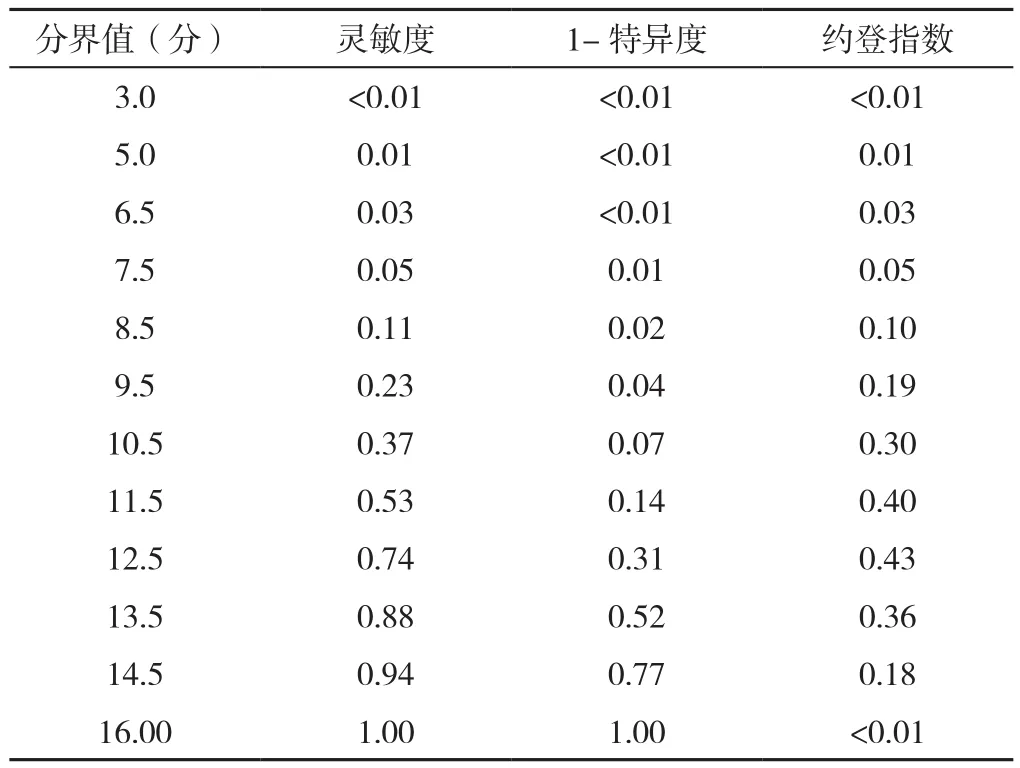
表4 GPCOG总分分界值及对应约登指数Table 4 The GPCOG cut-off point and corresponding Youden index
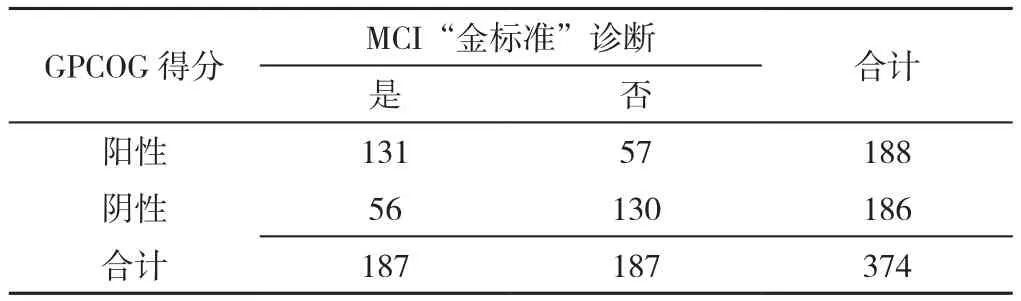
表5 GPCOG总分效度分析Table 5 Validity analysis of the total GPCOG score
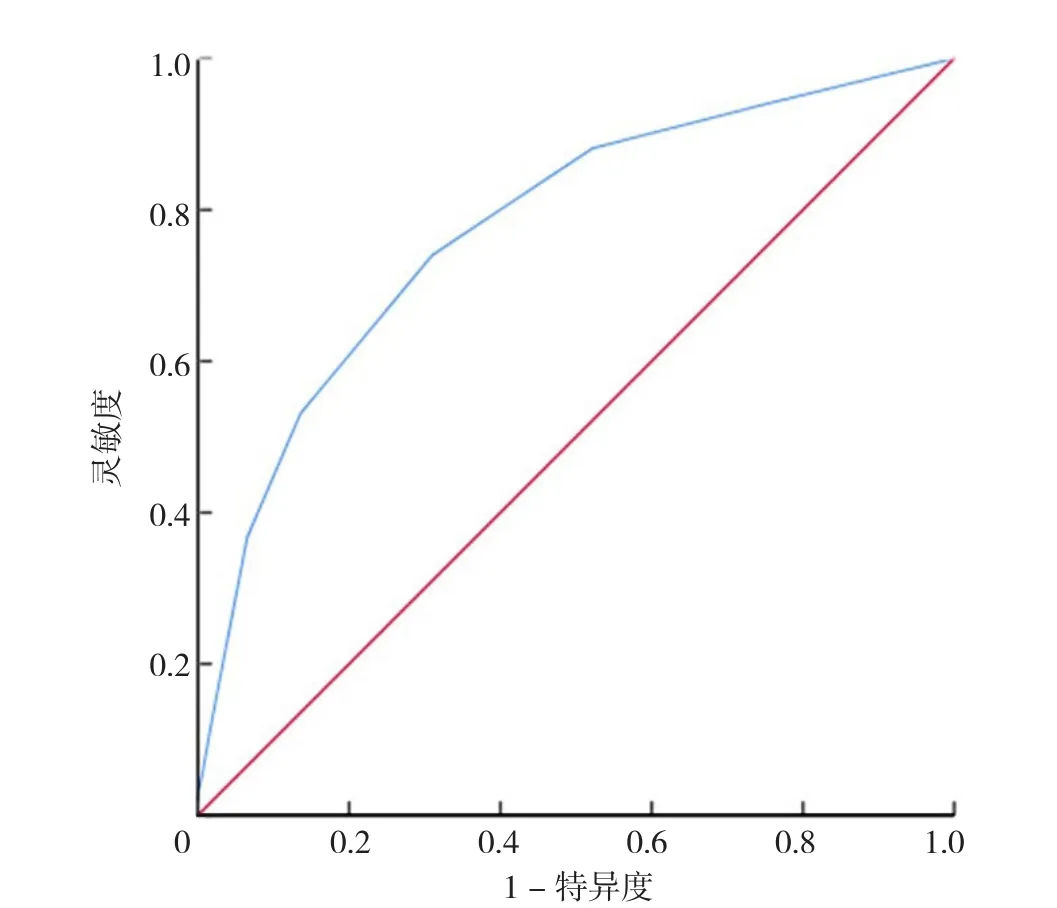
图1 GPCOG筛查MCI的ROC曲线Figure 1 ROC curve of GPCOG-C in screening for MCI in older physical examinees
2.6 GPCOG信度分析 采用Spearman秩相关分析GPCOG各项目间的相关性,结果显示画钟与记忆(名)、知情者部分呈负相关(P<0.05),其他各项目包括时间定位、钟表时间、消息、记忆(姓、名、市、路、门牌号)、患者部分、知情者部分、总分部分呈正相关,相关系数为0.097~0.836(P<0.05),见表6。GPCOG 的Cronbach'sα系数为0.78。
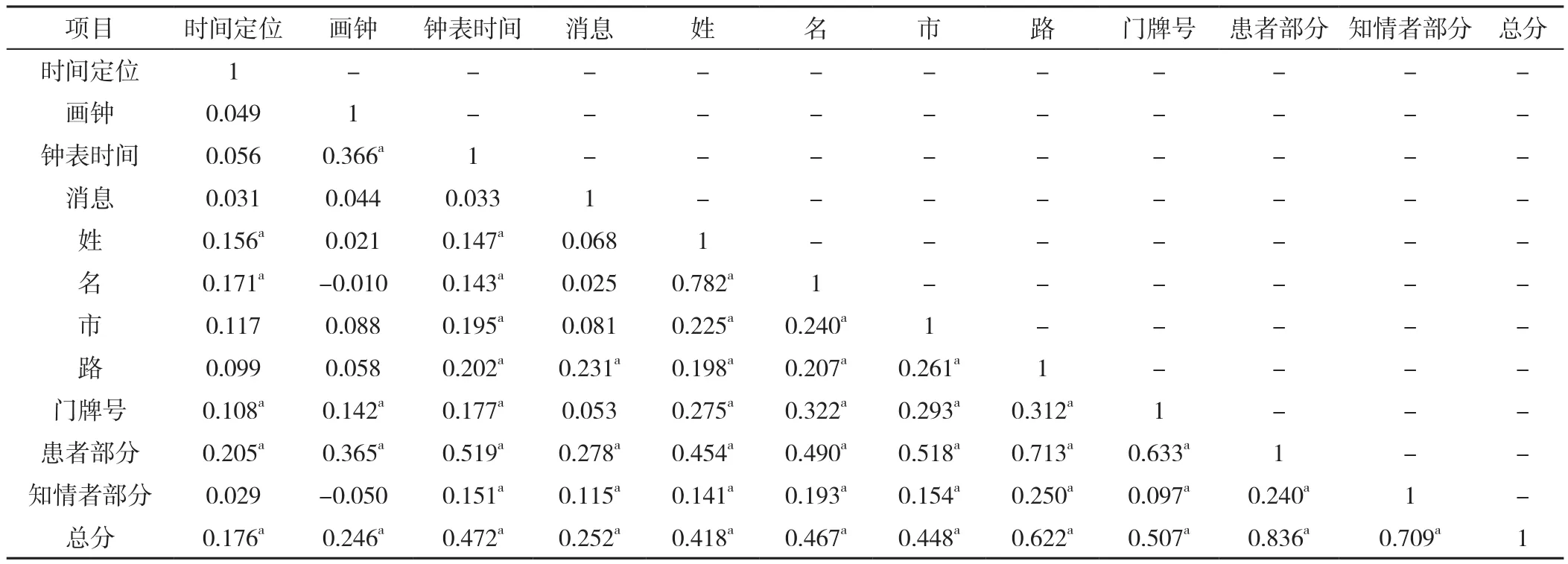
表6 GPCOG各项间相关性矩阵(rs值)Table 6 Correlation matrix among GPCOG items
2.7 MCI组与对照组374例研究对象MoCA-B总分与GPCPG总分的相关性分析 MCI组与对照组合并后,374例研究对象MoCA-B总分为23(8)分,GPCOG总分为12(3)分,Spearman秩相关分析结果显示,GPCOG总分与MoCA-B总分呈正相关(rs=0.484,P<0.001)。
3 讨论
3.1 GPCOG在MCI诊断中的必要性 随着人口老龄化加速发展,痴呆人数也会相应上升,对社会造成巨大压力。MCI患者是痴呆的高危人群,每年有10%~15%的MCI患者转化为痴呆[17],是认知功能正常者转化为痴呆的10倍[18],但经过相关治疗及干预有可能逆转为认知正常者[19]。因此应尽早识别MCI并进行有效的干预,对预防痴呆及延缓其向痴呆的进展具有非常重要的意义。目前用于筛查痴呆及MCI的量表普遍用时长,比如MMSE、MoCA,不便于常规筛查,且多数在专科医院开展,加之患者及家属对该类疾病认识不够,不重视,以及抑郁等的影响,很大程度上导致早期痴呆或MCI患者的漏诊。现在倡导分级诊疗,全科医生是健康守门人,直接面对广大的社区人群,探讨适用于社区认知障碍的筛查量表至关重要。GPCOG就是应运而生的适合基层医疗卫生机构使用的量表。
3.2 GPCOG在MCI诊断中的可行性 GPCOG是一种简易筛查量表,其用时短、操作简单[20]。多数观点认为GPCOG评分不受文化和语言背景的影响[21],且成本效益低[22],适用于基层医疗卫生机构。国内外多家研究发现其筛查痴呆的灵敏度及特异度高[9-10,12,23-24],且有研究表明其筛查MCI亦具有很好的价值,但是样本量偏少或者研究人群较局限[12,25-26]。此外MCI患者经常会否认疾病,可能由于其不愿相信或者更多将其表现归结为增龄所致,这种情况下知情者部分的补充筛查便是更准确的信息来源,使得GPCOG有更高的使用价值。就实际应用而言,患者在基层医疗卫生机构就诊时可能无知情者陪同,但可以通过电话联系知情者来获取相关信息。本研究亦证明GPCOG用时明显少于MoCA-B,故认为GPCOG可用于基层医疗卫生机构筛查MCI。
3.3 GPCOG在MCI诊断中的可靠性 通过计算GPCOG量表各项目间的相关性,其中画钟与名、知情者部分相关性为负数,其他各项目间部分存在正相关,相关系数为0.097~0.836。量表的Cronbach's α系数为0.78,均提示GPCOG具有较好的稳定性和内部一致性,是一个较为可靠的认知筛查工具。本研究以MCI的Petersen诊断标准作为“金标准”,GPCOG总分以12分为界,灵敏度为70.05%,特异度为69.52%,AUC为0.78,灵敏度、特异度略低于国内同类研究[12],分析原因可能为所选人群不同,该研究人数少,且所选患者为市精神卫生中心就诊的MCI患者,而本研究所选人群为社区体检人群,且人数众多。其次对比分析的量表不同,文献[12]以MMSE为参照,但有荟萃研究指出MMSE区分MCI与健康者能力较差,故不适用于社区MCI的筛查[7];而MoCA现在被广泛推荐用于筛查MCI,但MoCA版本众多,比如台湾版、北京版、MoCA-B等,其中MoCA-B比其他版本适用性更广,其适用于不同教育水平的人群[13],故本研究认为以MoCA-B为参照量表更合理,可能亦会造成结果的差异。此外在处理GPCOG的知情者部分时,其他研究可能直接采用了原表设计的“若患者部分得分为1~4分或者9分,则无须行知情者问卷调查”,但考虑需探讨GPCOG用于筛查MCI的划界分,故本研究将所有人进行了知情者部分筛查,可能会导致研究结果的差异。本研究提示GPCOG用于筛查MCI的灵敏度、特异度低于MoCA-B,但优于MMSE[13]。然而,GPCOG用时较MoCA-B短,操作简单易行,灵敏度尚可,虽然特异度稍偏低,但较适合社区基层将此量表作为体检项目之一进行MCI的早期筛查。对于GPCOG筛查为阳性者则会按照Petersen诊断标准通过MoCA-B等实验室检查进一步拟诊,最后转诊至专科进一步确诊,通过此过程主要考虑到量表在具有较高信效度的基础上更要贴切社区实际,从而提高MCI的检出率。由此,GPCOG可作为基层医疗卫生机构筛查MCI的工具。
3.4 尚待完善的问题
3.4.1 量表标化问题 本次研究所用量表为GPCOG官方网站下载,患者部分记忆部分“市(南京市)”和“路(东海路)”得分偏低,可能由于上海有南京路步行街,导致记忆偏差,参照类似研究,有人将该两项的名称根据当地情况进行修改,后续的研究可尝试将“市”“路”这两项根据本地特色进行修改后再行研究。
3.4.2 量表的界值问题 本研究以MCI的Petersen诊断标准作为“金标准”,GPCOG总分以12.5分作为分界值,在对两组进行区分时,约登指数最大,因为量表执行过程中均为整数,故而据SPSS分析过程中定义分数越小越诊断为MCI,取分界值为12分,再列出新的GPCOG总分效度表。该过程可能会造成MCI的漏诊,需要后续进一步扩大研究进行分界值的探讨。
3.4.3 诊断资料欠缺 神经心理学测试对MCI只能起到筛查和辅助诊断的功能,不能作为诊断工具代替实验室及仪器检查。结合相关指南,实验室及影像学检查部分确有欠缺,可能对结果有一定影响,但本研究是通过详细询问病史,包括既往史、家族史、症状、体征及神经心理学检查,结合Petersen诊断标准,请精神科医生进行了最后诊断,结果可靠。
3.4.4 样本代表性欠佳 本研究纳入的为60岁以上体检人群,非60岁以上所有人群,且有部分人拒绝调查,严格来说对嘉定区嘉定镇MCI流行病学现况缺乏绝对的代表性。可在日后的实际应用中增加更加准确的结果。
综上,本研究证明GPCOG操作快速、简单,具有较好的内部一致性,对MCI与认知正常者有很好的区分,能够发现MCI患者,在基层医疗卫生机构中具有一定的使用价值。若可以将MCI的初步筛查加入老年人健康体检项目或者作为门诊就诊的常规筛查,可以在很大程度上提高MCI的检出率,进而实现早期干预,提高患者及家属的生活质量。但是由于其仍存在漏诊误诊可能性,可能也是国内未广泛使用GPCOG的原因,建议可联合其他量表(如MoCA-B)进行筛查,提高筛查的准确性。当然最终的诊断仍然需要专科医生根据诊断标准进行进一步诊断,而社区医生只需负责严格筛查,尽早识别出可疑人群。只有全科专科配合好才能更好地做好痴呆的防治工作,进而减轻家人及社会的负担。
作者贡献:陆媛负责文章的构思与设计、英文的修订、文章的质量控制及审校;刘亚林、陆媛负责研究的实施与可行性分析,并对文章整体负责,监督管理;刘亚林、徐圣明、薛娅雅、周路路负责数据收集;刘亚林、薛娅雅负责数据整理;刘亚林、徐圣明负责统计学处理;刘亚林、徐圣明、周路路负责结果的分析与解释;刘亚林撰写论文;陆媛、于德华负责论文的修订。
本文无利益冲突。
