左旋肉碱促进碱烧伤后角膜上皮修复的作用及机制
2021-07-08余冰洁杨玲玲
余冰洁, 程 钧, 宋 珊, 杨玲玲
0引言
眼部碱烧伤是一种常见又非常难治的眼外伤,可严重影响患者的视力。对于碱烧伤急性期的治疗,应主要关注于促进角膜和结膜上皮修复、减轻眼表炎症反应、抑制新生血管生成等方面。但是碱烧伤后眼表环境复杂,涉及多种反应,多种炎症因子的参与,角膜上皮往往难以修复。有研究发现NLRP3炎性小体介导的NLRP3-ASC-Caspase-1-IL-1β焦亡通路参与无菌性角膜损伤,抑制该通路可以减轻炎症反应,降低角膜的混浊程度,可作为提高眼部碱烧伤预后的一种新治疗方法[1]。左旋肉碱(L-carnitine,LC)又名左卡尼汀,是一种氨基酸衍生物,具有抗氧化,抗凋亡,抑制炎症反应[2]及渗透保护等作用,目前LC已广泛应用于干眼、青光眼、白内障等眼部疾病的治疗。LC可通过抑制信号转导与转录激活因子3(signal transducer and activator of transcription 3,STAT3)通路减少活性氧(reactive oxygen species,ROS)的产生,从而抑制炎症反应[3],改善氧化应激所破坏的微环境[4]。我们猜想LC在碱烧伤中可能起到一定的作用。我们通过观察眼部碱烧伤后应用LC角膜上皮修复的情况,焦亡相关蛋白表达的变化,以确定LC在角膜上皮细胞修复及调节细胞焦亡的作用,寻找治疗眼部碱烧伤的新方法。
1材料和方法
1.1材料
1.1.1主要实验试剂L-carnitine试剂(美国Selleck公司);RIPA裂解液(北京索莱宝公司);磷酸酶抑制剂(上海碧云天公司);NLRP3抗体(MAB7578,美国R&D公司);Caspase-1抗体(sc-56036,美国Santa Cruz公司);Ki-67(ab16667)、p-STAT3抗体(ab2105,美国Abcam公司);IL-1β(A1192)、STAT3抗体(A1192,武汉爱博泰克公司);P63抗体(618901,美国BioLegend公司);GAPDH抗体(T0004-HRP,美国Affinity公司);HRP偶连山羊抗大鼠(S0009)、山羊抗兔(S0001)二抗(美国Affinity公司);HRP偶连山羊抗小鼠二抗(AB0102,上海泊湾公司);荧光偶连抗兔二抗(A-11034,美国Invitrogen公司);盐酸丙美卡因滴眼液(比利时ALCINE公司);O.C.T.冷冻切片包埋剂(美国樱花公司);PVDF膜(美国Millipore公司)。
1.1.2主要实验仪器光学显微镜(德国Zeiss公司);裂隙灯显微镜(瑞士Haag-Streit公司);荧光显微镜(日本Nikon公司);电泳仪、转膜仪(美国Bio-Rad公司);手术显微器械(苏州明仁医械公司)。
1.1.3实验动物及分组健康雄性C57/6J小鼠96只,6~8周龄,体质量18~20g,经裂隙灯显微镜检查无眼部疾患,购自北京维通利华实验动物技术有限公司。小鼠经随机数字表法分为PBS组、LC治疗组,每组各35只,其余为空白对照组。整个实验过程,小鼠饲养条件为正常昼夜交替采光,温度(25±1)℃,相对湿度(60±10)%。实验动物的使用遵循国家科学技术委员会颁布的《实验动物管理条例》。本实验经山东省眼科研究所伦理审批会审查,符合伦理学要求。
1.2方法
1.2.1溶液的配制LC滴眼液:将LC粉剂溶解于PBS缓冲液中,配制成浓度为150mmol/L的保存液,置于-80℃冰箱保存。使用时用PBS缓冲液稀释至60mmol/L。
1.2.2角膜碱烧伤模型制作及分组处理随机选小鼠取右眼制作碱烧伤模型。造模方法为:按(40~70)mg/kg使用0.6%戊巴比妥钠溶液行腹腔注射麻醉,术前0.01%盐酸丙美卡因滴眼液眼表麻醉,无菌棉签拭去多余液体。吸取2μL 1mol/L氢氧化钠溶液于直径2.0mm的单层圆形滤纸上,然后迅速贴在小鼠角膜中央40s,0.9% NaCl溶液冲洗40s。术后小鼠角膜中央均可见一直径约2.0mm圆形白色混浊,与滤纸片接触位置对应;荧光素钠染色可见直径约2.0mm绿色着色的角膜破损区域,即眼部碱化学烧伤建模成功。造模后立即常规给予氧氟沙星眼膏1次预防感染。空白对照组不作任何处理,PBS组、LC组分别给予PBS溶液、60mmol/L LC溶液点眼,自建模前1d开始给药,所有滴眼药物用量均为每次5μL,每天固定时间滴眼6次,连续给药至取材。
1.2.3角膜上皮缺损面积的统计每组随机选取12只,连续给药至建模后第7d,每日裂隙灯显微镜观察各组小鼠眼表情况,并在0h,3、7d用0.25%荧光素钠观察角膜上皮缺损面积,并在钴蓝灯光下拍照。经Image J软件分析荧光素钠染色面积,计算残余角膜上皮缺损占原始缺损面积百分比,即角膜上皮缺损面积比=各时间点角膜上皮缺损面积/0h缺损面积×100%。
1.2.4角膜上皮组织蛋白提取每组随机选取18只小鼠,给药至建模后第3d,每次实验6只,重复3次。用颈椎脱臼法处死小鼠,摘取完整的眼球,在显微镜下分离角膜组织,使用上皮刮刀刮取角膜上皮,同组样本混合置于RIPA裂解液中(PMSF 1∶100、磷酸酶抑制剂1∶50混入),冰上裂解30min,经匀浆、超声、离心取上清,使用BCA法测各组蛋白浓度。上清与Loading buffer混均后95℃金属浴,10min;-80℃保存。
1.2.5 Western blot 配制12.5%的十二烷基磺酸钠-聚丙烯酰胺凝胶(SDS-PAGE),每孔取15μg总蛋白上样;电泳完毕后剥离SDS-PAGE胶,蛋白经湿转法转至PVDF膜;室温下使用5% BSA封闭1h,TBST溶液洗涤,分别加入NLRP3(1∶400)、Caspase-1(1∶400)、p-STAT3(1∶1 000)、STAT3(1∶1 000)、P63(1∶1 000)、GAPDH(1∶6 000)一抗,4℃孵育过夜;经PVDF膜TBST溶液洗涤后加入辣根过氧化物酶标记的对应二抗(均为1∶6 000),室温下孵育1h;TBST溶液洗涤;ECL显影并拍照。以GAPDH为内参,使用Image Lab图像分析软件分析各个蛋白的灰度值。以目的蛋白条带灰度值与GAPDH表达灰度值的比值为目的蛋白相对表达量,并计算p-STAT3/STAT3的值。实验需重复3次取平均值。
1.2.6免疫荧光染色随机选取小鼠建立碱烧伤模型,每组5只,给药至建模后第3d,颈椎脱臼法处死小鼠,将眼球完整取下,浸入O.C.T.胶中包埋,立即放入-80℃,冰冻切片机7μm连续切片。切片室温放置30min,PBS清洗,4%多聚甲醛溶液固定10min,PBS清洗,0.1% Triton透化5min,PBS清洗,室温下5% BSA封闭1h,一抗IL-1β(1∶100)、Ki-67(1∶100)4℃孵育过夜,PBS清洗。室温下孵育二抗(1∶200)1h,PBS清洗,DAPI染核5min,PBS冲洗后封片,共焦显微镜下观察拍摄。

2结果
2.1碱烧伤后PBS组及LC组角膜上皮修复情况的比较PBS组和LC组眼部碱烧伤后即刻可见圆形全角膜荧光素钠染色。在碱烧伤后3d,LC组小鼠角膜荧光素钠染色面积明显缩小,在第7d仅见角膜中央较小面积荧光素钠着色。同时间点PBS组小鼠的染色面积均大于LC组,且在第7d角膜中央区仍可见较大面积荧光素钠染色(图1A)。在碱烧伤后3、7d时PBS组与LC组比,残留角膜上皮缺损面积占原始缺损面积的百分比分别为(29.38±6.83)%vs(17.78±4.11)%、(14.23±4.51)%vs(4.10±2.10)%,组别和时间点存在交互作用,差别均有统计学意义(P<0.0001,图1B,表1)。在各自时间点LC组比PBS组上皮缺损面积更小(P<0.01)。结果表明与PBS组比,LC组的角膜上皮修复速度更快。
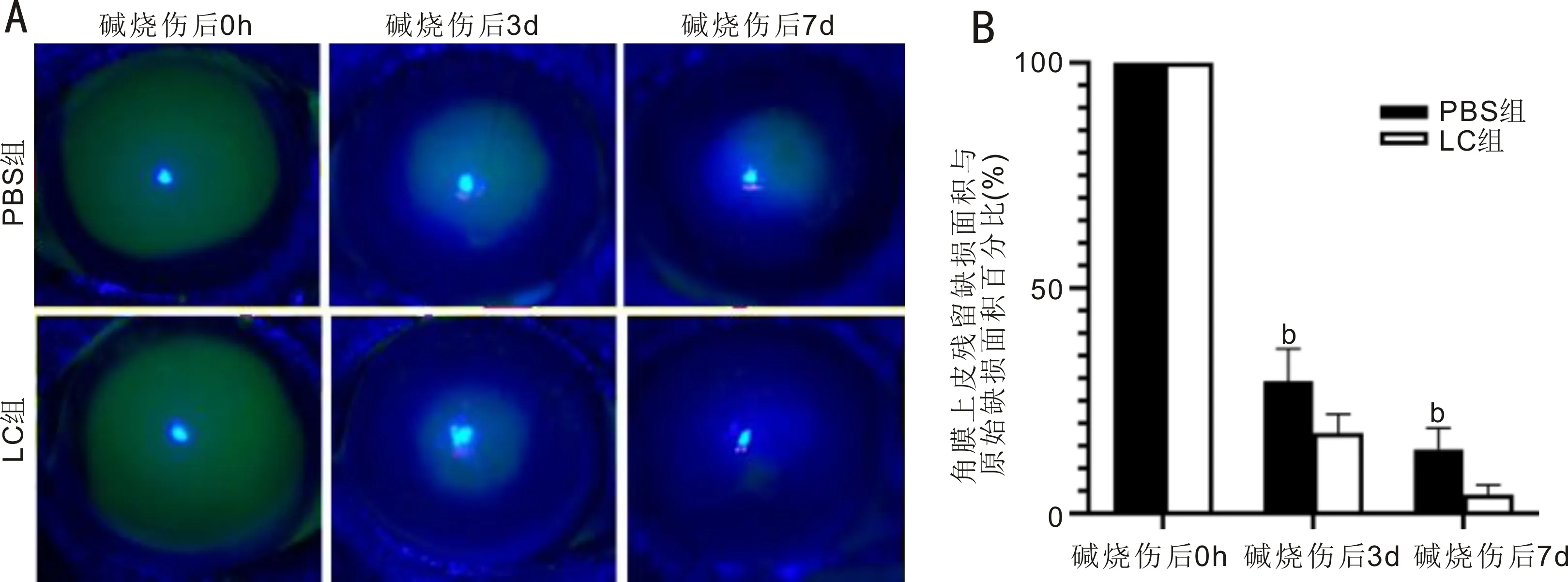
图1 PBS组及LC组碱烧伤后不同时间点角膜上皮损伤面积变化的比较 A:碱烧伤后不同时间点各组小鼠角膜荧光素钠染色;B:碱烧伤后不同时间点各组小鼠角膜荧光素钠染色面积结果。bP<0.01 vs LC组。
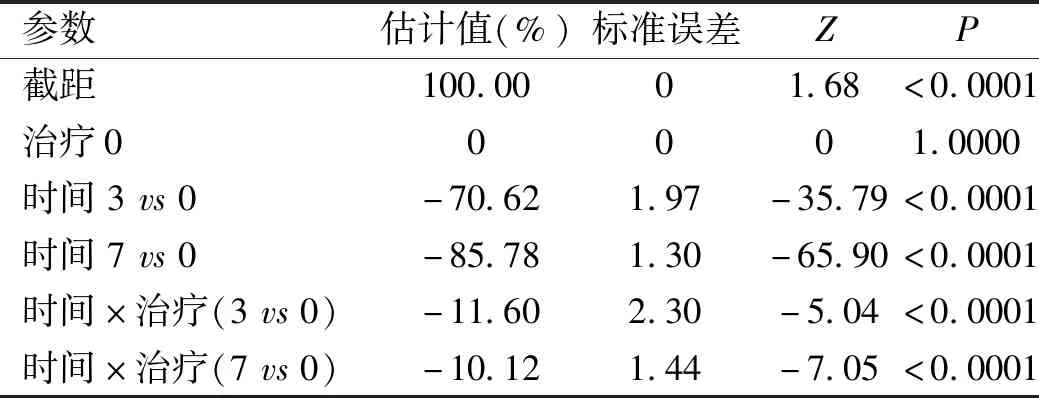
表1 碱烧伤后不同时间点各组小鼠角膜荧光素钠染色的广义估计方程分析
2.2各组角膜上皮中NLRP3和Caspase-1蛋白相对表达量的比较Western blot检测结果显示,与空白对照组比,碱烧伤3d后,PBS组与LC组角膜上皮内的焦亡通路被激活,组织中NLRP3和Caspase-1蛋白的前体及成熟体表达条带均明显增强。与PBS组比,LC组NLRP3、pro Caspase-1、cleaved Caspase-1蛋白表达条带量均降低。空白对照组、PBS组和LC组细胞中NLRP3表达量相对值分别为0.741±0.106、2.579±0.218、0.987±0.100;pro Caspase-1相对表达量分别为5.374±1.604、12.589±2.515、8.119±0.138;cleaved Caspase-1相对表达量分别为0.907±0.312、1.667±0.199、1.164±0.118。各蛋白三组间比较,差异均有统计学意义(NLRP3:F=23.22,P<0.01;pro Caspase-1:F=13.39,P<0.01;cleaved Caspase-1:F=8.910,P<0.01)。各组间两两比较,除cleaved Caspase-1空白对照组与LC组差异无统计学意义(P>0.05)外,其余各组差异均有统计学意义(P<0.05)。小鼠角膜免疫荧光染色结果显示,与空白对照组比较,PBS组和LC组全角膜IL-1β荧光强度均增强;与PBS组比较,LC组全角膜包括角膜上皮中IL-1β荧光强度显著减弱,见图2。
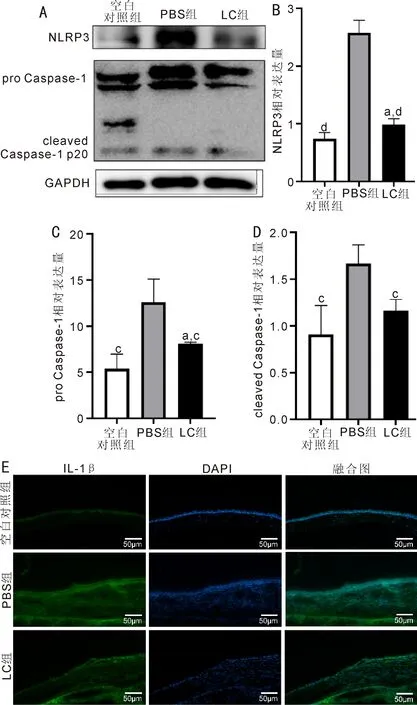
图2 碱烧伤后3d各组角膜上皮中NLRP3、Caspase-1、IL-1β蛋白表达 A:碱烧伤后3d各组角膜上皮NLRP3、Caspase-1、GAPDH蛋白表达电泳图;B、C、D:分别为碱烧伤后3d各组角膜上皮中NLRP3、pro Caspase-1、cleaved Caspase-1蛋白表达量比较。aP<0.05 vs空白对照组;cP<0.05, dP<0.01 vs PBS组;E:免疫荧光染色(IF)显示碱烧伤后3d各组角膜上皮中IL-1β蛋白表达。绿色荧光为IL-1β阳性,蓝色荧光为细胞核。
2.3各组小鼠角膜上皮干/祖细胞增生情况Western blot检测结果显示,与空白对照组比,碱烧伤后各组小鼠角膜上皮中的P63表达水平显著下降;与PBS组比,LC组角膜上皮中有更高的P63蛋白表达。空白对照组、PBS组和LC组细胞中P63的相对表达量分别为1.713±0.307、0.528±0.185和1.003±0.095,三组之间比较差异有统计学意义(F=23.22,P<0.01);与空白对照组比,PBS组、LC组的P63蛋白表达均降低(P<0.05);LC组细胞中P63蛋白表达条带强于PBS组(P<0.05)。免疫荧光染色结果显示,与空白对照组比较,PBS组与LC组小鼠角巩膜缘Ki-67荧光强度明显升高,阳性细胞数均增加;与PBS组比较,LC组Ki-67蛋白荧光强度更高,阳性细胞数增加,见图3。

图3 碱烧伤后3d各组角膜上皮中P63、Ki-67蛋白表达情况 A:碱烧伤后3d各组角膜上皮P63、GAPDH蛋白表达电泳图;B:碱烧伤后3d各组角膜上皮中P63蛋白表达量比较结果。aP<0.05 vs LC组; dP<0.01 vs 空白对照组;C:免疫荧光染色(IF)显示碱烧伤后3d各组角膜上皮中Ki-67蛋白表达。绿色荧光为Ki-67阳性细胞,蓝色荧光为细胞核。
2.4各组角膜上皮中p-STAT3/STAT3的相对表达量变化Western blot检测结果显示,与空白对照组比,碱烧伤后各组小鼠角膜上皮中的STAT3活化水平显著上调;与PBS组比,LC组STAT3活化水平更高。空白对照组、PBS组和LC组细胞中p-STAT3与STAT3蛋白的比值分别为0.391±0.301、2.836±0.724、4.299±0.278,差异有统计学意义(F=50.68,P<0.01);用LSD-t检验两两比较,与空白对照组比较,碱烧伤后第3d,PBS组与LC组角膜上皮中STAT3蛋白磷酸化水平明显升高(P<0.01);与PBS组比,LC组STAT3磷酸化水平更高(P<0.05),见图4。
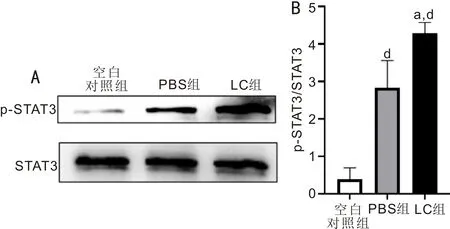
图4 碱烧伤后3d各组角膜上皮中p-STAT3与STAT3蛋白的比值 A:碱烧伤后3d各组角膜上皮p-STAT3、STAT3蛋白表达电泳图;B:碱烧伤后3d各组角膜上皮中NLRP3蛋白表达量比较。aP<0.05 vs PBS组,dP<0.01 vs空白对照组。
3讨论
眼部碱化学烧伤是一种复杂的眼外伤,碱性物质与组织发生皂化反应,溶解组织中的蛋白质和脂质,受损的组织细胞可以释放蛋白水解酶,并逐渐向眼内渗透,对眼球造成进一步损害。重症碱烧伤可致角膜穿孔、睑球黏连、干眼、继发性青光眼、并发白内障或眼球萎缩等,造成严重的视力损害。
碱烧伤后炎症细胞浸润并产生大量炎症因子,如白介素-6(interleukin-6,IL-6)、IL-1β、IL-10、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、单核细胞趋化蛋白-1(monocyte chemotactic protein-1,MCP-1),炎症反应剧烈,加剧眼部损害[5]。此时眼表处于高渗、重度炎症反应的微环境,极不利于角膜上皮的修复。因此抑制炎症反应、细胞凋亡及血管新生对减轻碱烧伤所致角膜损伤程度、改善角膜透明度具有重要价值。
细胞焦亡是一种介导无菌性炎症的程序性死亡程序。在各种信号刺激下,细胞内的模式识别受体识别这些信号,以凋亡相关斑点样蛋白(ASC)为接头蛋白与半胱天冬酶-1(Caspase-1)的前体结合,形成炎性小体,使Caspase-1活化。活化的Caspase-1一方面切割Gasdermin D,形成含有Gasdermin D氮端活性域的肽段,氮端同源集聚形成贯穿于质膜的亲水性孔道,膜的完整性被破坏,无机小分子选择性通过使细胞逐渐膨胀至破裂,释放出内容物如IL-1β、IL-18,引起炎症反应;另一方面,活化的Caspase-1切割IL-1β和IL-18的前体,形成并释放有活性的IL-1β和IL-18至胞外,募集炎症细胞,扩大炎症反应。
ATP[6]、自噬[7]、ROS[8]及某些金属离子[9]均可引起炎性小体的活化及细胞焦亡。有研究表明在小鼠碱烧伤模型中NLRP3-ASC-Caspase-1-IL-1β通路介导的细胞焦亡被激活,应用NLRP3抑制剂阻断该通路可抑制NLRP3、Caspase-1、IL-1β的表达,减轻炎症反应,促进角膜上皮修复,改善角膜的透明度[9]。IL-1β是参与碱烧伤后炎症反应的一个重要的前炎症因子,且IL-1β的表达量与碱烧伤后炎症反应正相关[5]。IL-1β和TNF-α可以促进基质金属蛋白酶-9(matrix metalloproteinase-9,MMP-9)的表达,进而降解角膜胶原纤维,导致角膜变薄甚至引起穿孔[10]。还有研究表明受IL-1β、TNF-α刺激时,角膜缘干细胞的增殖能力下降。因此降低IL-1β的表达,有利于碱烧伤后角膜的恢复[11]。
有研究表明,在激活NLRP3炎性小体和IL-1β分泌中,ROS有决定性作用[12-13],还有研究表明高渗应激诱导的干眼与人角膜上皮细胞(human corneal epithelial cells,HCECs)中ROS激活的NLRP3炎性小体介导诱导的ROS-NLRP3-IL-1β轴的激活相关,ROS水平升高对NLRP3表达有相应的影响,而NLRP3表达可触发先天免疫反应,NLRP3表达量也与干眼疾病的严重程度相关[14]。碱烧伤时,组织释放出大量ROS[15]。LC已被证实可降低ROS水平,减少氧化应激来提高体外胚胎的存活能力[16]。另外LC可以激活高血糖条件下的抗氧化信号通路,增加抗氧化蛋白SOD2的表达,防止ROS的形成,促进STAT3活化,来保护心肌细胞免受氧化应激相关损伤[4]。有研究发现,LC通过抑制抗氧化酶的下降和抑制ROS的产生来保护HCECs免受氧化应激[17]。有研究表明LC的酯化物乙酰左旋肉碱可降低非酒精性脂肪肝小鼠的肝细胞焦亡水平[18];LC可降低慢性他克莫司肾病大鼠肾组织的焦亡水平,促进细胞的存活[19]。我们猜想LC可以通过抑制ROS生成进一步影响细胞焦亡的水平。有研究表明,在小鼠碱烧伤模型中细胞焦亡在建模后第2d升高,第5d降低[9],为了证明LC对细胞的焦亡作用,我们检测了碱烧伤后3d时与焦亡相关蛋白的表达水平。与Zheng等[19]的结果一致,我们的实验结果表明,与PBS组比,LC组NLRP3、Caspase-1、IL-1β水平均有所下降,可以证实在碱烧伤模型中,LC可降低细胞焦亡水平,从而减轻炎症反应对角膜的损害。
有研究表明,外源性给予LC可显著促进肝部分切除大鼠的肝细胞再生[20]、促进新生猪小肠上皮细胞的增殖[21]。与他们的结果一致,在本研究中,我们对碱烧伤后0h,3、7d角膜上皮缺损面积进行分析,结果表明,各时间点LC组角膜上皮恢复均早于PBS组。因角膜上皮修复在建模后前3d更为显著,我们在建模后第3d取材。角膜上皮组织中Ki-67的免疫荧光与P63 Western blot结果表明,与PBS组比,LC组角膜上皮中干细胞增殖能力的Ki-67蛋白与角膜缘干细胞干性标志物P63蛋白的表达水平均上调,说明LC可促进角膜缘干细胞的存活与增殖,有助于角膜上皮的修复。
STAT3是一种转录因子,STAT3磷酸化被激活,进入细胞核,引起细胞核内凋亡、增殖、迁移相关基因的表达[22],实现促进干细胞存活、增殖、迁移、活化,抑制干细胞调亡,维持干细胞的自我更新等作用[23-24]。最近的研究表明睫状神经营养因子对角膜上皮干细胞/祖细胞活化和创面愈合的促进作用是通过STAT3的活化介导的[25]。IL-6参与正常和糖尿病小鼠角膜上皮修复的过程,这一作用通过激活STAT3信号通路促进角膜缘干细胞的活化和增生来实现[26]。另有研究表明JAK/STAT3信号通路参与调节了细胞增殖、凋亡、分化等多种生理过程,当该通路被激活时,可进一步调控其下游相关基因如Ki-67、p53等的表达[27-28]。另外在角膜缘处的STAT3的磷酸化水平和核转位水平高于角膜中央,可通过调节ΔNp63的表达水平来调控角膜缘干细胞的增殖及分化状态[29]。在眼部碱烧伤模型中,角膜损伤部位的角膜上皮缺损及其再生是重要的病理生理反应。我们的研究发现,碱烧伤后的前3d小鼠角膜上皮快速修复,此时角膜上皮细胞的增生最为显著,因此我们给药至第3d取材,检测STAT3的磷酸化水平。与Vacante等[4]的结论一致,结果表明,与PBS组比,LC组STAT3磷酸化水平升高,我们推测LC可通过激活STAT3来促进角膜上皮修复。
综上所述,碱烧伤后给予左旋肉碱滴眼液可通过抑制细胞焦亡来减轻炎症反应,通过STAT3信号通路的活化来促进碱烧伤后角膜上皮的修复。
