吗啡复合罗哌卡因髂筋膜间隙阻滞在股骨粗隆间骨折术后镇痛中的应用效果
2021-07-07蔡松波胡英东刘晓宁徐永庆
蔡松波,胡英东,刘晓宁,徐永庆
惠东县人民医院麻醉科 (广东惠东 516300)
股骨粗隆间骨折是老年患者中常见的骨折类型,一般需要手术治疗[1]。老年患者生理功能发生退行性改变,加之部分患者合并慢性内科疾病,导致其对手术的耐受性降低。临床上多采用闭合复位内固定手术治疗股骨粗隆间骨折患者,该术式具有创伤小、出血少、恢复快等优点[2-5]。由于围手术期需要常规抗凝治疗,近年来超声引导神经阻滞在临床上广泛应用,且随着舒适化医疗技术的推广,神经阻滞联合全身麻醉在骨科手术中的应用越来越受关注。与椎管内麻醉相比,髂筋膜间隙阻滞联合静脉全身麻醉具有以下优点:(1)实施阻滞时不需要摆放侧卧位,可避免血流动力学的剧烈波动;(2)不影响围手术期抗凝药物的使用;(3)可作为术后早期多模式镇痛的重要方式,为患者快速康复提供理想的围手术期镇痛效果。
股骨粗隆间骨折闭合复位内固定手术区域的感觉运动神经主要由腰丛神经的主要分支股神经、股外侧皮神经、闭孔神经组成,腹股沟韧带上入路的髂筋膜间隙阻滞可对这3根神经产生完全阻滞作用。神经阻滞时多采用长效局部麻醉药,而罗哌卡因是一种长效酰胺类药物,被广泛应用于区域阻滞[6-9],但该药的单次阻滞作用时间有限,故需寻求一种能显著增强局部麻醉药阻滞效果并延长阻滞时间的佐剂。目前,国内外对髂筋膜间隙阻滞的研究公开报道主要集中在不同入路阻滞区域及效果的比较,关于佐剂吗啡加入局部麻醉药进行髂筋膜阻滞时能否增强阻滞效果的公开报道仍较少,本研究旨在探讨吗啡复合罗哌卡因髂筋膜间隙阻滞在股骨粗隆间骨折术后镇痛中的应用效果,以明确吗啡是否能增强罗哌卡因的阻滞效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2017年9月至2020年9月于我院择期行单侧股骨粗隆间骨折闭合复位内固定手术的患者60例作为研究对象,采用随机数字表法分为两组,每组30例。两组性别、年龄、体质量指数(body mass index,BMI)、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、手术时间、术中出血量、术中输液量比较,差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组一般资料比较
纳入标准:择期行单侧股骨粗隆间骨折闭合复位内固定手术的患者;年龄65~85岁;ASA 分级Ⅱ~Ⅲ级。排除标准:患有脑梗死、脑出血、脑肿瘤等严重外周或中枢神经系统疾病的患者;患有心力衰竭、呼吸衰竭、慢性肺气肿急性发作等严重呼吸或循环系统等器官疾病的患者;患有糖尿病合并酮症酸中毒等严重内分泌系统疾病的患者;患有急慢性肝炎、尿毒症等严重肝脏或肾脏疾病的患者;有罗哌卡因、吗啡、丙泊酚等与本研究相关药物的过敏史的患者;长时间使用镇静镇痛药物或滥用精神类药物、长期大量酗酒、有慢性疼痛病史的患者;存在髂筋膜间隙阻滞禁忌证的患者;合并有全身其他部位骨折的患者;拒绝参加临床研究的患者。退出标准:髂筋膜间隙阻滞后30 min 未测得感觉阻滞平面;术中出现严重不良事件,术后需要转入重症监护病房。本研究经医院医学伦理委员会批准。
1.2 方法
两组均进行术前常规准备,禁食8 h,禁饮4 h,在病区开放患侧上肢静脉通路,输注复方氯化钠注射液(林格液,四川科伦药业股份有限公司,国药准字H20043818,规格500 ml)500 ml;进入手术间后给予面罩吸氧,常规监测无创血压、心电图、血氧饱和度、呼吸频率、心率等生命体征;采用超声引导患侧髂筋膜间隙阻滞联合静脉全身麻醉(未行气管插管)的标准化麻醉方案,仪器采用索诺声M-Turbo 便携式超声仪及配套高频线阵探头。
超声引导患侧髂筋膜间隙阻滞:患者采取仰卧位,患侧下肢外展,将超声探头垂直前正中线放置于髂前上棘位置,在超声图像上辨认出髂前上棘和髂腰肌后,将超声探头内侧向头侧旋转朝向肚脐,并将超声探头向内侧移动1 cm,此时在超声图像上可辨认出皮下脂肪、髂腰肌、腹外斜肌、腹内斜肌等解剖结构,识别被覆在髂腰肌表面的髂筋膜;常规消毒皮肤,采用平面内穿刺技术进针,穿刺过程实时显示穿刺针尖和针干,穿刺针刺破髂筋膜回抽无血无气体后注射0.9%氯化钠注射液2 ml,确认位置正确后推注相应药物[对照组采用0.2%盐酸罗哌卡因注射液(江苏恒瑞医药股份有限公司,国药准字H20060137,规格10 ml∶100 mg)40 ml,试验组采用加入2 mg 盐酸吗啡注射液(东北制药集团沈阳第一制药有限公司,国药准字H21022436,规格1 ml∶10 mg)的0.2% 罗哌卡因混合液40 ml],可见局部麻醉药在髂腰肌和髂筋膜间扩散;所有神经阻滞操作均由同一名经验丰富的麻醉医师完成,两组阻滞完成后30 min 采用针刺法进行股神经、股外侧皮神经、闭孔神经支配区感觉阻滞效果测定,未测出的患者退出研究。
静脉全身麻醉(未行气管插管):在测得相应区域存在感觉阻滞后,持续泵注丙泊酚注射液(阿斯利康公司,H20130535,规格50 ml∶500 mg)2~4 mg/(kg·h)进行静脉全身麻醉,术毕停止泵注并将患者送至麻醉恢复室,待患者清醒后送回病房。
嘱患者术后48 h 内感觉疼痛不适时告知主管医师,使用氟比洛芬酯注射液(北京泰德制药股份有限公司,国药准字H20041508,规格5 ml∶50 mg)50 mg 静脉注射补救性镇痛,并记录初次补救性镇痛时间。
1.3 观察指标
比较两组感觉阻滞、运动阻滞的起效时间和持续时间,术后2、4、6、12、24、48 h 的疼痛评分,初次氟比洛芬酯补救性镇痛时间及氟比洛芬酯补救性镇痛率,以及术后48 h 内麻醉相关并发症发生率。(1)疼痛评分:采用视觉模拟评分法(visual analogue scale,VAS)进行评价,0分为完全无痛,10分为无法忍受的剧烈疼痛,评分与疼痛程度成正比。(2)并发症:记录两组术后48 h 内麻醉相关并发症发生率,包括穿刺部位感染、血肿等。
1.4 统计学处理
采用Excel 记录编辑并导入SPSS 22.0统计软件进行数据分析,计量资料以±s表示,行正态性检验后,组间比较采用独立样本t检验,计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组感觉阻滞、运动阻滞的起效时间和持续时间比较
试验组感觉阻滞、运动阻滞起效时间均短于对照组,持续时间均长于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组感觉阻滞、运动阻滞的起效时间和持续时间比较(min,±s)

表2 两组感觉阻滞、运动阻滞的起效时间和持续时间比较(min,±s)
组别 例数 感觉阻滞 运动阻滞起效时间 持续时间 起效时间 持续时间对照组 30 6.52±1.13 701.28±50.32 10.24±1.42 515.31±40.32试验组 30 4.92±1.02 823.51±63.27 8.52±1.27 627.51±45.81 t 1.231 10.523 1.483 12.724 P 0.042 0.001 0.035 0.001
2.2 两组术后2、4、6、12、24、48 h 疼痛评分比较
试验组术后12 h 的VAS 评分低于对照组,差异有统计学意义(P<0.05);两组术后2、4、6、24、48 h 的VAS 评分比较,差异无统计学意义(P>0.05),见表3。
表3 两组术后2、4、6、12、24、48 h 的疼痛评分比较(分,±s)
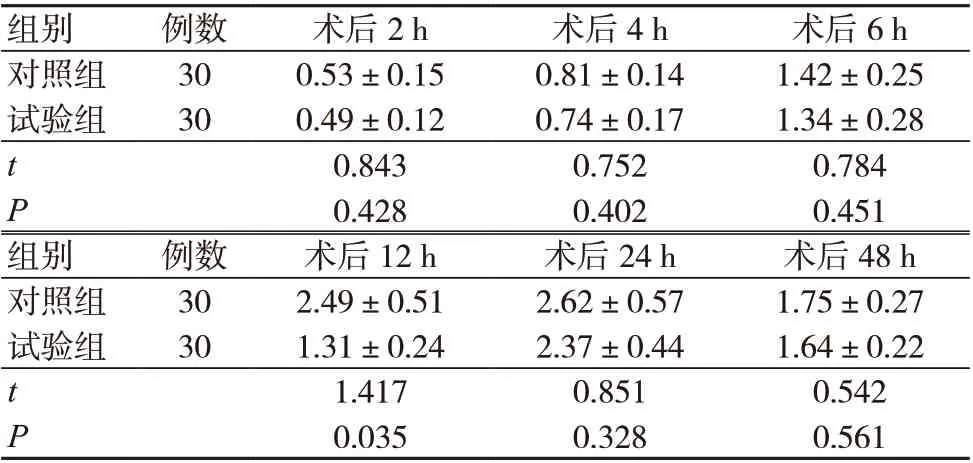
表3 两组术后2、4、6、12、24、48 h 的疼痛评分比较(分,±s)
组别 例数 术后2 h 术后4 h 术后6 h对照组 30 0.53±0.15 0.81±0.14 1.42±0.25试验组 30 0.49±0.12 0.74±0.17 1.34±0.28 t 0.843 0.752 0.784 P 0.428 0.402 0.451组别 例数 术后12 h 术后24 h 术后48 h对照组 30 2.49±0.51 2.62±0.57 1.75±0.27试验组 30 1.31±0.24 2.37±0.44 1.64±0.22 t 1.417 0.851 0.542 P 0.035 0.328 0.561
2.3 两组初次氟比洛芬酯补救性镇痛时间及氟比洛芬酯补救性镇痛率比较
试验组初次氟比洛芬酯补救性镇痛时间长于对照组,差异有统计学意义(P<0.05);两组氟比洛芬酯补救性镇痛率比较,差异无统计学意义(P>0.05),见表4。
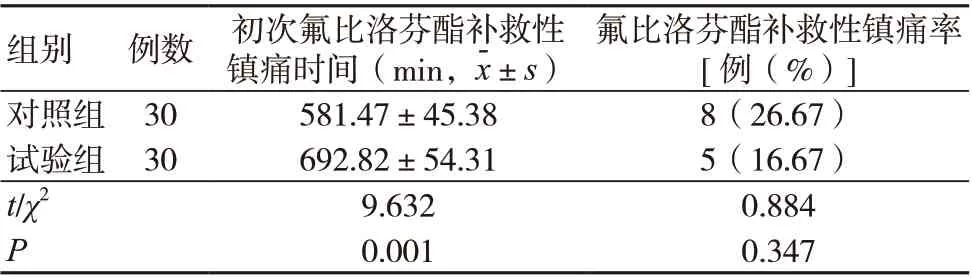
表4 两组初次氟比洛芬酯补救性镇痛时间及氟比洛芬酯补救性镇痛率比较
2.4 两组术后48 h 内麻醉相关并发症发生率比较
两组术后48 h 内均未发生麻醉相关并发症。
3 讨论
老年患者实施股骨粗隆间骨折手术时多采取椎管内麻醉,该麻醉方式的阻滞效果完善;但患者脊柱增生、韧带钙化、脊柱畸形或骨折后患者体位摆放不良等因素均可增加椎管内麻醉的操作难度,甚至可导致穿刺失败;加之椎管内麻醉对患者血流动力学及呼吸功能的干扰较大,会影响患者围手术期抗凝药物的应用,因此,以神经阻滞为主导的区域阻滞技术近年来在临床上备受关注[10-14]。
老年股骨粗隆间骨折闭合复位内固定手术需完全阻滞腰丛神经的主要分支股神经、股外侧皮神经、闭孔神经,后路腰丛神经阻滞或前路髂筋膜间隙阻滞均可实现一次穿刺操作阻滞上述3支神经。后路腰丛神经阻滞的穿刺靶点深,对操作者的技术及患者的凝血功能要求较高,进而导致穿刺失败率较高。随着神经阻滞技术的快速发展,髂筋膜间隙阻滞被广泛用于下肢手术麻醉及镇痛中。与传统腹股沟韧带下入路髂筋膜间隙阻滞相比,腹股沟韧带上髂筋膜间隙阻滞对上述3支神经,特别是闭孔神经的阻滞概率较高。目前,国内外研究主要关注局部麻醉药不同浓度或容量的神经阻滞效果及不同入路对阻滞效果的影响,探讨吗啡复合罗哌卡因髂筋膜间隙阻滞在股骨粗隆间骨折术后的镇痛效果的公开报道仍较少。因髂筋膜间隙阻滞是筋膜间隙阻滞,需要较大容量才能取得较好的阻滞效果,我们考虑髂筋膜间隙阻滞需要注射40 ml 局部麻醉药,而老年患者对局部麻醉药的耐受性较差,因此,将实施阻滞的罗哌卡因浓度设定为0.2%,总剂量为80 mg,不超过人体可耐受的单次最大剂量[15-16]。
本研究结果显示,试验组感觉阻滞、运动阻滞起效时间均短于对照组,持续时间均长于对照组,这可能与吗啡的外周或中枢镇痛作用可增强局部麻醉药阻滞效果有关;两组术后各时间点疼痛评分均<3分,提示加入吗啡或不加入吗啡的罗哌卡因髂筋膜间隙阻滞均能为患者提供满意的术后镇痛效果;试验组术后12 h 的VAS 评分低于对照组,且初次氟比洛芬酯补救性镇痛时间长于对照组,因此,我们推断加入吗啡的罗哌卡因单次髂筋膜间隙阻滞作用时间为12 h 左右。
本研究的不足之处在于样本量较小且罗哌卡因浓度及吗啡剂量单一,日后还需要更大样本量研究来进一步证实吗啡加入局部麻醉药用于髂筋膜间隙阻滞的效果。
综上所述,吗啡复合罗哌卡因髂筋膜间隙阻滞在股骨粗隆间骨折术后镇痛中的应用效果优于罗哌卡因单独应用,可缩短阻滞起效时间,延长持续时间,且可延长初次氟比洛芬酯补救性镇痛时间。
