神经内科住院患者并发静脉血栓栓塞症的临床特征分析
2021-07-03计海婴吴旭青蒋进军
计海婴, 吴旭青, 蒋进军*
1. 复旦大学附属中山医院呼吸与危重症医学科,上海 200032 2. 复旦大学附属中山医院神经内科,上海 200032
静脉血栓栓塞症(venous thromboembolism, VTE)包括深静脉血栓(deep venous thrombosis, DVT)和肺动脉栓塞(pulmonary embolism, PE),是住院患者常见的并发症,可导致住院时间延长甚至死亡[1]。神经内科的住院患者因活动受限或瘫痪昏迷所致血液淤滞,脑血管疾病或中枢神经系统疾病引起血管内皮损伤,脑部恶性肿瘤导致高凝状态,这些因素均可能增加VTE的风险。
近期研究[2]报道,在神经内科监护室住院超过1周,DVT发生率高达35.7%,PE发生率为17.5%。目前神经内科危重护理协会的循证指南[3]推广在神经内科患者中机械性及药物性预防VTE,但是对神经内科住院患者发生VTE的临床特征和使用抗凝药物后的出血风险还未得到坚实证据的支持。因此,本研究从复旦大学附属中山医院VTE数据库中回顾性分析神经内科住院患者并发VTE的病例,总结其临床特征,探讨其治疗策略和出血风险的评估。
1 资料与方法
1.1 一般资料 回顾性分析2014年1月至2020年12月复旦大学附属中山医院77例神经内科住院患者中发生VTE的病例资料,VTE均通过CT肺动脉成像或静脉超声明确诊断。纳入标准:符合2018年《肺血栓栓塞症诊治与预防指南》[4]中VTE诊断标准。排除标准:(1)病例资料不完整;(2)因各种原因未接受后续治疗者。
1.2 观察指标 查阅数据库中所有神经内科住院患者发生VTE的住院病史,记录性别、年龄、入院日期、入院诊断、合并症、入院和VTE诊断时D-二聚体水平、血常规、凝血功能、临床上与VTE相关的症状。采用内科血栓风险评估量表(Pudua量表)进行入院时VTE发生风险的评估,采用心房颤动患者抗凝出血风险评估量表(HAS-BLED量表)评估抗凝治疗的出血风险,记录治疗用抗凝药物的种类和剂量以及出血事件及预后情况。

2 结 果
2.1 一般资料分析 结果(表1)显示:77例合并VTE患者中,男性43例,女性34例,平均(69.0±11.9)岁。最常见的神经内科基础疾病为缺血性脑卒中、脑出血、中枢神经系统和脊髓病变。54例(70.1%)患者存在1种以上的合并疾病,包括糖尿病、高血压、房颤、慢性阻塞性肺疾病。入院Padua预测评分为0~11分,中位评分为4分,其中为低风险患者(<4分)28例(36.4%),高风险患者(≥4分)49例(63.6%)。本研究患者中与VTE发生相关的高危因素最常见的为4周内制动史44例(57.1%)和不同程度的瘫痪35例(45.5%)。所有患者中有2例(2.6%)死亡。

表1 VTE患者的一般资料分析

续表
2.2 VTE诊断情况 结果(表2)显示:77例患者中,确诊为PE的患者62例(80.5%),DVT患者40例(51.9%),两者同时发生者25例(32.5%)。62例PE患者中,高风险患者1例(1.6%)、中高风险患者4例(6.5%)、中低风险患者8例(12.9%)、低风险患者49例(79.0%)。肺栓塞栓子位于主干18例(29.0%)、位于分支44例(71.0%)。DVT患者中位于下肢远端24例(60.0%)、下肢近端静脉14例(35.0%)、位于上肢深静脉2例(5.0%)。这2例均与经外周静脉穿刺中心静脉置管(PICC置管)相关。有临床症状的PE患者14例(22.6%),有临床症状的DVT患者5例(12.5%)。
对所有患者进行诊断性检查(下肢静脉彩超或CT肺血管造影)最主要的原因是D-二聚体升高[50例(65.0%)],出现胸闷、气急、低氧血症等PE症状者14例(18.2%),出现下肢肿胀疼痛等DVT症状者5例(6.5%)。所有患者入院时D-二聚体水平为(4.9±6.7) mg/L,诊断VTE时D-二聚体水平为(11.7±9.9) mg/L,诊断时D-二聚体水平高于入院时,差异有统计学意义(P<0.01),D-二聚体水平平均上升(6.8±10.6) mg/L。
从诊断时间来说,36例(46.8%)均在发病入院1周内确诊VTE,26例(33.8%)在发病后2周内确诊,10例(13.0%)在3周内诊断,5例(6.5%)在发病3周后确诊。
2.3 接受抗凝治疗及继发出血情况 77例患者中接受抗凝治疗者共72例(92.3%),另5例因既往出血病史或患者及家属拒绝等原因未能采取后续抗凝治疗。对所有接受抗凝患者进行HAS-BLED出血风险评估,并分为2组:低风险组(<3分)38例(52.8%),高风险组(≥3分)34例(47.2%)。72例患者中,按照公斤体质量计算,达到足量抗凝40例(55.6%),75.0%治疗量12例(16.7%),半量使用者19例(26.4%),另1例仅接受25.0%的治疗剂量。临床医生对出血风险大的4例患者选择了延迟抗凝,5例患者采用了小剂量递增方式给药。整组接受抗凝治疗的患者在住院过程中发生出血事件共16例,主要是脑梗死的出血转化(7例)、消化道出血(7例)及血尿(2例),其中经临床医生判断需停用抗凝药物的严重出血事件8例。2例死亡患者均与出血事件无关,1例因病情危重尚未开始抗凝治疗即死亡,1例接受足量抗凝未出现出血事件。
结果(表2)显示:按照神经内科基础疾病将接受抗凝治疗患者分为缺血性脑卒中组、脑出血组和其他少见疾病组,3组的出血事件发生率分别为20.0%、37.5%和20.8%(χ2=1.221,P=0.543),有临床意义的严重出血事件发生率为7.5%、25.0%和12.5%(χ2=2.138,P=0.343),差异均无统计学意义。
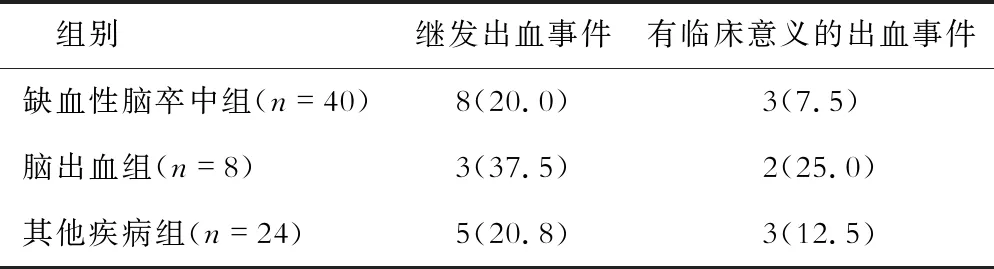
表2 不同神经内科疾病组出血事件发生率的比较 n(%)
HAS-BLED评分高风险组出血事件发生率23.5%,低风险组出血发生率21.1%,差异无统计学意义(χ2=0.064,P=0.801)。高风险组有临床意义出血事件发生率8.8%,低风险组发生率13.2%,差异均无统计学意义(χ2=0.341,P=0.559)。
3 讨 论
神经内科疾病由于影响神经系统,常伴有活动受限甚至不同程度的瘫痪,有多种发生VTE的危险因素。国内的一个单中心前瞻性观察性研究[2]采用主动筛查的方式发现,在新生儿重症监护室住院1周患者的VTE发生率非常高,DVT为35.7%,PE为17.5%。肺栓塞导致了13%~25%的患者脑卒中后早期死亡,是脑卒中发作后2~4周(该时间段是肺栓塞的发病高峰)最常见的死亡原因[5],脑卒中后未治疗的近端亚临床DVT相关的死亡率为15%[6]。因此VTE会极大影响疾病预后,增加死亡率,增加治疗费用,增加出血风险。这提示必须十分重视这部分患者的早期诊断和治疗。
本研究发现,在神经内科基础疾病中,缺血性脑卒中和脑出血出现VTE的概率更高,这与急性期普遍的活动受限相关,癫痫、帕金森和痴呆等其他神经内科疾病能保存相对正常的活动能力,VTE的发病率较低。在接诊缺血性脑卒中和脑出血患者时需要尤其重视VTE的机械性预防,及早进行被动运动或使用充气加压装置预防DVT。
神经内科疾病患者发生VTE的高危因素也不同于其他原发疾病群体(如骨科手术患者、外科监护室患者等)。本研究发现,最常见的获得性VTE危险因素为明确的制动史和瘫痪史,其次为4周内手术史、频繁跌倒、肿瘤化疗和中心静脉置管。临床常用的VTE风险评估系统包括改良的Wells标准、修订的Geneva评分及Padua评分系统[7-8]。Padua预测评分是常用的内科成人住院患者中VTE风险评估的工具,得分4分及以上为高危组,得分0~3分为低危组,低危组症状性VTE的发生率仅为0.3%[9]。但本研究中发生VTE的患者中有36.4%来自于Padua低危组。因此在临床中不能忽视这部分Padua评分低危的患者,同样需要采用必要的预防措施。神经内科疾病合并VTE的患者群体与骨科手术患者、肿瘤科患者整体人口学特征不同,通常年龄更大、活动能力更差、合并症更多,需要建立更适合神经内科患者的VTE风险评估工具。2020年,一项新的针对神经内科危重症患者的研究[10]经多因素分析设计出Frankfurt AMBOS评估系统用以对这部分患者进行VTE风险分层,需要后续研究中进一步验证其可信度。
出现胸闷、气急、低氧血症的PE患者及出现下肢肿胀、疼痛等症状的DVT患者在临床中容易得到重视,接受诊断检查,获得必须的治疗。本研究中有临床症状的PE患者占所有PE患者的22.6%,临床症状显著DVT占所有DVT患者的12.5%,绝大多数患者未发生DVT及PE的特征性表现。并且由于神经内科患者常有昏迷或失语,就算发生不适,也往往无法表达,临床症状的发现更容易漏报或延迟。在当前的研究中,62.5%的DVT患者发现PE,表明DVT患者发展PE的风险很高。与此同时,59.7%的PE患者未发现DVT,提示医师仅在DVT人群中筛查PE可能导致漏诊,应该尽量同时做肺动脉CT血管造影(CTPA)。
采用全面的筛查及时发现可能出现VTE的患者并不实际,因为这些患者的活动受限,病情危重,外出检查风险大,CTA检查潜在的肾脏毒性,检查的费用,导致普查的效费比无法被临床接受。本研究结果发现,大多数患者接受CTPA或静脉彩超的原因都是D-二聚体水平在短期内快速升高,这是一个简单、无创的临床判断标准。本研究患者入院时D-二聚体平均水平达4.9 mg/L,通过单次D-二聚体的水平来推断VTE发生的风险不可靠。D-二聚体的动态改变可能更有意义,本研究中通常在入院前2周随访发现D-二聚体水平大幅增高,升高幅度通常在6.8 mg/L左右。但因回顾性研究的局限性,缺乏同期未出现VTE患者的对照。因此如何定义短期快速,如何确定升高水平的幅度是今后需要研究的方向。
VTE治疗的金标准是抗凝药物的使用[11],临床使用的主要抗凝药物包括低分子肝素、华法林和新型口服抗凝药物。神经内科患者往往存在一些抗凝治疗的相对禁忌,例如急性脑出血、严重的未控制的高血压、血小板减少及颅内手术史等,从而限制了治疗选择[12]。缺血性脑卒中是本研究患者中最多的原发疾病,但抗凝治疗会增加急性缺血性脑卒中患者症状性出血性转化的风险,增加颅内出血患者血肿扩大和再出血的风险。真实世界中,临床医生对出血事件十分警惕,应根据具体情况来决定是否采用抗凝治疗VTE及抗凝治疗的时机和用药剂量,应权衡其获益与出血风险。
本研究统计了72例接受抗凝治疗患者的出血事件,在住院过程中总发生率为22.2%,主要是脑梗死的出血转化(7例)、消化道出血(7例)及血尿(2例),其中导致临床医生判断需停用抗凝药物的严重出血事件8例(11.1%)。缺血性脑卒中组、脑出血组和其他少见疾病组的出血事件发生率分别为20.0%、37.5%和20.8%,3组有临床意义的严重出血事件发生率为7.5%、25.0%和12.5%,尤其是脑出血组出血风险更大,由于这个亚组的病例数较少,差异无统计学意义。
本研究中少数患者接受延迟抗凝或小剂量爬坡等抗凝方式,相对出血风险稍低,但是缺乏可统计的足够病例数,可在今后的临床研究中设置前瞻性的抗凝治疗方式干预对照研究明确临床中最优的抗凝治疗策略。
虽然目前已有一些工具来预测接受抗凝治疗患者的出血风险,例如HAS-BLED出血风险评分,但此量表仅在大规模房颤抗凝患者中使用[13],并未在VTE患者中验证[14],尤其是神经内科疾病患者的出血风险。本研究中评估HAS-BLED高风险和低风险患者实际出血事件发生率分别为23.5%和21.1%,差异无统计学意义。因此,神经内科患者出血风险的评估需要其他更精确更适合的量表,并在较大的前瞻性队列中进一步验证。
本研究尚存在一些局限:(1)单中心回顾性研究,依靠临床医生在病程中根据临床经验,找出疑似VTE的线索,选择时机进行筛查。因此可能会漏诊部分不典型、无症状的VTE患者。(2)回顾性研究未设置抗凝剂量的统一标准,每位医生对不同患者采取个体化治疗,出血风险评估可能产生偏差。
综上所述,神经内科患者发生VTE的风险高,但是大部分患者起病隐匿,一旦发病可能发生猝死、延长住院、治疗困难等临床问题。建立适合的亚临床VTE筛查策略是当务之急。D-二聚体水平的动态增高可能是一个较便捷的标志物。神经内科患者VTE抗凝治疗的风险较高,尤其是脑出血患者,需结合现有的出血风险评估评分,合理使用抗凝药物,适当减量,逐渐爬坡,减少出血风险,获得更好预后。
