不同入路腹腔镜下右半结肠癌切除术疗效比较
2021-06-30贾先锋
贾先锋
(商丘市第四人民医院 外科,河南 商丘 476000)
右半结肠癌切除术是目前治疗右半结肠癌的主要手段,既往临床多采用开腹手术治疗,对患者机体损伤较大,患者术后康复较慢[1]。腹腔镜手术在外科手术中应用广泛,具有微创、出血少等优势,将其用于右半结肠癌切除手术有利于患者的术后康复。但是,由于病变部位及其周围器官组织结构复杂,腹腔镜手术入路可能损伤腹腔器官。因此,如何降低手术难度是目前临床研究要点。研究表明,优化入路方式能够减少手术操作损伤风险,回字型右下入路、尾侧背侧入路、经典中间入路均为临床常用的3种入路方式[2]。基于此,本研究旨在比较回字型右下入路、尾侧背侧入路、经典中间入路腹腔镜右半结肠癌切除术的治疗效果。
1 资料与方法
1.1 一般资料对2018年12月至2020年12月商丘市第四人民医院收治的70例右半结肠癌患者的临床资料进行回顾性分析,患者均接受腹腔镜右半结肠癌切除术,根据手术入路将患者分为A、B、C组。A组27例,接受回字型右下入路进行手术;男16例,女11例;年龄53~71岁,平均(62.15±6.87)岁;黏液腺瘤17例,管状腺癌10例。B组24例,接受尾侧背侧入路;男15例,女9例;年龄52~70岁,平均(61.52±6.69)岁;黏液腺瘤16例,管状腺癌8例。C组19例,接受经典中间入路进行手术,男12例,女7例;年龄53~72岁,平均(62.41±6.52)岁;黏液腺瘤12例,管状腺癌7例。3组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 选取标准(1)纳入标准:①符合结肠癌诊断标准[3],且经病理确诊;②结肠镜显示为单发肿瘤;③临床资料完整。(2)排除标准:①合并肝、肾等器官功能障碍;②肿瘤周围组织出现广泛性粘连;③瘤体直径≥6 cm;④肿瘤细胞发生远处转移。
1.3 手术方法
1.3.1术前准备 所有患者均行全身麻醉,建立人工气腹,置入腹腔镜对周围组织进行探查,于脐左侧做穿刺孔作为主操作孔,辅助操作孔取自左右麦氏点、右下腹部。
1.3.2A组 接受回字型右下入路腹腔镜右半结肠癌切除术。患者取头低脚高左倾位,提起回盲部,游离回肠末端、盲肠、后腹膜的附着处,外侧至回盲部侧腹膜,内侧至肠系膜上动脉主干处,完成回字型最下方一横。提起末端回肠,切开后进入Toldt间隙,游离至头侧,切开粘连部位,钝性分离结肠系膜、胰腺间的疏松结缔组织。充分显露胃结肠干、副右结肠血管,将此处作为回字型中间的“口”,放置纱布作为标记。提起胃大弯,向左侧、外侧游离,看到放置的纱布块完成回字型最上方一横。充分显露肠系膜上动静脉,并沿其离断回结肠、胃结肠、右结肠的静脉干,完成右侧一竖。提起回盲部,锐性游离侧腹膜,拉出病变部位切除,吻合回横结肠、右半结肠。
1.3.3B组 接受尾侧背侧入路腹腔镜右半结肠癌切除术。患者体位同A组,向头侧牵拉摆放小肠,展开小肠系膜,自后腹膜将小肠系膜附着部位的腹膜切开,向上至十二指肠;游离后腹膜、肾前筋膜、结肠系膜后间隙,至十二指肠前方,放置纱布为标记。调整体位至水平,向尾侧推开小肠,上提横结肠,向腹侧抬起回结肠动脉,切开小肠系膜,贯通后腹膜游离层面。确认标记纱布后,依次结扎右结肠、回结肠、中结肠血管,处理完毕后,进入网膜囊;切断胃网膜右动静脉,游离胃结肠、肝结肠韧带以及右侧腹膜,切除右半结肠。
1.3.4C组 接受经典中间入路腹腔镜右半结肠癌切除术。患者体位取头高脚底位,向上牵拉横结肠,向下牵拉小肠,提起回盲部肠系膜,将肠系膜上血管暴露在外;结扎回肠、右结肠、结肠中血管的右支,清扫周围淋巴结;将肝结肠、胃结肠韧带离断,体位调整为头低脚高位,向左上腹推移肠组织、网膜,游离并将右半结肠切除,吻合右半结肠与回横结肠。
1.4 评价指标(1)手术相关指标:术中出血量、手术时间、住院时间、术后排气时间。(2)术后并发症:吻合口瘘、切口感染、尿路感染等情况。

2 结果
2.1 手术相关指标A、B、C组患者术后排气时间比较,差异无统计学意义(P>0.05);A组手术时间、住院时间最短,术中出血量最少,其次为B组,C组手术时间、住院时间最长,术中出血量最多,差异有统计学意义(P<0.05)。见表1。
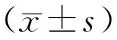
表1 3组患者手术相关指标比较
2.2 术后并发症发生率C组术后并发症发生率最高,其次为B组,A组无任何并发症发生。3组患者并发症发生率比较,差异有统计学意义(P<0.05)。见表2。

表2 3组患者术后并发症发生率比较[n(%)]
3 讨论
结肠癌主要因结肠黏膜上皮组织发生恶变所致,右半结肠癌是其中较为常见的类型,病死率较高。腹腔镜手术是目前治疗右半结肠癌的主要方式,通过切除病变组织达到治疗目的,但由于病变部位的解剖结构复杂,手术难度较大[4]。选择合理的手术入路方式是腹腔镜手术成功的关键,能够减少对腹腔器官的损伤,利于患者术后恢复[5]。
本研究结果显示,A组住院时间、手术时间最短,术中出血量最少,其次为B组,C组住院时间、手术时间最长,术中出血量最多,可见腹腔镜下回字型右下入路治疗效果较好。其原因在于经典中间入路是既往临床较为常用的入路方式,主要以回结肠血管为起点,依次将整个结肠系膜完整切除,整个手术过程完全符合离断滋养血管后切除肿瘤的手术原则,能够游离、结扎结肠周围血管、肠管,达到治疗目的。但是,由于术中需充分暴露肠系膜有关动静脉,导致手术时间较长,术中出血量因此增多[6]。回字型右下入路是对多种入路方式总结得到的结果,以降低手术操作难度为理念,以回盲部、后腹膜附着处为起点,同时在处理“口”字后,将右半结肠系膜提起,裸化其血管会更加容易,有效缩短手术时间,减少术中出血量[7]。尾侧背侧入路以小肠系膜根右髂总动脉上方约1 cm处为起点,可快速进入Toldt间隙,确保术中在直视情况下进行系膜锐性分离,保证脏层腹膜的完整性,能够避免结肠系膜被破坏,同时在腹腔镜下术野清晰,能够直视后方输尿管、右侧髂血管,缩短解剖时间,从而有效缩短手术时间,减少出血量[8]。本研究结果显示,A组无术后并发症发生,B组术后并发症发生率低于C组,可见回字型右下入路安全性最好,其原因在于经典中间入路极易走深层面,损伤生殖系统组织血管,术后并发症较多;尾侧背侧入路可能会出现误入十二指肠背侧面情况,若在分离胃结肠静脉干时出血,情况难以控制;回字型右下入路以先易后不难为理念,进入Toldt间隙较容易,可避免损伤生殖系统组织,减少并发症的发生;同时该术式入路通俗易懂,初学者接受度较高。
综上所述,与尾侧背侧入路、经典中间入路腹腔镜下右半结肠癌切除术比较,回字型右下入路腹腔镜下右半结肠癌切除术能够缩短手术时间,加快康复进程,且术后并发症少,安全性好。
