肺大细胞神经内分泌癌CT表现及其与小细胞肺癌的鉴别*
2021-06-28汕头市中心医院放射科广东汕头515031
1.汕头市中心医院放射科 (广东 汕头 515031)
2.汕头市第二人民医院放射科(广东 汕头 515031)
3.汕头大学医学院第一附属医院放射科(广东 汕头 515041)
4.汕头市中心医院病理科 (广东 汕头 515031)
5.广东省医学分子影像重点实验室(广东 汕头 515041)
陈夏浦1 陈伟松3 孙建鸿4马树华3,5,* 吴先衡2 林黛英1,*
肺大细胞神经内分泌癌(large-cell neuroendocrine carcinoma,LCNEC)与小细胞肺癌(small cell lung carcinoma,SCLC)同属高级别神经内分泌癌[1],侵袭性强,恶性度高,术前临床诊断亦混淆,但前者发病罕见,且研究表明两者在不同分期的治疗方案及预后存在差异[2-3],而LCNEC患者小标本活检组织在病理诊断中存在困难[4],而多数患者往往就诊时便发生局部或远处转移丧失手术机会,使得临床确诊困难。CT作为安全、无创的影像学检查手段能为及早诊断及鉴别两者提供参考价值。本文回顾性分析30例LCNEC的CT表现并与34例SCLC对比,旨在探讨LCNEC的影像特点及其与SCLC的诊断要点。
1 资料与方法
1.1 临床资料选择2009年10月至2018年11月于汕头市中心医院及汕头大学医学院第一附属医院经病理证实的30例LCNEC患者,其中男29例,女1例,年龄32~76岁,平均年龄(59±9.3)岁;同时,在同期汕头市中心医院收治的685个SCLC患者中采用随机抽样形式选出34例SCLC患者,其中男33例,女1例,年龄46~80岁,平均年龄(59±8.2)岁。主要临床症状均为咳嗽、咳痰伴痰中带血、胸痛、气促等,部分体检发现。30例LCNEC患者中长期吸烟史23例,21例平均吸烟指数>400支/年,符合重度吸烟标准。
1.2 检查方法采用Siemens Somatom Definition 64层双源CT及GE Lightspeed 64层螺旋CT。以仰卧位屏气相扫描。扫描参数:管电压120kV,管电流240~300mAs。选用非离子型对比剂优维显[300mg(I)/mL]进行增强扫描,高压注射速率3.5~4.0mL/s,剂量为70~100mL,注射后延迟25~30s及60~70s行动、静脉期扫描。层厚、层间距5mm。
1.3 影像资料分析由2位放射科主治医生共同阅片并分析征象,当双方意见不一致时通过讨论取得一致。观察病灶部位、大小、位置、边缘特点、平扫及增强特点、肿瘤钙化及坏死、纵隔肺门淋巴结情况及其它相关继发征象。增强取肿瘤实质部分(避开肿块坏死及钙化部分)测量3次并取平均值,CT值强化<20HU为轻度强化,20~40HU为中度强化,>40HU为明显强化。肿瘤钙化小于3mm定义为点状钙化,大于3mm为粗或片状钙化。肿瘤内坏死定义为肿块内局部相对低密度及弱强化的区域,当最大截面坏死面积>肿瘤面积1/3时定义为大片坏死;当肿瘤包绕血管并边界模糊或延伸至血管腔内、与纵隔脂肪间隙消失时定义为肺门血管、纵隔的侵犯。
1.4 统计学分析采用SPSS 20.0统计软件进行分析,计量资料以(±s)表示,计数资料用频数及百分率(%)表示。对两组多种CT征象频数比较使用χ2检验。理论频数<1时使用Fisher精准检验,不计算值;1≤理论频数< 5时使用连续性校正χ2检验。P<0.05为差异具有统计学意义。
2 结 果
2.1 LCNEC组影像学表现30例LCNEC中,位于双肺上叶有24例;周围型14例,中央型16例;病灶最大径线约1.5~15.8cm,平均最大径线(7.48±4.83)cm,>4cm者21例;形态多不规则,浅分叶26例,边界清楚21例,平扫密度多不均匀22例,21例行增强扫描中轻到中度强化者19例,合并坏死21例(图1B),表现为散在或大片的坏死者17例。肿瘤伴钙化12例,其中点状细钙化9例(图1A);合并肺门及纵隔淋巴结肿大18例,坏死14例;伴肺门大血管、纵隔侵犯12例;肿瘤内部血管变细、模糊18例;沿支气管血管束生长、深分叶、毛刺、支气管空气征、空洞、肺不张、支气管粘液栓、肺门纵隔淋巴结融合征象少见。
2.2 LCNEC组与SCLC组MSCT表现比较LCNEC与SCLC的MSCT表现比较中,肿瘤部位、直径、位置分型、边缘特点,平扫及增强扫描特点,肿瘤内钙化及坏死,空洞,肺不张,支气管空气征,阻塞性肺炎,支气管粘液栓,瘤内血管变细、模糊征象、肿大淋巴结并坏死方面相比均无明显差异(P>0.05)。而肿瘤沿支气管长轴生长、肺门血管、纵隔侵犯、肺门纵隔淋巴结肿大、融合方面比较,差异具有统计学意义(P<0.05)。详情见表1。
3 讨 论
LCNEC为兼具神经内分泌肿瘤形态及分化特征及非小细胞肺癌(non-small cell lung carcinoma,NSCLC)特点的高度恶性肺神经内分泌肿瘤,病理上LCNEC相比SCLC具有更大的细胞体积及丰富胞浆,核仁突出,细胞呈器官样、栅栏样、玫瑰花瓣样排列(图1D、图1E),而共同点为高有丝分裂率及常伴肿块内坏死。国内外文献因多纳入了可进行手术治疗的外周型LCNEC,故外周型常见,约67.6%~97%[5-9],本研究中,LCNEC外周型和中央型较为接近,考虑与病例多数体积较大且靠近肺门累及到段以上支气管有关;本研究中央型LCNEC常表现为肺门区巨大肿块伴有支气管的狭窄、截断及肺门血管、纵隔的侵犯;外周型LCNEC多报道为体积较大、边界清楚的分叶肿块[6-8],以浅分叶(86%)为主,与肿瘤细胞呈堆积膨胀式生长,各向生长速度不均并受周围间质限制有关,肿瘤内部缺乏纤维组织,内聚作用弱,深分叶(30%)及毛刺少见(13%);肿瘤平扫及增强扫描密度多不均匀(73%、100%),存在低密度及弱强化区,Oshiri等[6]认为不同程度及范围的坏死是造成肿块强化不均的原因,且与病灶的大小相关;本研究增强患者肿瘤均合并坏死(100%),以多发或大片坏死(80%)为主,与镜下观察结果(图1D)一致;增强扫描多为轻到中度强化(90%),体现肿瘤细胞分布密集,间质细小,造影剂在细胞外间隙弥散缓慢的特点,且可能是造成肿块容易坏死的原因;肿瘤偶伴钙化(33%),多为细点钙化(75%),Takamochi等[10]认为LCNEC钙化为营养不良性钙化,且细点状钙化为恶性肿瘤的提示征象;合并肺门及纵隔淋巴结肿大常见(60%),常伴有坏死(77%);肿瘤内血管多表现为受压变细、模糊(85%),提示肿瘤易于侵袭包绕血管并产生压迫及破坏效应。肺不张(26%)及支气管粘液栓(30%)征象少见,推测与癌细胞容易沿支气管粘膜下侵袭但对其破坏力较弱,不易堵塞管腔,继而肿瘤坏死后与支气管相通排出坏死物形成空洞(6%)的比率也降低。
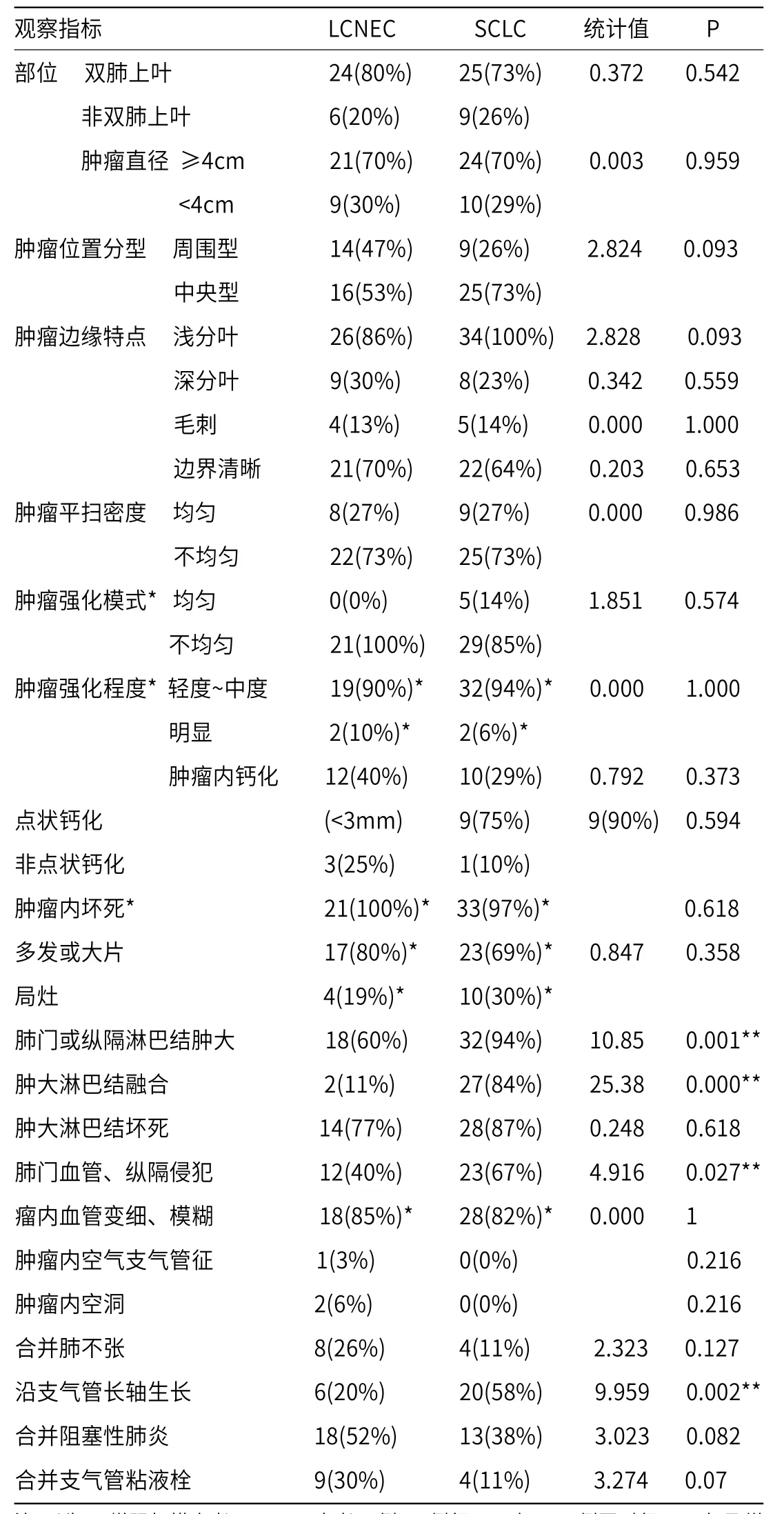
表1 LCNEC及SCLC组的MSCT表现指标比较
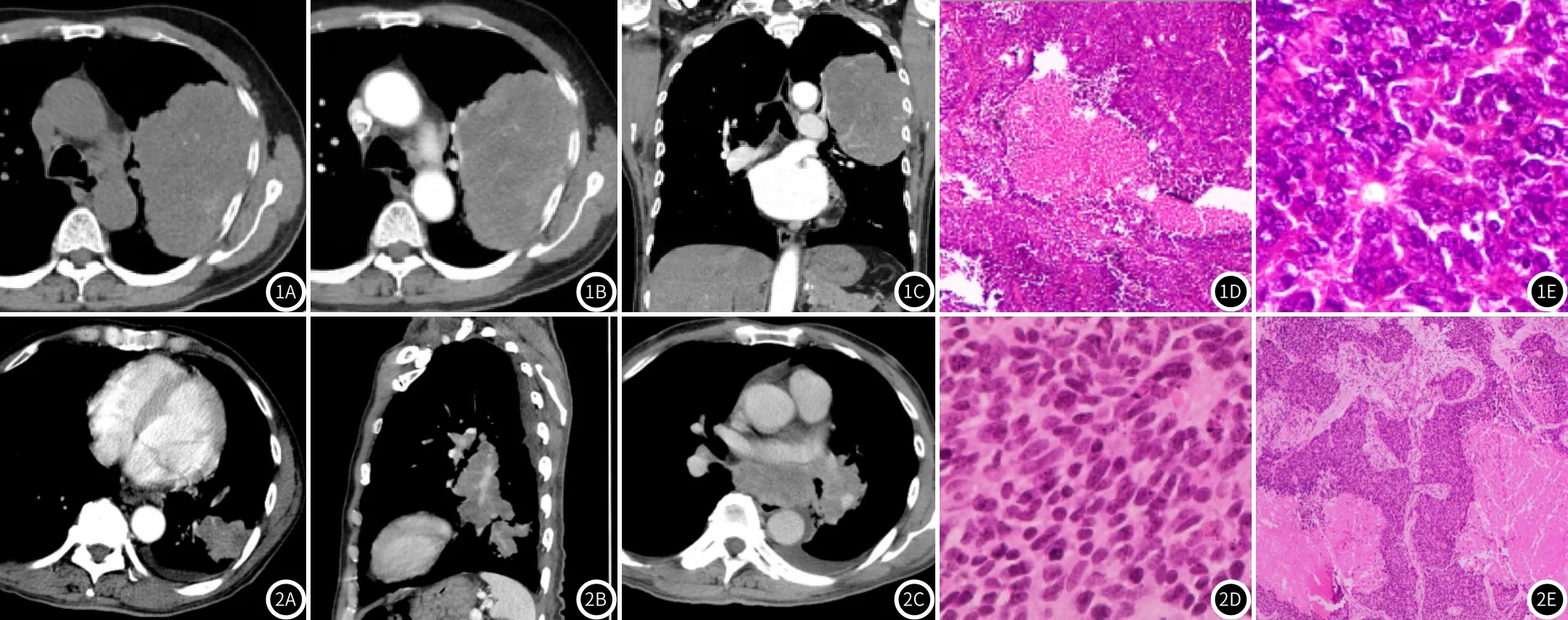
图1 A~图1C LCNEC患者,外周型肿块,平扫密度欠均伴点状钙化,不均匀轻-中度强化伴多发坏死;图1D 肿瘤巢片状及菊形团排列伴片状凝固性坏死(HE染色,×100);图1E 癌细胞卵圆形,核大,染色质粗,核仁明显,胞浆嗜酸(HE染色,×400)。图2A~图2C SCLC患者,外周型肿块轻度不均强化伴坏死并沿支气管血管束向肺门延伸,左肺门及纵隔多发淋巴结肿大、融合及坏死并侵犯左心房;图2D 肿瘤细胞密集、巢片状排列并广泛坏死(HE染色,×100);图2E 癌细胞核呈卵圆形或梭形,胞浆少,核仁不明显(HE染色,×400)。
LCNEC与SCLC相比不同之处在于:SCLC组沿支气管长轴生长、肺门血管及纵隔侵犯、纵隔或肺门淋巴结肿大、融合率均高于LCNEC组(P<0.05),体现SCLC侵袭性更强,恶性度更高的特点,Battafarano等[11]描述LCNEC细胞体积约3个SCLC细胞大小,笔者认为更小的细胞体积及缺乏神经内分泌肿瘤团聚的形态特点与SCLC更易于在组织间隙内蔓延生长有关;文献报道[12-13]SCLC具有沿支气管长轴及粘膜下生长的特性,因此更易形成蠕虫、松塔状外观(58%);外周型SCLC即便在很小的时候也可表现为肺外周结节沿支气管血管束向肺门蔓延,伴肺门、纵隔淋巴结肿大、融合(图2A~图2C),使原发灶判别困难,本研究SCLC合并纵隔及肺门淋巴结肿大(94%),且融合比例(84%),均明显高于LCNEC组(60%,11%)。
综上所述,LCNEC与中老年重度吸烟男性密切相关,CT常表现为双肺上叶、边界清晰、伴有浅分叶、体积较大的肿块,且伴有多发或大片的坏死,肿瘤内部血管多变细、模糊,肺门及纵隔淋巴结的肿大及坏死亦很常见,但肿块往往缺乏明显毛刺、空洞、支气管空气征的表现;而LCNEC缺乏SCLC更容易沿支气管长轴生长、肺门血管及纵隔的侵犯、纵隔及肺门淋巴结肿大且融合的特点有利两者的鉴别。
