K-Rod 动态稳定系统治疗腰椎退行性疾病的中期疗效
2021-06-25普有登杨俊宇周兆文段洪尹劲孙启增金雄张涵蓝天
普有登 杨俊宇 周兆文段洪 尹劲 孙启增 金雄 张涵 蓝天
腰椎退行性疾病(lumbar degenerative disease,LDD)是骨科常见病、多发病(如腰椎间盘突出症、腰椎管狭窄症、盘源性腰痛、腰椎滑脱症等),在工业化国家,随着人口老龄化加剧,LDD 发病率逐年上升[1],临床上经严格保守治疗无效的LDD 多采取腰椎融合术治疗,随着融合技术以及内固定器械的不断更新,使得脊柱融合的成功率有了很大提高,但仍有部分患者的临床症状并未得到相应的改善。临床实践证明,腰椎融合能成功地缓解腰背部疼痛的前提是引起疼痛的主要原因源于腰椎的失稳或存在异常病理性活动,然而临床上引起腰背部疼痛的原因很多,对于下腰痛的患者是否应行融合以及融合后是否会缓解疼痛,一直存在争议。近年来,脊柱融合术后中远期相关并发症,如假关节的形成、内固定物松动断裂,固定节段运动功能丧失、腰背部轴性疼痛、邻近节段退变(adjacent segment deterioration,ASD)等[2],以及因腰椎融合术后ASD 进展而导致的有症状的邻近节段疾病(symptomatic adjacentsegment disease,S-ASD)年发病率有5%~30%,需要手术治疗的邻近节段疾病(operative adjacent segment disease,O-ASD)达15%[3-4]。针对上述问题,国内外学者做了大量相关研究,提出新的脊柱稳定方法——非融合动态固定,成为近二十年来发展最快的后路动态稳定技术。非融合内固定系统主要包括棘突间固定系统以及经椎弓根固定系统。新型的K-Rod 经椎弓根动态稳定系统(K-Rod dynamic stabilization system,KDSS)术后可获得较为满意的早期临床疗效[5-6],但缺乏中长期病例的随访研究。昆明市第一人民医院骨科自2011 年2 月至2013 年6 月应用KDSS 治疗76 例腰椎退行性疾病患者,其中65 例获得完整随访资料,中期临床疗效满意,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①患者腰腿痛源于腰椎退行性疾病;②经严格保守治疗3~6 个月以上无效;③临床资料及影像学资料完整(包括术前:腰椎正侧位X 线片、MRI、CT,腰椎骨密度;末次随访时:腰椎正侧位X 线片,腰椎MRI)。排除标准:①存在先天性或退行性脊柱畸形并Cobb 角>20°;②腰椎肿瘤或椎间隙感染;③腰椎滑脱≥Ⅱ°;④腰椎骨折;⑤重度骨质疏松。
1.2 一般资料
2011 年2 月至2013 年6 月根据纳入及排除标准,76 例患者纳入本研究,65 例获得完整随访。其中,男31 例,女34 例;年龄21~73 岁,平均(53.4±10.8)岁。腰椎间盘突出症30 例,腰椎管狭窄症28 例,退行性腰椎滑脱症7例。术前患者常规行腰椎正侧位、动力位X 线片,腰椎CT、MRI、骨密度检查。
1.3 手术方式选择标准
①融合组:病变节段伴有节段性不稳定;腰椎Ⅱ°以内滑脱,需行椎间盘摘除术。②非融合组:病变节段侧方椎间盘突出和/或神经根管狭窄仅行单侧髓核摘除和/或神经根管减压,不处理椎间隙。③“融合+非融合”组:融合节段的相邻节段腰椎MRI 出现中度的中央椎管、椎间孔狭窄和/或椎间盘退变Pfirrmann's 分级≥3 级。
1.4 手术方法
气管插管全麻后俯卧位,悬空腹部,C 型臂透视定位病变节段;腰椎后正中入路逐层切开皮肤、皮下组织,暴露关节突关节(保护关节囊)、确定椎弓根螺钉进钉点,经手锥破皮质、开路、探测钉道五壁为骨性成分、攻丝后拧入密质螺纹万向钛合金椎弓根螺钉(见图1,台湾宝楠)。选取预弯且长度合适的钛合金硬棒置入,预紧后适度撑开减压节段。减压节段开窗、髓核摘除;融合节段彻底处理椎间隙,刮除上下软骨终板,椎间试模后选取大小合适的椎间融合器填充自体减压碎骨粒置入。取下钛合金硬棒,根据术前计划,融合节段予K-Rod 钛合金棒固定,非融合及保护节段予K-Rod 弹性棒固定(见图2,台湾宝楠)。放置引流管,3 000 mL 生理盐水冲洗创面后逐层缝合,皮内缝合皮肤。

图1 K-Rod 系统钛合金密螺纹万向椎弓根螺钉

图2 K-Rod 系统钛合金半中空棒、钛合金卡套
1.5 术后处理
术后给予激素、脱水、镇痛治疗48 h,应用一代头孢抗菌素预防感染1 d。术后1 d 指导患者行双侧踝泵、小腿三头肌、股四头肌等长收缩练习,术后2 d 行双侧直腿抬高练习,术后3 d 腰部支具保护下适当离床活动,术后2周行腰背肌功能锻炼,术口引流液少于30 mL 后给予拔管。嘱患者术后3 个月行走、坐立时佩戴腰部支具并避免弯腰负重。
1.6 评价指标
临床疗效评估:记录3 组的手术时间、术中失血量、住院时间。术后3、6、12、24、36、48、60、72、84 个月随访。记录术前、随访期间腰部、下肢疼痛视觉模拟评分(visual analogue scale,VAS),Oswestry 功能障碍指数(Oswestry disable index,ODI)评分。影像学观察指标:术前、随访期间摄腰椎正侧位X 线片及腰椎MRI。观察有无植入物松动、断裂、移位、椎间隙高度维持情况,采用Pfrrimann's 分级标准[7]对术前及末次随访时的腰椎MRI 对手术节段的邻近节段进行分级。采用Kim 等[8]的方法,通过术前、术后1 周、3 个月、6 个月及末次随访时腰椎侧位X线片测量并记录手术及邻近上位节段的椎间隙高度指数(disc height index,DHI)。
1.7 统计学方法
采用SPSS23.0 统计软件进行统计学分析。计量资料采用均数±标准差表示:融合组、非融合组、“融合+非融合”组患者的手术时间、术中失血量、住院时间组间比较采用LSD-t 检验;3 组组内腰痛及下肢痛VAS 评分术后与术前比较采用配对t 检验;术前及术后ODI 评分、手术及邻近节段DHI 值采用均数±标准差表示,比较采用Wilcoxon 符号秩和检验;Pfirrmann's 分级结果表示为I-V 级,术前及末次随访时比较采用Wilcoxon 符号秩和检验。VAS 评分改善率计算方法为(术前评分-术后评分)/术前评分。P<0.05 为差异有统计学意义。
2 结果
2.1 一般情况
65 例患者获得完整随访,随访时间72~84 个月,平均(72.0±8.6)个月。手术节段分布:融合组L4/55 例,L5/S14 例,L4/5+L5/S110 例,L3/4+L4/52 例;非融合组L4/513 例,L5/S17 例;“融合+非融合”组:L4/5非融合+L5/S1融合10例,L3/4非融合+L4/5融合10 例,L3/4非融合+L4/5、L5/S1融合4 例。融合组平均手术时间(136.6±20.5)min,平均失血量(469.1±132.7)mL,平均住院时间(9.81±1.6)d;非融合组平均手术时间(106.2±27.9)min,平均失血量(320.6±77.2)mL,平均住院时间(9.24±1.4)d;“融合+非融合”组平均手术时间(135.7±17.4)min,平均失血量(438.9±100.8)mL,平均住院时间(10.9±1.9)d。所有患者随访期间均未出现术区感染,植入物松动、断裂、移位。融合组1 例术后5 年出现邻近L2/3节段椎管狭窄合并马尾症状,给予减压延长固定。
2.2 临床疗效
三组腰痛、下肢痛VAS、ODI 评分末次随访与术前比较,差异均有统计学意义(P<0.05)(见图3-5)。末次随访时,融合组腰痛VAS 评分改善率66.4%、下肢痛VAS 评分改善率76.7%;非融合组腰痛VAS 评分改善率84.4%、下肢痛VAS 评分改善率72.4%;“融合+非融合”组腰痛VAS 评分改善率70.8%、下肢痛VAS 评分改善率77.8%。

图3 随访期间腰痛VAS 评分误差条形图

图4 随访期间下肢痛VAS 评分误差条形图
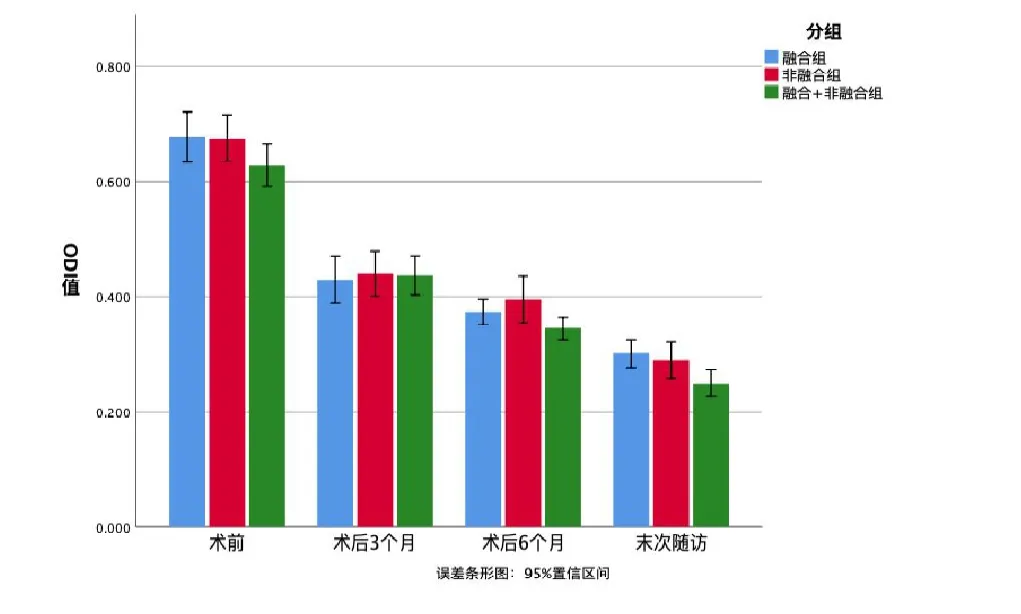
图5 随访期间平均ODI 评分值误差条形图
2.3 影像学结果
邻近上位节段椎间盘退变Pfirrmann's 分级:融合组末次随访与术前比较,差异有统计学意义(P<0.05);非融合组、“融合+非融合”组末次随访与术前比较,差异无统计学意义(P>0.05)(见表1)。手术节段椎间高度指数(DHI):三组术后1 周与术前比较,差异有统计学意义(P<0.05);术后3 个月、6 个月、末次随访时与术后1 周比较,差异无统计学意义(P>0.05)。上位邻近节段椎间高度指数(DHI):非融合组、“融合+非融合”组术后1 周、3 个月、6 个月、末次随访时与术前比较,差异无统计学意义(P>0.05);融合组末次随访与术前比较,差异有统计学意义(P<0.05)(见图6、图7)。
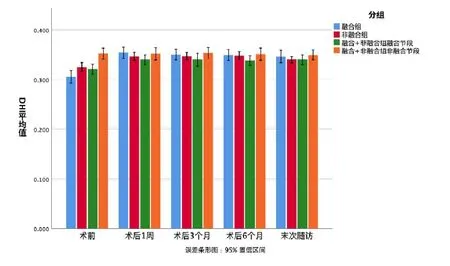
图6 手术节段随访期间平均DHI 值误差条形图

图7 手术邻近节上位节段随访期间平均DHI 值误差条形图
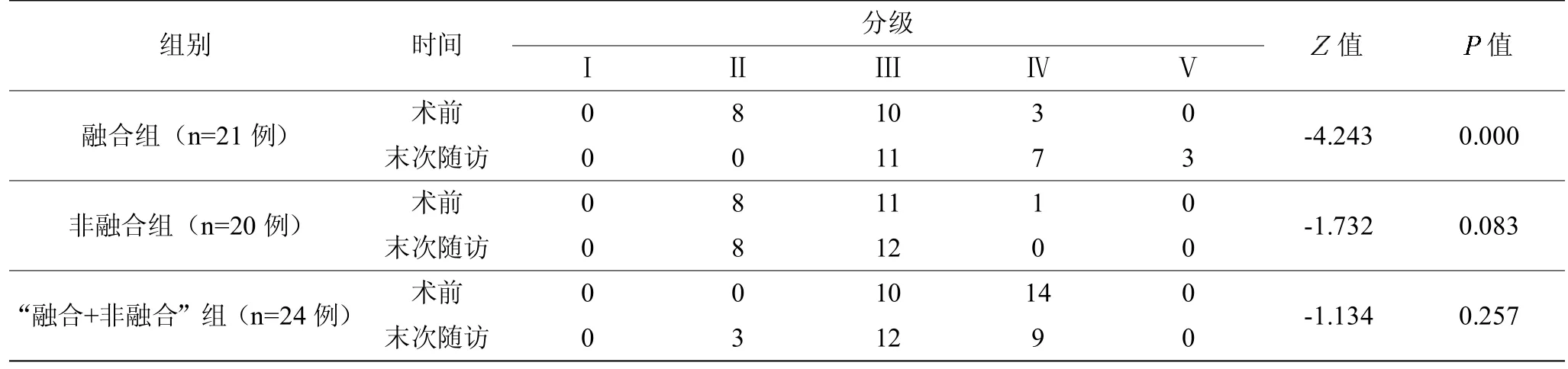
表1 术前及末次随访时融合组、非融合组、“融合+非融合”组上位邻近节段椎间盘Pfirrmann's 分级比较
典型病例如图8-10 所示。

图9 患者,女,43 岁,L4/5 椎间盘脱出症,行L4/5 开窗减压,髓核摘除,非融合内固定术。A.术前腰椎侧位X 线示L4/5 间隙变窄;B.术前腰椎MRI见L4/5 椎间盘脱出,邻近L3/4 节段椎间盘Pfirrmann's 分级Ⅰ级;C.术后1 周腰椎X 线侧位示内固定稳定,手术节段椎间高度良好;D-F.术后72个月腰椎侧位、过伸、过屈位X 线,见手术节椎间高度部分丢失,但节段维持稳定,邻近节段较术前无明显改变;G.术后60 个月腰椎MRI 邻近L3/4 节段椎间盘较术前无明显退变
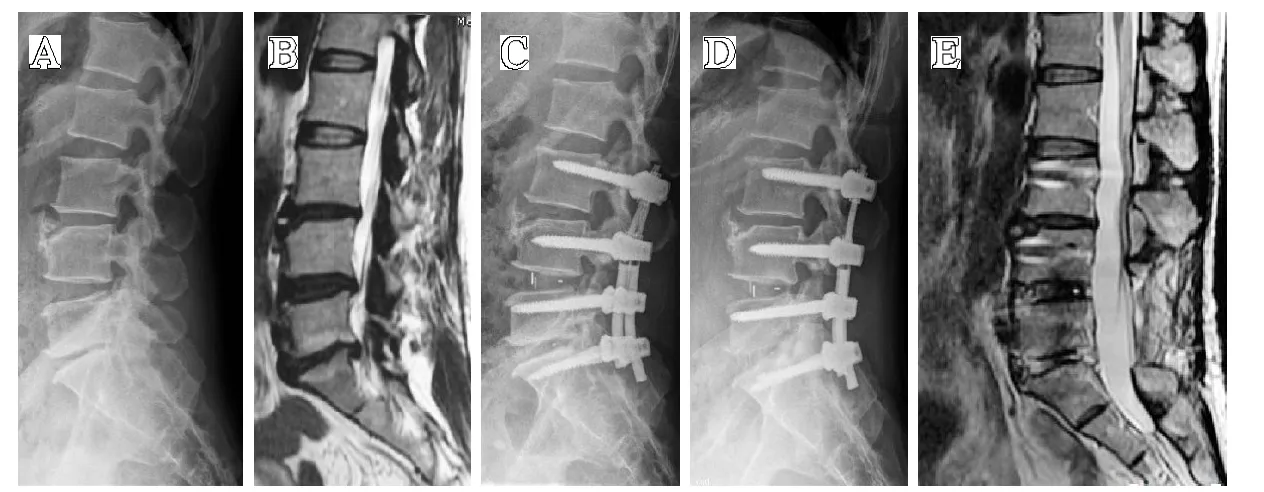
图10 患者,女,48 岁,腰椎管狭窄症(L4/5,L5/S1),行“融合+非融合”术,L4-S1 椎间融合刚性固定,L3/4 弹性固定保护。A、B.术前腰椎侧位X 线示L5/S1 间隙明显变窄,腰椎MRI 示L4-S1 椎管狭窄硬膜囊明显受压,L3/4 椎间盘退变Pfirrmann's 分级IV 级;C.术后1 周腰椎侧位X 线示内固定稳定,椎间高度恢复良好;D、E.术后72 个月腰椎侧位X 线及腰椎MRI 示:非融合保护节段(L3/4)及邻近上位节段(L2/3)椎间高度维持良好,L3/4、L2/3节段椎间盘较术前无明显退变
3 讨论
3.1 KDSS 治疗腰椎退行性疾病的机制
在LDD 导致的下腰痛治疗中,作为以稳定为“金标准”实施的融合术,可使融合率达到95%左右[9],但许多腰椎融合术后患者仍伴有不同程度的持续性腰背痛、酸胀不适。大量研究证实,坚强的融合并不能保证良好的疗效,因此,融合的作用到目前为止尚存争议,分析其原因主要包括[10-12]:①将形成的假关节误认为坚强的融合;②邻近节退变;③尽管融合,但力学传递异常;④脊柱矢状面失衡。由于部分腰椎融合术后患者仍然存在下腰痛等问题,以椎弓根螺钉为基础的后路动态稳定系统越来越多地应用于临床,并取得了理想的中长期临床疗效[12]。本研究中使用的KDSS 属于半刚性固定装置,该系统由弹性棒(聚醚醚酮树脂包裹钛缆)、钛合金半中空棒、钛合金卡套(见图2),钛合金密螺纹万向椎弓根螺钉(见图1)组成。KDSS 主要通过弹性棒的设计而实现动态稳定,并且弹性棒能够与刚性棒进行不同方式的混搭组合,从而使其能够实现单节段、多节段非融合固定,多节段融合与邻近节段非融合固定,中间节段非融合与上、下位节段融合固定等多种固定方式。本组病例中20 例采用弹性棒非融合固定、24 例采用弹性棒+刚性棒实现相邻节段“融合+非融合”固定,可以灵活地处理腰椎退行疾病,特别是跳跃性责任节段合并中间邻近节段严重退变病例。
动态稳定技术的目的是在保留脊柱运动节段部分运动的情况下,减少不稳定节段的异常活动,并且在缓解机械性背痛方面取得了明显的临床疗效[13],KDSS 能够提供脊柱后方张力保障,限制相应节段异常活动,并且可以通过术中置钉后适当撑开椎间隙,促使椎间隙、关节突关节恢复到正常位置,从而减轻关节突关节的压力。Lin 等[14]采用有限元对比分析了Dynesys系统和KDSS在治疗腰椎退行性疾病对固定节段及邻近节段的生物力学影响,结果显示:与Dynesys系统相比,KDSS 在腰椎后伸、旋转、侧屈时提供了较大的刚度,而在前屈时提供较缓和的刚度,对于保护节段,更能够减轻椎间盘、关节突关节的负荷。国外学者的研究提示[15-16],单纯的聚醚醚酮(polyetheretherketone,PEEK)棒弹性模量接近皮质骨,与Dynesys 系统有较为相近的力学性能。因此,作者分析其原因可能为KDSS 的弹性棒弹性模量介于PEEK 棒与钛合金棒之间,所以相较于Dynesys 系统,可以减小弯曲时椎弓根较高应力的分布范围,缓冲吸收了大部分后骨单元的负荷,从而减小了螺钉松动的可能性。本组中期研究经过(72.0±8.6)个月的随访,非融合组、“融合+非融合”组未出现植入物松动、断裂、移位;远期情况有待进一步观察随访研究。
3.2 KDSS 固定与邻近节段退变
ASD 主要指腰椎融合节段(上位或下位)节段退行性改变,包括椎间盘高度的丢失、椎体滑脱、椎管狭窄、椎间盘突出、骨赘形成、关节突关节病变等,包括:①影像学邻近节段退变(radiological adjacent segment degeneration,RASD),通常指邻近节段在影像学上出现退变表现;②有症状的邻近节段疾病(S-ASD)指邻近节段影像学退变的同时存在相应的临床症状[3,17-18]。对于S-ASD 患者如果保守治疗效果不佳,常需要行二次手术治疗。近年来,虽然不断有各种新技术涌现,包括微创技术、非融合技术,以及不同设计理念的新器械,但ASD 的问题并未得到解决。远期如何避免S-ASD 出现成为困扰脊柱外科医生的难题[19]。由于ASD病因复杂,影响因素众多,确切的发病机制仍然不能完全明确,从脊柱生物力学方面分析,大部分学者认为融合节段的邻近节段活动度、椎间盘压力、关节突关节负荷增大是导致ASD 发生的主要原因[2,18]。
KDSS 治疗LDD 在早期取得了较好的临床疗效,维持了手术节段椎间高度,同时减少了邻近节段异常活动,可避免邻近节段退变的进展[5-6]。本研究“非融合+融合”组与非融合组在弹性固定的邻近节段DHI及椎间盘退变Pfirrmann's分级末次随访时与术前比较差异无统计学意义,并未出现邻近节段退变进展及S-ASD、O-ASD 出现;末次随访部分病例椎间盘Pfirrmann's 分级较术前减低(见表1),说明KDSS对邻近节段有较好的保护作用。本组病例中,融合组21 例患者末次随访时邻近节段DHI 及退变Pfirrmann's 分级较术前比较差异有统计学意义,其中Pfirrmann's 分级Ⅲ、Ⅳ级病例数较术前增加,术后5 年有3 例患者邻近节段退变达Pfirrmann's 分级Ⅴ级,1 例邻近L2/3出现O-ASD 的椎管狭窄合并马尾神经症状而再次行翻修手术。有研究认为[20],PLIF术后ASD 发生的危险因素众多,患者的年龄、个体因素、融合方式、融合节段数量、术中损伤、内固定使用、术后脊柱骨盆矢状位序列失衡等均被认为与术后ASD 发生密切相关,并且术前已经存在的邻近节段退变可能加速术后ASD的进展。根据Okuda 等[3]的随访研究,PLIF 术后10 年RASD 的发生率由5 年时的49%进展到75%,S-ASD 由14%进展到31%,O-ASD 由9%进展到15%。最近Li 等[21]的一项对比研究应用Topping-off 技术,L4/5节段行PLIF 术后邻近L3/4节段Coflex 置入治疗双节段腰椎退行性疾病患者,经3 年的随访证实Coflex 置入保护的节段有利于延缓ASD 的进展。本组病例中,“融合+非融合”组对融合节段的相邻节段腰椎MRI 表现出中度的中央椎管、椎间孔狭窄和/或椎间盘退变Pfirrmann's 分级≥3 级者行Topping-off 术保护;末次随访时邻近节段的椎间盘Pfirrmann's 分级及椎间隙高度在随访期间内较术前并无明显改变(P>0.05),一定程度上延缓了ASD 的进展。因此,结合Chou 等[22]的研究,PLIF术后对Pfirrmann's分级≥3 级的邻近节段实施Topping-off术保护,是避免融合术后远期发生O-ASD 的一个策略。
临床研究已证实,腰椎间盘退变和腰椎小关节骨关节炎是腰痛的主要来源之一,由椎间盘和椎小关节构成的“三关节复合体”在腰痛的进展中互为因果——椎间盘的退变导致椎间高度减低,在腰椎前屈、特别是后伸过程中将加大关节突的应力,小关节突的退变将导致椎间失稳而加速椎间盘退变。KDSS 在腰椎后伸、扭转和侧向弯曲方面提供了适宜的刚度,在融合的邻近节段通过弹性稳定,使得融合节段与其他正常节段之间存在一个相对平顺的应力“缓冲”,避免了陡然出现的应力改变;从而对邻近节段起到降低椎间盘、小关节压力的保护作用。本组末次随访时,非融合组、“融合+非融合”组的腰痛VAS 评分改善率84.4%、70.8%明显高于融合组的66.4%,进一步证实了动态稳定技术在下腰痛治疗方面的优势。
3.3 KDSS 的临床适应证及注意事项
KDSS 治疗LDD 目前尚无中长期随访研究报道,因此,其作为动态稳定固定的适应证选择暂无统一标准,黄伟敏等[23]认为:单节段神经根管狭窄仅行神经根松解减压而不处理椎间隙,或单纯腰椎不稳定者适合单独使用非融合弹性固定,融合手术邻近节段存在椎间盘退变Pfirrmann's 分级Ⅲ-Ⅳ级或椎间孔狭窄,可使用融合+动态固定。国内学者采用KDSS 治疗腰椎退行性疾病的早期临床随访研究认为[6,24-25],KDSS 可作为单纯椎间盘突出髓核摘除术的辅助固定,以及多节段的腰椎管狭窄症减压固定。结合本组研究纳入的病例,笔者认为,KDSS 可适用于:①单节段的腰椎间盘突出症单纯减压后的辅助固定;②神经根管狭窄行神经根管扩大减压后的稳定;③融合责任节段后,邻近节段单纯神经根管狭窄减压后固定或邻近节段单纯椎间盘突出髓核摘除后固定;④融合节段邻近节段存在椎间盘退变Pfirrmann's 分级≥Ⅲ作为保护;⑤需要融合的“跳跃性”责任节段中间保护。由于动态固定,螺钉是唯一的固定支点,在脊柱循环载荷作用下,螺钉与椎弓根内骨界面存在微动,远期有可能会出现螺钉松动,因此不建议骨质疏松患者使用。
KDSS 在应用中需要注意的是,在术中撑开减压时,建议先固定头侧而向尾端适度、适当撑开(避免撑时给予邻近上位节段“三关节复合体”增加应力);给予钛棒保护维持间隙,避免在弹性棒上直接撑开,完成减压后再逐次更换弹棒固定;要避免固定间隙过撑,一方面因弹棒与螺钉之间由钛合金卡套连接,过撑将会导致金属卡套口与弹棒表面的聚醚醚酮树脂微切割,增加远期断棒的风险;另一方面,因为弹性固定,间隙过撑固定可能导致后期出现节段后凸,而增加手术节段椎间盘前方所承受的负荷,远期同时出现椎间隙丢失(脊柱后方的伸肌通过代偿性压缩椎间隙来恢复前凸[16])。
综上所述,应用K-Rod 动态稳定系统对腰椎退行性疾病行非融合及“融合+非融合”术治疗,中期随访疗效良好,一定程度上可延缓邻近节段椎间盘退变,并对退变的椎间盘有一定的保护作用,可作为非融合理念治疗腰椎退行性疾病的另一选择。因本组为回顾性研究、病例样本量不多,仅为中期随访,其远期疗效以及内固定物的持久性、有效性还需要前瞻性、随机大样本的长期随访研究予证实。
