Stanford A型主动脉夹层术后VAP危险因素
2021-06-23何发明赵俊娅
王 珂,乔 博,李 峰,何发明,王 伟,赵俊娅,张 阳
(河南省胸科医院 1. 感染防控科; 2. 心血管外科; 3. 心外重症监护病房; 4. 医学检验科,河南 郑州 450008)
Stanford A型主动脉夹层是心血管外科疾病中常见的危重急症,是指夹层仅累及升主动脉或同时累及升、弓、降主动脉的疾病。已有研究[1]表明A型主动脉夹层术后常出现呼吸功能不全、急性肺损伤等,是常见的第二并发症。本研究对2019年1—12月某院行急性A型主动脉夹层手术的患者术后出现呼吸机相关肺炎(ventilator-associated pneumonia, VAP)相关危险因素进行分析,现报告如下。
1 对象与方法
1.1 研究对象 回顾性分析2019年1—12月在河南省胸科医院行Stanford A型主动脉夹层手术的患者,其中发生VAP的患者为VAP组,非VAP组以年龄(±5岁)和性别(构成比相同)1∶3进行匹配。纳入标准:手术方式均为孙氏手术的Stanford A型主动脉夹层患者,手术成功,术后仅发生VAP或未发生感染的患者。排除标准:发生VAP以外其他部位感染的病例,除VAP以外混合有其他部位感染的病例和术后自动出院、死亡的患者。
1.2 诊断方法 VAP诊断符合《医院感染诊断标准(试行)》《重症监护病房医院感染预防与控制规范》和《急症诊疗机构医院感染监测定义和特定感染类型的标准》,患者的标本包括血、痰、肺泡灌洗液。根据是否发生VAP分为VAP组和非VAP组。
1.3 统计学方法 应用SPSS 20.0统计软件对数据进行分析,定量资料采用均数±标准差描述,采用t检验进行比较分析,定性资料采用构成比(%)描述,采用χ2进行比较分析。采用logistic多因素回归分析Stanford A型主动脉夹层患者术后VAP的独立危险因素。P≤0.05为差异具有统计学意义。
2 结果
2.1 一般情况 2019年1—12月河南省胸科医院行Stanford A型主动脉夹层手术的患者共161例。161例Stanford A型主动脉夹层患者发生VAP 28例次,感染例次率17.39%;呼吸机使用日数734 d,VAP日感染率38.14‰。按照纳入标准共选取112例患者,分别为28例VAP组和84例非VAP组;其中男性81例,女性31例。
2.2 Stanford A型主动脉夹层手术患者发生VAP的单因素分析 112例Stanford A型主动脉夹层手术患者术后重症监护病房(ICU)住院日数为1 246 d,呼吸机使用总日数为551 d(13 224 h),平均每例患者呼吸机使用日数为4.92 d(118 h)。单因素分析结果显示,VAP组患者深低温停循环时间、术后呼吸机使用时间、奥美拉唑使用日数、肌酐水平均高于非VAP组,差异均有统计学意义(均P<0.05);VAP组患者术后重度低氧血症、术后肾功能衰竭比率均高于非VAP组,差异均有统计学意义(均P<0.05)。见表1。
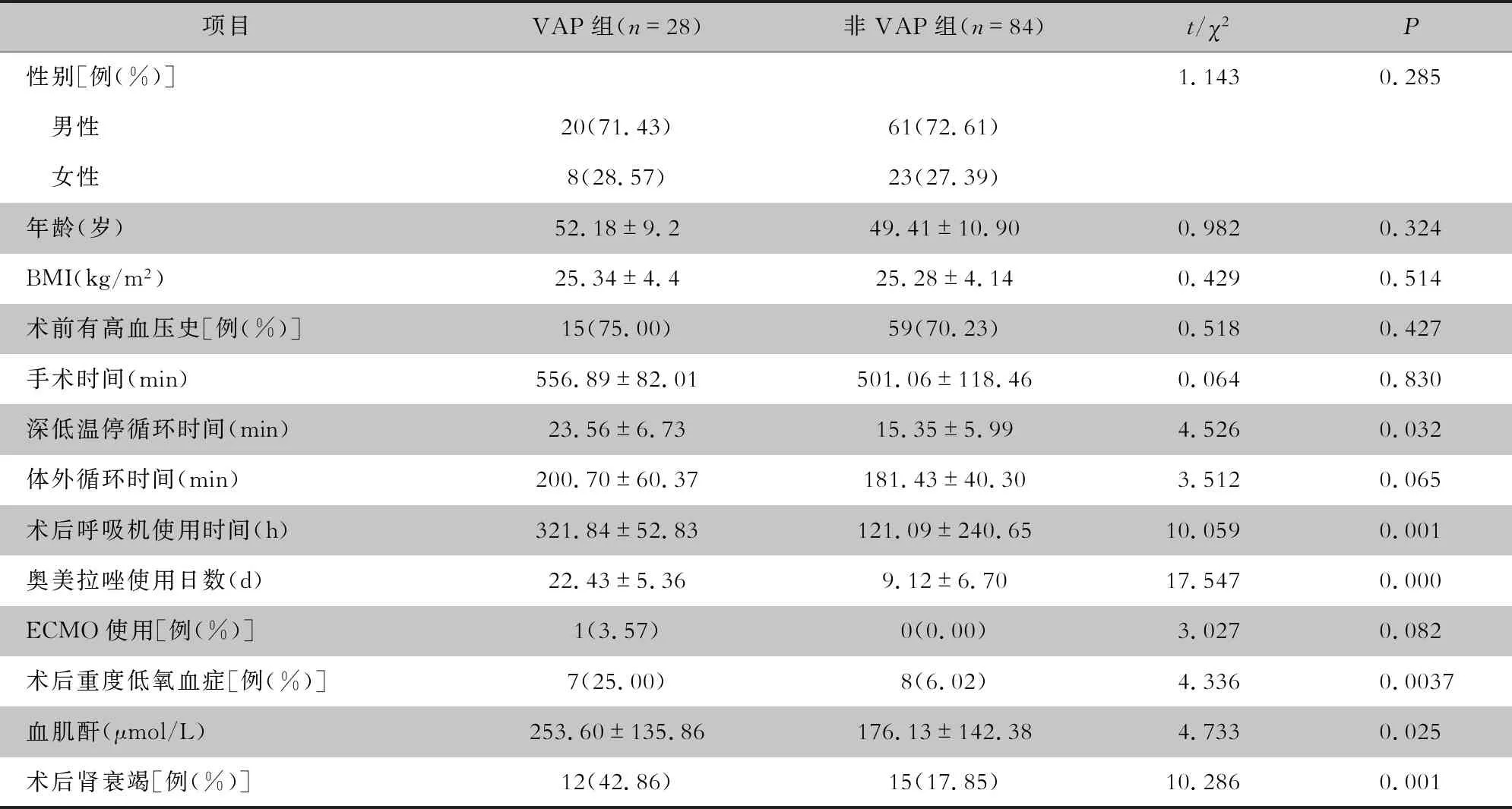
表1 Stanford A型主动脉夹层手术患者发生VAP的单因素分析
2.3 Stanford A型主动脉夹层手术患者发生VAP的多因素分析 Stanford A型主动脉夹层手术患者术后发生VAP的logistic多因素回归分析结果显示,术后呼吸机使用时间、术后重度低氧血症、血肌酐水平和使用连续性肾替代治疗(CRRT)为Stanford A型主动脉夹层患者术后发生VAP的独立危险因素,差异均有统计学意义(均P<0.05)。见表2。
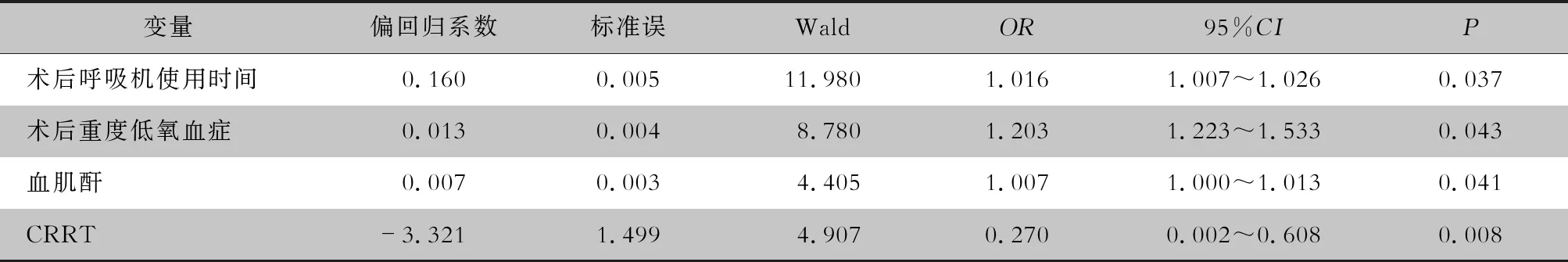
表2 Stanford A型主动脉夹层手术患者发生VAP的多因素分析
2.4 VAP组与非VAP组感染指标的ROC曲线分析 对28例术后发生VAP患者的感染相关指标进行ROC曲线分析,血中性粒细胞曲线下面积最低(0.60),诊断价值较低。血白细胞、降钙素原(PCT)和体温ROC曲线下面积>0.7,有一定的诊断价值。当体温为38.5℃时,诊断灵敏度为61.1%,特异度为73.2%。血PCT为4.83时诊断灵敏度为72.2%,特异度为82.1%。血白细胞计数为20.9×109/L时诊断灵敏度为83.3%,特异度为58.9%。见表3、图1。

表3 VAP感染相关指标曲线下面积比较
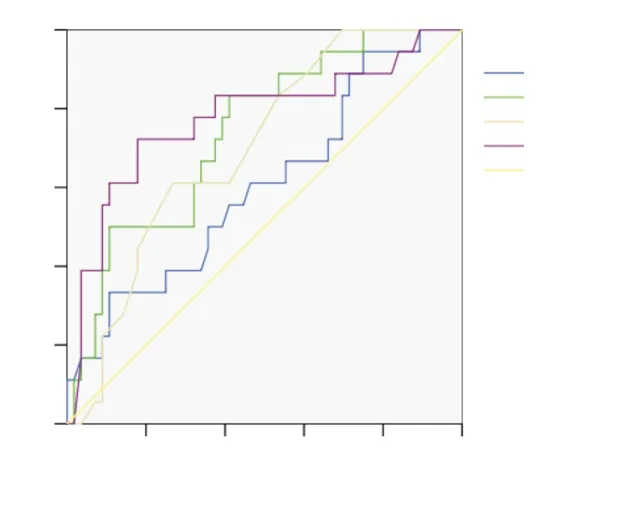
图1 VAP组与非VAP组感染相关指标ROC曲线图
2.5 VAP患者的病原体分布 28份阳性微生物标本中血标本10份、下呼吸道标本18份。共检出32株病原体,分别为肺炎克雷伯菌23株,铜绿假单胞菌6株,鲍曼不动杆菌1株,曲霉菌2株。肺炎克雷伯菌所占比率最高(71.88%),其中22株为耐碳青霉烯类肺炎克雷伯菌(CRKP);检出1株耐碳青霉烯类铜绿假单胞菌(CRPA);未检出耐碳青霉烯类鲍曼不动杆菌(CRAB)。
3 讨论
A型主动脉夹层是目前临床常见的一种极为凶险的主动脉疾病[3],术后VAP发病率达43.1%[4]。本研究Stanford A型主动脉夹层术后VAP发病率17.39%,略高于尚蔚等[5]对本疾病医院感染发病率的研究。在VAP危险因素的单因素分析中,不同BMI、手术时间、术前高血压史患者的VAP发病率比较,差异均无统计学意义(均P>0.05);不同术后呼吸机使用时间、深低温停循环时间、奥美拉唑使用时长、术后重度低氧血症、血肌酐水平、术后肾衰竭患者的VAP发病率比较,差异有统计学意义(均P<0.05)。而logistic多因素回归分析中术后呼吸机使用时间、重度低氧血症、血肌酐与CRRT应用为VAP发生的独立危险因素,与相关文献[6]研究结果一致。
VAP组患者呼吸机使用时间长于非VAP组患者呼吸机使用时间[7]。由于 Stanford A型主动脉夹层患者血管病变范围广、手术时间长、深低温停循环时间长,致系统炎症反应程度高,术后急性肺损伤、呼吸功能不全是常见的并发症[1],以上因素将进一步增加呼吸机的使用时间,使术后出现VAP的机会增加。
本研究中161例Stanford A型主动脉夹层患者术后15例(9.31%)发生重度低氧血症,重度低氧血症亦增加气管插管时间[8]、ICU停留时间及住院时间,增加了患者的院内病死率。有报道指出,主动脉夹层患者术后发生低氧血症的概率高达50%[9],对患者其他器官功能及手术效果都将造成不利影响,从而给患者预后带来严重影响[10]。医务人员可通过加强患者术前、术中和术后多种肺保护措施预防低氧血症的发生。
由于应激性溃疡防治药物对胃内酸碱度的影响,因此应激性溃疡防治药物可能对VAP发病的影响也一直是研究人员关注的课题。Herzig等[11]为研究酸抑制剂的使用与HAP的关系,开展了一项大型药物流行病学队列研究,纳入了63 878例患者,总体上看,酸抑制剂的使用可使HAP发病风险增加30%。因此VAP组患者较非VAP组患者奥美拉唑使用时间也显著延长,考虑到VAP的危害性,在应激性溃疡的防治过程中,医生应权衡应激性溃疡与VAP发生的风险,进行综合判断与选择。
研究[9]表明,术前内生肌酐清除率不足是术后重度低氧血症发生的独立危险因素,其机制可能与参与了A型夹层患者体内的全身炎症反应有关。同时急性肾衰竭是急性主动脉夹层术后主要且严重的并发症,孙氏手术的复杂性常导致体外循环时间>180 min,直接导致肾小管功能损伤和急性肾功能下降[12]。肾功能异常患者肾的代谢功能受损,导致血液中肌酐等含氮物质升高,而各种含氮物质参与了全身炎症反应,间接加重了患者肺损伤,导致术后重度低氧血症的出现。
VAP早期诊断及采取治疗措施有利于改善Stanford A型主幼脉夹层患者的预后。血中性粒细胞不建议作为早期诊断参考的指标,血白细胞、PCT和术后体温的升高ROC曲线下面积为0.7~0.8,对术后VAP的诊断有一定的价值。但 Stanford A型主动脉夹层患者手术时间长、体外循环时间长等因素对患者的影响较大,全身炎症反应较重,因此还要结合患者的影像学、全身症状等综合判断患者是否诊断为VAP。
在VAP的病原学分布中,以肺炎克雷伯菌所占比例最高(23株,71.88%),且该病原体中有22株为CRKP,患者发生耐碳青霉烯类阴性菌感染后,可供治疗使用的抗菌药物选择极少,病死率增高[13]。VAP感染病原体多为耐药菌[14],导致临床治疗效果往往不理想,对患者的生命质量造成严重威胁。
综上所述,呼吸机使用时间、重度低氧血症、肌酐与CRRT为Stanford A型主动脉夹层术后发生VAP的独立预测危险因素,对于有以上高危因素的患者,可以采取VAP集束化干预措施[15],降低VAP发生风险。本研究也存在一定的不足,VAP的集束化防控措施执行对VAP发生的影响未在本研究之内,下一步的研究中将对VAP的防控措施,及干预前后VAP的发生进一步研究探讨。
