修订版Lauren分型对胃癌患者临床病理学特征及预后的影响
2021-06-17史恩溢白光辉郭云娣
董 敏,史恩溢,顾 丽,白光辉,郭云娣
胃癌是常见的恶性肿瘤之一,其发病率位居我国消化道肿瘤的第2位,病死率占我国恶性肿瘤的第3位,仅低于肺癌和肝癌[1-3]。胃癌的诊断与治疗均依赖于病理组织学诊断与明确的分型,但从形态学分析,胃癌具有高度异质性[4-5],给病理学分型带来极大的困扰。胃癌按大体形态分型有Borrmann分型;按组织学分型有Lauren分型、日本胃癌分型和WHO分型[6];其他分型有如Ming、Goseki等提出的分型。目前,尚无一种分型能够成为胃癌诊治及判断预后的公认指标。1995年,Carneiro等[7]在Lauren分型的基础上,提出修订版Lauren分型,将胃癌分为4种类型:肠型、弥漫型、实性型、混合型,并且认为混合型胃癌的预后比其他3种亚型差。本文采用修订版Lauren分型对195例胃癌进行分型,比较分析各亚型的特点和预后,为更好地认识胃癌的病理学分型积累经验。
1 材料与方法
1.1 材料收集2008年1月~2015年12月苏州市立医院行根治性胃癌切除术及淋巴结清扫术的195例胃癌患者,患者术后均有完整的随访资料,剔除接受术前新辅助治疗、有远处转移和术后1个月内死亡的病例。其中男性134例,女性61例,年龄22~86岁,平均61.7岁。
1.2 方法标本均经10%中性福尔马林固定,常规脱水,石蜡包埋,切片,HE染色,镜下观察肿瘤的组织学形态。分析195例胃癌患者的临床病理学特征(包括患者年龄、性别、肿瘤大小、分化程度、淋巴结转移、脉管浸润)及修订版Lauren分型(肠型、弥漫型、实性型、混合型)。
2 结果
2.1 修订版Lauren分型胃癌各亚型的病理学特征在原Lauren分型的基础上将胃癌分为4型:(1)肠型:肿瘤有不同程度的腺管分化(图1);(2)弥漫型:肿瘤细胞单个、散在,弥漫性分布,不形成腺管,或仅形成流产型腺管(图2);(3)实性型:肿瘤不形成腺管,呈实性巢团状,生长方式以膨胀性生长为主(图3);(4)混合型:肿瘤具有两种或两种以上成分,且每种成分所占比例均≥5%(图4)。
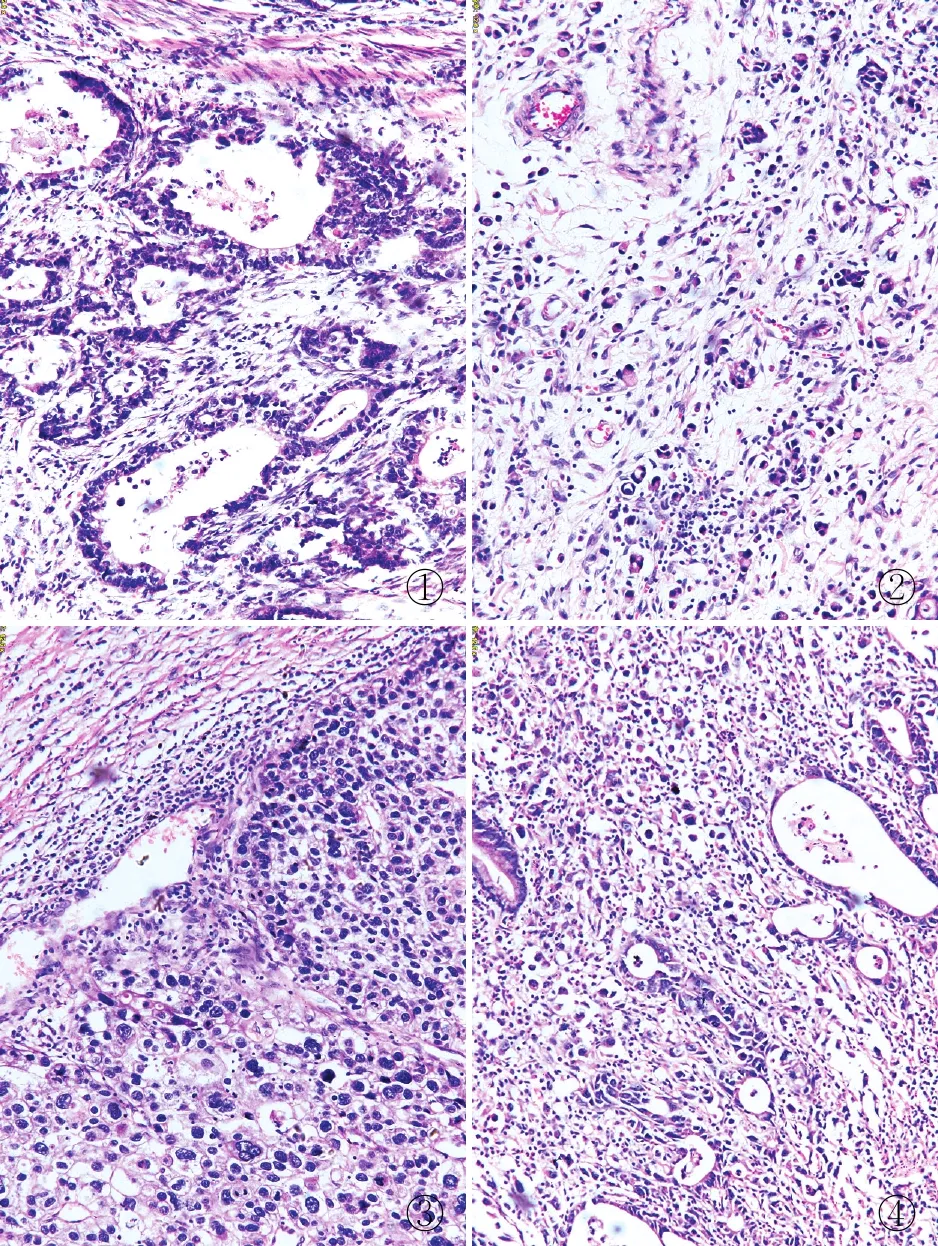
①②③④
2.2 修订版Lauren分型胃癌各亚型的临床病理学特征采用修订版Lauren分型后195例胃癌中肠型114例(58.5%),弥漫型54例(27.7%),实性型18例(9.2%),混合型9例(4.6%)。患者年龄22~86岁,平均(61.7±10.9)岁。男性患者134例,女性患者61例,男女比2.2 ∶1.0。弥漫型肿瘤平均直径(6.02±4.46)cm,肠型肿瘤平均直径(4.99±3.22)cm,混合型和实性型肿瘤平均直径分别为(4.83±3.47)cm和(4.79±1.43)cm。195例胃癌高分化肿瘤11例,中分化肿瘤76例,低分化肿瘤108例。肠型肿瘤中分化占比最高,为53.5%,其余三型低分化占比较高,其中弥漫型为83.3%,实性型为77.8%,混合型为66.7%。肠型肿瘤患者Ⅰ+Ⅱ期多于Ⅲ+Ⅳ期,其余三型Ⅲ+Ⅳ期多于Ⅰ+Ⅱ期,差异有统计学意义(P=0.045)。195例胃癌中混合型胃癌淋巴结转移率最高,达88.9%,其次为弥漫型胃癌(70.4%),肠型和实性型胃癌淋巴结转移率分别为55.3%和55.6%。混合型脉管浸润比例最高,达44.4%,其次为弥漫型(16.7%),肠型脉管浸润较少见,占7.9%,实性型未见脉管浸润(表1)。

表1 修订版Lauren分型胃癌各亚型的临床病理学特征
2.3 修订版Lauren分型胃癌各亚型患者的生存分析195例胃癌患者随访2~50个月,平均19个月,修订版Lauren分型与患者预后相关,肠型患者生存率最高,其次为实性型和混合型,弥漫型患者生存率最低,差异有统计学意义(P=0.039,图5)。
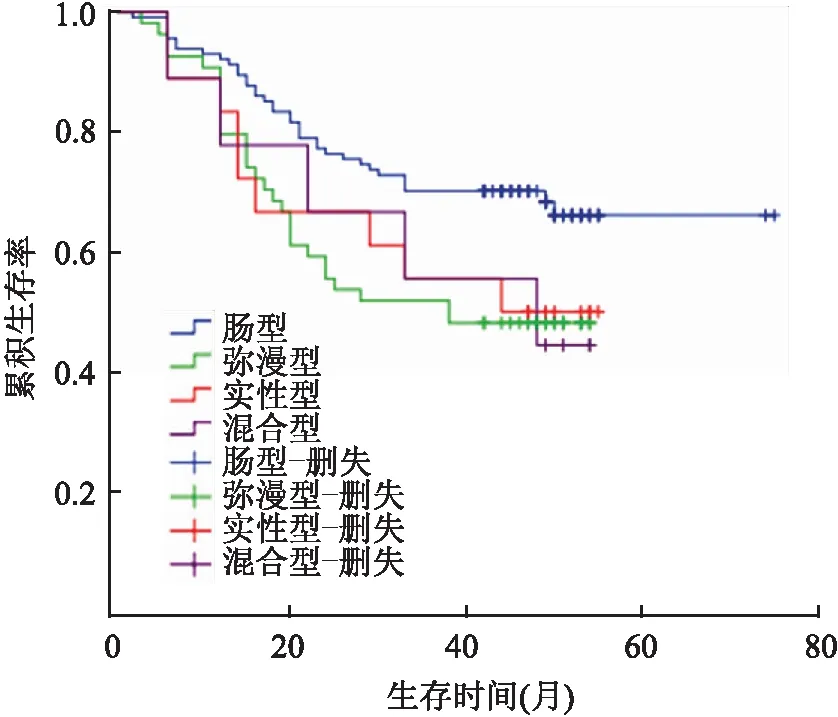
图5 修订版Lauren分型胃癌各亚型患者的生存曲线
2.4 单因素和多因素Cox回归分析单因素Cox回归分析显示,分化程度、淋巴结转移、脉管浸润、临床分期和修订版Lauren分型是影响患者术后生存时间的主要指标;多因素Cox回归分析显示,分化程度、淋巴结转移、脉管浸润、临床分期和修订版Lauren分型是影响患者术后生存时间的独立影响因素(表2)。
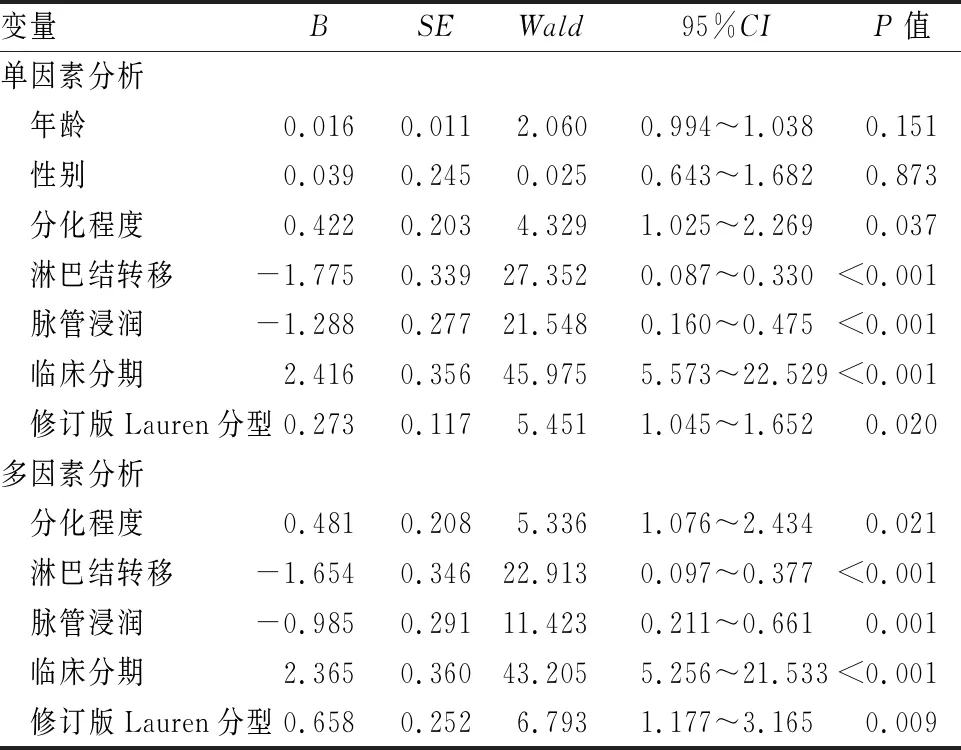
表2 单因素和多因素Cox回归分析术后生存时间的影响因素
3 讨论
目前胃癌的诊断和预后判断主要依据TNM分期和转移情况,淋巴结转移与否很大程度上决定了临床治疗及手术方式的选择[8]。本组肠型胃癌患者生存率最高,可能与其低分化比例低,脉管浸润比例少,临床分期以I、II期为主有关;弥漫型胃癌患者生存率最低,可能与其低分化比例高,淋巴结转移率高,临床分期以Ⅲ、Ⅳ期为主有关。
由于胃癌具有高度异质性,病理组织学分型的临床实用性十分有限。临床上广泛采用的WHO分型,将胃癌分为乳头状型(papillary)、管状型(tubular)、黏液型(mucinous)和其他亚型,同时考虑到肿瘤的分化程度,将胃癌分为高、中、低分化[6]。这一分类较为细致,应用广泛,但无法指示其预后。1965年Pekka Lauren提出的Lauren分型提出将胃癌分为肠型、弥漫型、混合型和不确定/未分类型,被认为是最具预后价值的组织学分型,但并未明确给出混合型胃癌各成分的比例。1995年,Carneiro等[7]提出的修订版Lauren分型中,将肠型和弥漫型以外的胃癌进一步分为实性型和混合型,并且将混合型各成分比例定义为≥5%[8],修订版Lauren分型对胃癌的组织学分型在Lauren分型的基础上有了质的飞跃。本组混合型胃癌淋巴结转移和脉管浸润的比例均高于其他亚型,与该研究结果相符。但在Carneiro等[7]的研究中,混合型胃癌患者的生存率显著低于其他几型,而本组弥漫型胃癌患者生存率最低,可能与入组的195例胃癌中弥漫型的低分化比例(83.3%)最高有关。
在修订版Lauren分型中,实性型胃癌发病率最低,分期最高,但患者预后最好。李媛等[9]通过研究发现,实性型胃癌的预后优于其他三型。本实验生存分析显示,实性型胃癌虽无脉管浸润,生存率仅次于肠型胃癌,肠型胃癌患者的生存率明显高于其他三型,这可能与本组中肠型胃癌的低分化比例较低,且临床分期以Ⅰ、Ⅱ期为主有关。同时由于临床上修订版Lauren分型应用较少,且病理诊断几乎完全依赖于病理医师的主观判断,可能存在一定的主观性。
本组修订版Lauren分型胃癌的不同亚型各有其临床病理特点。肠型胃癌患者男性多于女性,低分化比例最低,淋巴结转移和脉管浸润比例均较低,临床分期以Ⅰ、Ⅱ期为主,4型胃癌中预后最好。实性型胃癌患者以男性多见,低分化比例较高,未见脉管浸润。混合型胃癌患者年龄最大,男性多见,淋巴结转移和脉管浸润比例最高。弥漫型胃癌患者肿瘤体积最大,男性多于女性,低分化比例最高,淋巴结转移比例较高,临床分期以Ⅲ、Ⅳ期为主,在4型胃癌中预后最差。
总之,胃癌作为一种高度异质性的消化道恶性肿瘤,其病理分型仍不具备足够的临床实用性[10],WHO分型和修订版Lauren分型各有特点,WHO分型主要在形态学诊断上具有指导意义,修订版Lauren分型可作为胃癌的独立预后因素,具有临床指导意义,但具体的诊断及预后还需要结合病例的临床病理特征。
