不同腹腔镜术式在超低位直肠癌患者中的应用对比研究
2021-06-16杨志浩
杨志浩
(新泰市人民医院,山东泰安 271200)
直肠癌属于临床常见的消化系统肿瘤,其中超低位直肠癌是指肿瘤与肛缘距离不超过5 cm,严重影响了患者健康与生命安全。目前,外科手术是治疗超低位直肠癌的首选方案,近年来随着微创技术的不断发展与完善,腹腔镜技术也在该病的治疗中发挥出了重要的应用优势[1]。腹腔镜经腹直肠癌切除术(Dixon)与腹腔镜经括约肌间切除术 (ISR)均为超低位直肠癌的主要微创治疗手段。部分研究发现腹腔镜Dixon术的保肛率不够理想,而腹腔镜ISR术通过将直肠壁中增厚的内括约肌切除,可以保留外括约肌,获取到充足的远切缘,为保肛创造有利的条件[2]。为了进一步完善超低位直肠癌患者的治疗方案,本研究选取2019年1月至12月新泰市人民医院收治的102例患者作为研究对象,分别应用了腹腔镜ISR与Dixon术,并对两种治疗方式的应用效果与安全性进行观察,结果如下。
1 资料与方法
1.1 一般资料 选取2019年1月至12月新泰市人民医院收治的102例超低位直肠癌患者为研究对象。102例患者以随机数字表法分为对照组与研究组,每组51例。对照组男性30例,女性21例;年龄32~75岁,平均年龄 (50.6±4.8)岁;肿瘤分期为Ⅰ期19例,Ⅱ期21例,Ⅲ期11例;分化程度为高分化21例,中分化18例,低分化12例。研究组男性29例,女性22例;年龄33~75岁,平均年龄 (50.5±4.5)岁;肿瘤分期为Ⅰ期19例,Ⅱ期20例,Ⅲ期12例;分化程度为高分化20例,中分化18例,低分化13例。上述基础资料构成比较中,两组差异无统计学意义 (P>0.05),具有可比性。研究方案取得了新泰市人民医院医学伦理委员会的批准,本次研究已向患者进行充分的告知,患者及家属均知情并同意。纳入标准:①符合《中国结直肠癌诊疗规范(2020年版)》[3]中的诊断标准,且经病理检查确诊;②肿瘤与肛缘距离不超过5 cm;③肿瘤直径不超过5 cm。排除标准:①合并克罗恩病、溃疡性结肠炎、严重混合痔者;②其他恶性肿瘤者;③肿瘤远处转移或见广泛器官粘连者;④肛门括约肌损伤与肛门畸形者;⑤严重心脑血管疾病或脏器功能障碍者。
1.2 方法 两组均遵循直肠系膜全切除 (TME)原则进行手术,其中对照组应用腹腔镜Dixon术,研究组应用腹腔镜ISR术,具体方法如下。研究组:患者取头低脚高体位,在气管插管下予以全麻,以五孔法置入腹腔镜,建立人工气腹。腹腔镜下观察肿瘤的形态、大小、部位,经骶骨岬平面将融合筋膜(Toldt’s)间隙,以及结扎肠系膜下动脉根部分离,游离乙状结肠系膜,对系膜下动脉淋巴结进行清扫,沿前筋膜浅层将直肠与其系膜进行游离,直至提肛肌水平,操作时注意避免损伤盆腔自主神经。在直肠壁与提肛肌分离,且进入内外括肌间隙后,向肛侧给予持续锐性分离,直到齿状线水平。之后患者改为折刀位,在腹腔镜下探查内外括约肌间层,标记切离线,垂直切入括约肌间,将括内约肌离断,游离前壁与侧壁,并给予全周切除。持续游离腹腔侧,夹闭肛门侧黏膜与内括约肌断端,将肿瘤经括约肌间沟拖出,观察吻合口张力情况,之后给予消化道重建与肛门结肠吻合。最后在患者右下腹麦氏点开放造口,拖出末端回肠,行预防性回肠造口。对照组:采用直线切割闭合器在肿瘤下2 cm部位将肠管离断,近端则在肿瘤上10 cm部位离断,左下腹开放小切口 (3~4 cm),取出标本后给予直肠结肠吻合,最后行预防性回肠造口 (操作方法与研究组相同)。
1.3 观察指标 ①比较两组手术时间、术中失血量、淋巴结清扫情况、住院时间。②比较两组术后并发症情况,指标包括:吻合口漏、吻合口出血、肺部感染等。③术后随访1年,比较两组的生存率。④采用大便失禁严重度评分 (Wexner)评价两组随访期内存活的患者出院时与术后1年时的肛门功能,该评分包括稀便、干便、气体、生活方式改变、需要衬垫5项,评分越高说明肛门功能越差。
1.4 统计学分析 通过SPSS 20.0软件进行数据处理,计量资料以 (±s)表示,行t检验,计数资料以[例 (%)]表示,行χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术时间、术中失血量、淋巴结清扫情况、住院时间比较 两组患者手术时间、术中失血量、淋巴结清扫情况、住院时间比较,差异无统计学意义(P>0.05),见表1。
2.2 两组患者术后并发症情况比较 研究组术后发生吻合口漏、吻合口出血、肺部感染各1例,对照组术后发生吻合口漏2例、吻合口出血2例、肺部感染1例。术后并发症发生率比较中,研究组的5.88%与对照组的9.80%比较,差异无统计学意义 (χ2=0.543,P=0.461)。
2.3 两组患者术后1年的生存率比较 术后1年生存率比较中,研究组的96.08% (49/51)与对照组的92.16% (47/51)比较,差异无统计学意义 (χ2=0.708,P=0.400)。
2.4 两组存活患者出院时与术后1年时的肛门功能比较 出院时,两组存活患者Wexner评分比较,差异无统计学意义 (P>0.05);术后1年,研究组存活患者Wexner评分较对照组更低,差异有统计学意义 (P<0.01),见表2。
表1 两组患者手术时间、术中失血量、淋巴结清扫情况、住院时间比较 (±s)
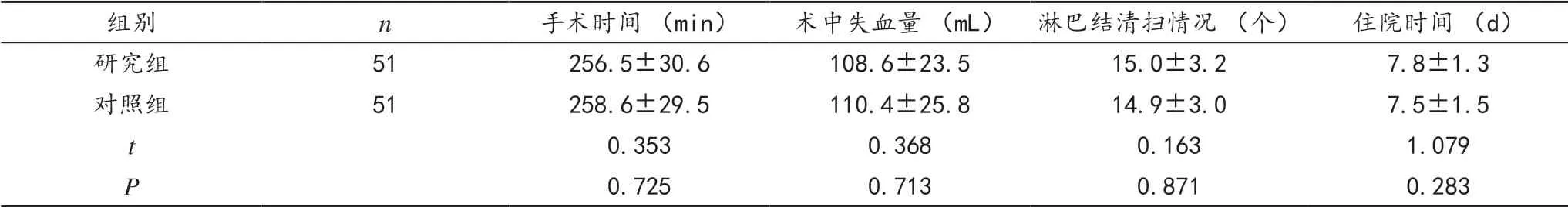
表1 两组患者手术时间、术中失血量、淋巴结清扫情况、住院时间比较 (±s)
组别 n 手术时间 (min) 术中失血量 (mL) 淋巴结清扫情况 (个) 住院时间 (d)研究组 51 256.5±30.6 108.6±23.5 15.0±3.2 7.8±1.3对照组 51 258.6±29.5 110.4±25.8 14.9±3.0 7.5±1.5 t 0.353 0.368 0.163 1.079 P 0.725 0.713 0.871 0.283
表2 两组存活患者出院时与术后1年时的肛门功能比较(±s,分)
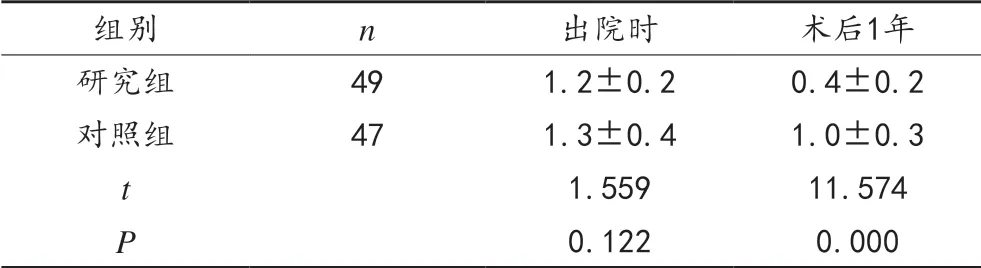
表2 两组存活患者出院时与术后1年时的肛门功能比较(±s,分)
组别 n 出院时 术后1年研究组 49 1.2±0.2 0.4±0.2对照组 47 1.3±0.4 1.0±0.3 t 1.559 11.574 P 0.122 0.000
3 讨论
近年来,随着现代医学的完善,以及患者对于生活质量需求的提高,保留肛门功能,改善预后与延长生存期成为了超低位直肠癌研究的新方向[4]。腹腔镜Dixon术与腹腔镜ISR术均是治疗超低位直肠癌的可靠手段,然而一些研究发现腹腔镜Dixon术对于患者肛门功能的影响较大,不利于术后康复[5]。肛门排便功能主要通过肛门括约肌、提肛肌与联合纵肌等结构实现,此类肌群具有固定肛管的作用,继而控制排便运动[6]。腹腔镜ISR术能够为手术提供清晰的视野,且可让术者在直视状态下识别远端切缘距离,有效弥补了肿瘤下缘感知不足的问题,进一步保障切缘切除的准确性[7]。本研究结果显示,分别实施腹腔镜Dixon术和ISR术的两组手术时间、术中失血量、淋巴结清扫情况、住院时间、术后并发症与术后1年生存率比较无明显差异 (P>0.05),但术后1年时研究组Wexner评分较对照组更低,差异有统计学意义 (P<0.01)。可见,两种手术方式的治疗效果与安全性相当,但腹腔镜ISR术对于肛门功能的影响更轻微。需要注意的是,腹腔镜ISR术中操作时,应严格遵循后壁-侧壁-前壁的直肠侧壁剥离顺序,以便保证解剖层次,为术中游离提供有利条件。
综上,腹腔镜Dixon术与腹腔镜ISR术对于超低位直肠癌的治疗效果与安全性相当,但腹腔镜ISR术利于肛门功能恢复,更适于临床应用。
