妥布霉素地塞米松滴眼液联合局部给氧治疗白内障超声乳化术后重度角膜水肿疗效分析
2021-06-10天津北大医疗海洋石油医院天津市300451
王 璐 天津北大医疗海洋石油医院,天津市 300451
白内障是一种致盲率较高的眼部疾病,发病机制较复杂,老化、遗传、辐射、营养障碍、外伤及免疫系统缺陷等均会影响该疾病的发生发展,临床表现为视力进行性减退,可伴有眩光感、单眼复视等,严重影响患者日常生活[1]。超声乳化术是显微手术的重大成果,已成为全球公认治疗白内障的最佳方式,术后复明较快,但手术操作极易损伤到角膜内皮细胞,进而引发一系列并发症,其中较为常见的就是角膜水肿,严重影响术后视力恢复[2-3]。本文旨在探讨妥布霉素地塞米松滴眼液联合局部给氧治疗白内障超声乳化术后重度角膜水肿的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取我院2019年9月—2020年9月收治的92例白内障超声乳化术后重度角膜水肿患者。入选标准:符合白内障诊断标准;行超声乳化术治疗;术后角膜水肿分级为3~4级;晶状体核硬度Emery分级为Ⅲ~Ⅳ级;术前3个月无眼部用药史;单眼患病;术前检查视力<0.5;沟通能力正常;对研究知情同意。排除标准:眼先天性异常;合并严重眼底病;青光眼晚期或绝对期;晶体脱位或半脱位;肺结核活动期;既往有内眼手术史;术前角膜内皮细胞<1 000个/mm2;重要脏器功能障碍;对试验药物过敏;眼部给氧不耐受。将92例患者根据随机数字表法分为对照组与研究组,各46例。对照组男28例,女18例;年龄59~78岁,平均年龄(69.5±4.5)岁;病程1~7年,平均病程(3.5±1.2)年;角膜水肿程度:3级30例,4级16例;晶状体核核分级:Ⅲ级27例,Ⅳ级19例。研究组男29例,女17例;年龄57~79岁,平均年龄(68.5±4.6)岁;病程11个月~7年,平均病程(3.4±1.3)年;角膜水肿程度:3级31例,4级15例;晶状体核核分级:Ⅲ级28例,Ⅳ级18例。两组的临床资料对比差异无统计学意义(P>0.05),可对比。
1.2 治疗方法 两组患者均由同一术者进行超声乳化术治疗,手术操作顺利,术后无严重并发症。对照组给予妥布霉素地塞米松滴眼液(S.A.Alcon Couvreur N.V,批准文号:H20150119)滴眼,于术后24h使用,1~2滴/次,6次/d,持续滴眼3d后,改为3次/d,7d为1个疗程。治疗组则给予妥布霉素地塞米松滴眼液滴眼联合局部给氧治疗,根据患者脸型选择适宜面罩,将其固定在患者眼部前方,选择60℃蒸馏水为湿化液,吸氧前将氧流量控制在6L/min,吹氧时让患者自然睁眼或眨眼,30min/次,2次/d,7d为1个疗程。两组均治疗1个疗程后评价疗效。
1.3 观察指标 观察两组的平均角膜水肿消退时间、不同时段的最佳矫正视力(BCVA)、临床疗效及不良反应。
1.4 疗效判定标准 显效:眼部充血、畏光、视力模糊、有异物感等症状完全好转,裂隙显微镜检查角膜恢复透明,角膜后无沉着,眼压检测正常,BCVA上升>4行;有效:上述症状显著好转,裂隙显微镜检查角膜较前透明,角膜后沉着物(+),眼压检测正常,BCVA上升2~4行;无效:上述症状未好转甚至加重,裂隙显微镜检查角膜混浊,角膜后沉着物(++),眼压升高,BCVA上升<2行[4]。
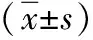
2 结果
2.1 两组平均角膜水肿消退时间比较 治疗组的平均角膜水肿消退时间为(11.7±2.4)d,相对短于对照组的(13.2±2.2)d,差异有统计学意义(t=5.783,P=0.016<0.05)。
2.2 两组不同时段BCVA值比较 术前两组的BCVA值比较差异无统计学意义,术后7d及术后30d治疗组的BCVA值均相对高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组不同时段BCVA值比较
2.3 两组临床疗效比较 治疗组的总有效率为93.5%,相对高于对照组的78.3%,差异有统计学意义(χ2=4.389,P=0.036<0.05)。见表2。

表2 两组临床疗效比较[n(%)]
2.4 两组患者的不良反应比较 两组患者治疗期间均无严重不良反应,对照组出现3例轻微的眼部发痒、红肿,治疗组出现1例轻微的结膜充血,对照组的不良反应发生率为6.5%(3/46)与治疗组的2.2%(1/46)比较,差异无统计学意义(χ2=0.261,P=0.609>0.05)。
3 讨论
白内障超声乳化术后角膜水肿的发生机制较复杂,除了与医师操作熟练程度有关外,还与晶体核硬度、手术时间、角膜内皮细胞总数及术后炎症反应等密切相关,其早期发生率高达87%,若没有得到有效治疗,将可能导致角膜失代偿甚至视力的永久丧失,严重损害患者健康[5]。妥布霉素地塞米松滴眼液是一种常见的眼部用药,属于复合制剂,其主要成分为妥布霉素与地塞米松,其中妥布霉素具有抗敏感微生物的活性,能够有效减轻炎症反应,地塞米松是一种作用很强的皮质激素,能够抑制各种因素引起的炎症反应,降低血管通透性,确保血—房水屏障保持稳定,缓解角膜水肿症状,但长期使用极易导致非敏感微生物过度生长,进而诱发二重感染[6]。氧气是角膜呼吸的主要物质,能够避免糖原耗竭,保证角膜物质代谢的正常进行[4]。有研究表明[3],对白内障术后重度角膜水肿患者在常规滴眼液治疗同时配合局部给氧治疗,能够有效保证角膜物质代谢的正常进行,缩短其术后角膜水肿消退时间,提升BCVA值,增加角膜内此细胞计数,提高临床治疗效果。这与本次研究相符,本文中采用妥布霉素地塞米松滴眼液联合局部给氧治疗后,治疗组的平均角膜消退时间短于对照组,术后7d及术后30d治疗组的BCVA值均相对高于对照组,治疗组的总有效率高于对照组(P<0.05)。
这主要因为眼部局部给氧不但能够有效提高局部氧浓度,增加泪液与角膜中的含氧量,使角膜可获得足够的氧气进行代谢反应,弥补了氧气不足对角膜恢复造成的影响,同时还能够促进表层血管扩张,加快组织细胞的“钠泵”转运,缩短角膜水肿消退时间,增加腺嘌呤核苷三磷酸(ATP)生成,提高其角膜代偿能力,促进角膜愈合[3],将其与妥布霉素地塞米松滴眼液联合使用,能够构建一个良好的外部环境,在减轻眼部炎症反应的同时,提高其角膜代偿能力,促进上皮和内皮细胞的生长,提高临床治疗效果。此外,理想的局部给氧除了要求氧气浓度与流量适当外,还要求温度与湿度适宜。本文中采用60℃蒸馏水为湿化液,有效提高了局部给氧时的舒适度,缓解眼结膜干燥等不适反应,且两组的不良反应发生率差异不明显,可见联合局部给氧治疗,并不会加重不良反应发生。
综上所述,对白内障超声乳化术后重度角膜水肿患者给予妥布霉素地塞米松滴眼液联合局部给氧治疗,有助于加快角膜水肿消退,促进术后视力恢复,增强对角膜的保护效果,且安全性较高,值得临床推广并应用。
