苏州地区59例新型冠状病毒肺炎出院前后CT征象分析*
2021-06-10刘荣荣周碧霞姚文妍袁功玲
任 荣 李 敏 刘荣荣 程 晰 刘 静 任 砚 周碧霞 姚文妍 袁功玲
苏州大学附属传染病医院 苏州市第五人民医院放射科,江苏省苏州市 215000
自2019年12月以来,湖北省武汉市发现新型冠状病毒感染肺炎病例,随后在我国其他地区及境外多个国家也相继发现了此类病例[1]。该病作为急性呼吸道传染病已纳入《中华人民共和国传染病防治法》规定的乙类传染病,按甲类传染病管理[1]。2020年2月11日,世界卫生组织将其命名为2019新型冠状病毒肺炎(COVID-19)。截至2020年12月13日24时,据中国卫生健康委员会最新统计资料显示,我国COVID-19确诊的患者人数已达87 215例,死亡4 634例,已治愈出院人数82 138例[2]。核酸检测是主要确诊依据[1],但因核酸检测试剂盒供应量有限且检测时间较长,血液或者分泌物的特异性强而敏感性差,导致假阴性较高[3]。CT影像学检查作为肺炎诊断的常规成像工具,具有便捷、图像清晰和敏感性高等优势,对于临床筛查、及时治疗、疗效及预后判断非常重要。本研究旨在通过分析患者出院后肺部CT影像变化,为该病的后续随访及疫情监控提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2020年1—2月在苏州市第五人民医院诊治并出院的59例COVID-19患者的影像资料。男36例(61.02%),女23例(38.98%),年龄20~77岁,平均年龄(45.9±13.6)岁。单侧肺叶5例(8.47%),双侧54例(91.53%)。其中合并高血压3例(5.08%),合并糖尿病2例(3.39%),合并慢性支气管炎2例(3.39%),合并支气管哮喘1例(1.69%),有肺切除手术史1例(1.69%),孕产妇1例(1.69%)。
1.2 入选标准 纳入标准:选择59例患者连续两次新型冠状病毒核酸检测阴性,采样时间间隔≥24h,体温恢复正常>3d,呼吸道症状明显好转,影像表现明显吸收但仍有病灶者。排除标准:呼吸道标本实时荧光RT-PCR检测新型冠状病毒核酸阳性(咽拭子2019-nCoV核酸阳性)或不能确定者,出院时核酸检测阴性但肺部无病灶。
1.3 检查方法 患者在美国GE Bright Speed Elite 16排螺旋CT上完成扫描,行深吸气后屏气扫描,无法配合者行平静呼吸扫描,范围从肺底至肺尖,扫描参数为管电压120kV,自动毫安技术,螺距0.938∶1,扫描时间0.6s/r,层厚5mm,层间距5mm,扫描视野(SFOV)Large,重建视野(DFOV) 40cm×40cm,矩阵512×512,Chest重建方式,肺窗(窗宽1 400 HU,窗位-600HU)及纵隔窗(窗宽350HU,窗位40HU)。
1.4 图像分析 由2名高年资主治医师及1名副主任医师共同阅片,观察指标包括病灶分布范围、密度及形态改变。比较出院前最后一次CT及出院后15~30d复查时肺内病灶分布范围、密度及形态变化,评估病情转归进程。
1.5 统计学方法 采用SPSS25.0软件进行数据统计分析,计数资料以描述性分析或百分率(%)表示,病变分布与CT征象表现的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 病变部位及分布情况 出院后复查结果显示发生于左肺上叶尖后段、左肺舌段、右肺上叶尖段、两肺下叶背段及下叶基底段的病灶较出院前明显吸收,差异均有统计学意义(P<0.05);而发生于两肺上叶前段、右肺上叶后段及右肺中叶的病灶吸收相对较缓,差异无统计学意义(P>0.05),详见表1。
2.2 病灶形态及密度改变情况 出院后复查,肺内表现为实变、斑片状、纤维条索状、淡片状、磨玻璃+实变影、磨玻璃+条索影、磨玻璃+网格影、胸膜增厚、小叶间隔增厚、胸膜下线及铺路石征的征象明显少于出院前,差异均有统计学意义(P<0.05);而表现为结节、磨玻璃结节、纯磨玻璃影及纵隔淋巴结肿大的征象吸收不明显(其中结节无变化),差异无统计学意义(P>0.05),详见表1。
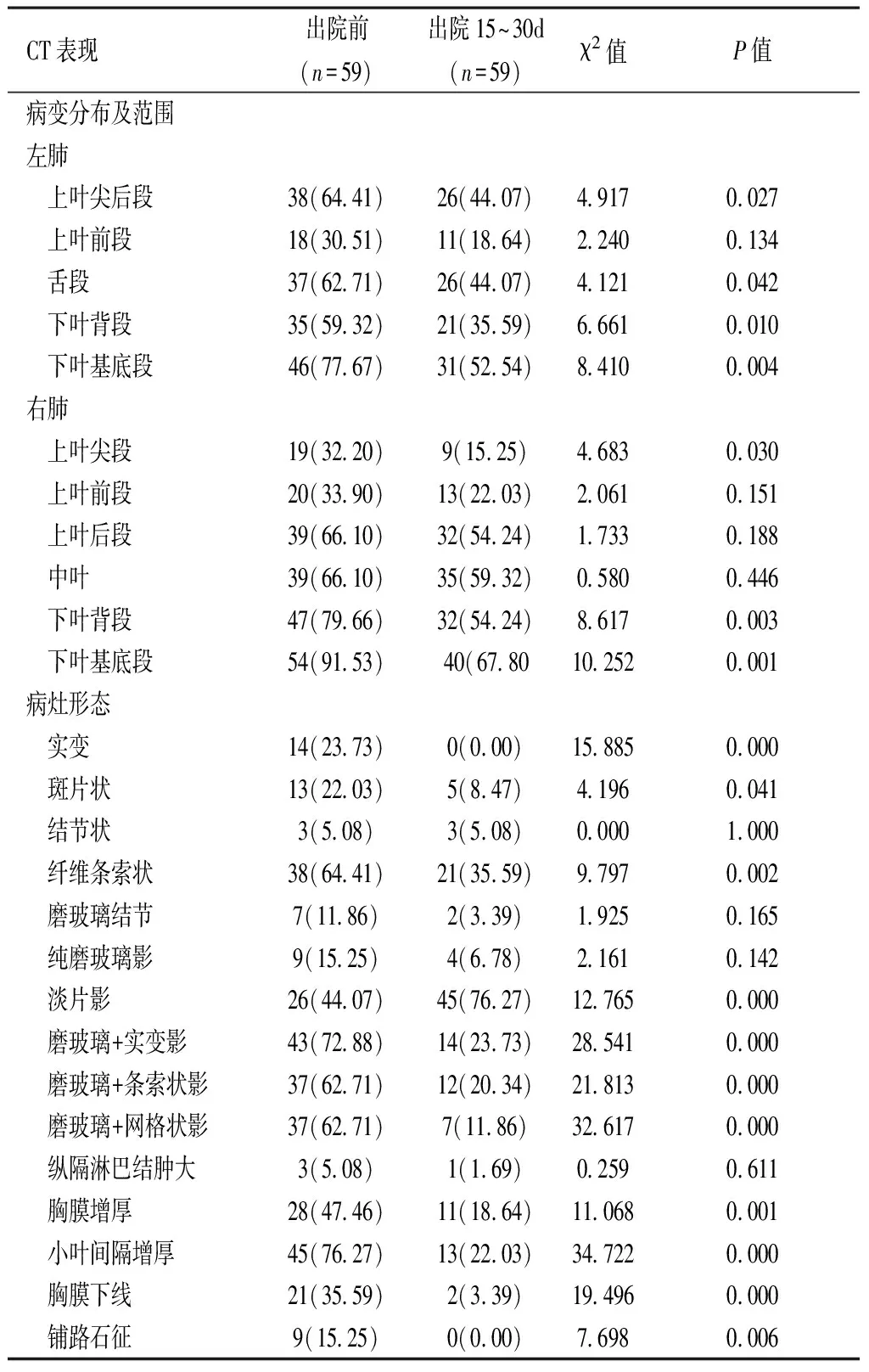
表1 患者出院前后复查CT征象分类对比[n(%)]
2.3 出院前后CT征象比较 出院后复查胸部CT影像显示:12例(20.34%)患者肺内病灶已完全吸收,47例(79.66%)患者病灶吸收变淡。其中1例65男性患者,无基础疾病,出院前CT示右肺上叶见淡片、混合磨玻璃影,伴小叶间隔增厚,可见少许“铺路石征”;出院27d复查,右肺上叶病灶基本吸收(图1)。另1例59岁男性患者,有右肺手术史,出院前CT示两肺见多发淡片、斑片、条索及混合磨玻璃影伴小叶间隔增厚,右肺下叶病灶内可见少许“铺路石征”,右侧胸膜见增厚;出院30d复查,肺内病灶分布变化不大,密度稍变淡;出院后半年复查,两肺病灶明显减少,可见少许纤维条索状影(图2)。
3 讨论
新型冠状病毒肺炎是一种呼吸道传染病,其病原体属于β属冠状病毒,该病毒序列与严重急性呼吸综合征病毒(SARS-CoV)和中东呼吸综合征冠状病毒(MERS-CoV)非常类似[4],其肺部影像表现与 SARS 亦非常相似[5-6]。但是SARS可造成更严重的间质纤维化,患者出院后肺内仍有小叶间质及小叶间隔增厚的表现,如胸膜下线、远端细支气管牵拉性扩张及蜂窝状改变等,部分患者在恢复期肺内间质纤维化仍可导致空气潴留而形成“马赛克”样表现[7]。本组研究病例中COVID-19仅少部分患者在出院时肺内病灶基本吸收,大部分患者出院时肺内病灶虽然较入院时明显吸收,但仍有病灶存在。CT检查不但可以用于临床筛查及评估疾病的严重程度,也在患者病情的后续随访中发挥着较大的作用。因此本文对59例COVID-19患者出院前后的CT影像学特征进行回顾分析,随访评估其预后情况。

图1 患者男性(65岁)出院前(左)与出院27d(右)复查CT图像

图2 患者男性(59岁)CT图像
3.1 病灶分布特点 COVID-19患者的肺内病灶分布有一定的规律及特征性。本文59例患者在出院前复查CT显示,双侧多肺叶受累较多,占54例(91.53%),单侧肺叶仅5例(8.47%),尤其以双肺下叶外带区为主,与龚晓明等[8]的报道一致。另据相关文献[3]报道,病灶多分布于两肺下叶,以肺的外带或胸膜下多发,少部分病灶沿支气管血管束分布。而本组病例中发生于左肺上叶尖后段、左肺舌段、右肺上叶尖段、两肺下叶背段和基底段的病灶都有明显吸收,尤其是两肺下叶背段和基底段的病灶吸收最为显著,其余肺段的病灶分布较出院前差异不大,由此可以体现两肺下叶及肺外带或胸膜下为病灶好发部位,也是肺部病灶吸收较为显著的部位。
3.2 CT表现特征及预后随访 本研究所有病例中,出院前复查CT显示的病灶多数表现为实变、斑片、条索、淡片影及混合磨玻璃影,尤其是磨玻璃+实变影、磨玻璃+条索影、磨玻璃+网格影等表现居多。出院后复查时上述征象均有明显吸收、变淡,考虑由于本组病例均处于病灶吸收转归期,磨玻璃影及实变影系炎性细胞浸润所致间质及肺泡内水肿、渗出已明显消散,所以吸收相对较明显,而肺内纤维化改变考虑是由于肺泡壁上皮细胞损伤处于修复过程中,部分渗出物机化,又因本组患者的复查时间相对较短,所以能否完全吸收尚需后续进一步复查随访。另本组病例中有21例(35.59%)出院时可见胸膜下线,9例(15.25%)可显示“铺路石征”,此征象为小叶内间隔增厚表现,可能为肺间质内以淋巴细胞为主的炎性浸润,出院后复查病例中铺路石征及胸膜下线已基本吸收,此征象与前期研究结果基本一致[9-10]。
本文所统计的纵隔淋巴结肿大在出院前后CT检查显示较少,且无明显差异,与文献研究结果相符[11-12]。在本组病例中胸膜增厚发生明显较多,占28例(47.46%),但出院后复查所示胸膜增厚明显吸收减少。考虑是由于新型冠状病毒主要是侵犯细支气管和肺实质,周围间质往胸膜下引流,病毒较易发生于毛细血管丰富的外周引发炎症反应,从而炎性渗出侵犯到胸膜导致胸膜增厚[13]。潘月影等[14]研究报道多数COVID-19患者预后较好,部分老年患者常因免疫力低下或合并有慢性基础疾病而预后较差。本文对2例老年患者病灶进行比较,1例患者无基础疾病,在出院27d复查,肺内病灶基本吸收;另1例患者有右肺手术史,出院30d复查,肺内病灶分布变化不大,密度稍变淡。出院半年复查肺内仍有少许纤维病灶,考虑该患者有肺部手术史,以致肺内遗留手术疤痕及肺组织纤维化改变。又因患者体质偏差,从而影响病灶吸收进程。由此可见,有无基础疾病对病灶的吸收快慢有着一定的影响。
肺部病毒性炎症在损伤修复的后期易产生纤维化。在本院收治病例中部分患者出院时病灶已基本吸收,未纳入本组讨论病例中,有12例患者出院时有病灶而在后期复查时病灶已完全吸收。而肺内磨玻璃合并条索、磨玻璃合并实变、磨玻璃合并网格及小叶间隔增厚等征象后期复查较出院时明显吸收、变淡,肺内纤维化改变相对也减少。有文献[15]报道大部分COVID-19患者在通过临床治疗后肺内病灶会吸收痊愈,也有部分患者吸收好转后肺内可留有纤维化,但轻型或病程较短的患者,好转后肺内常无纤维化改变。因此对本文COVID-19患者的肺内纤维条索灶是否为疾病的逆转还是终末肺纤维化的早期表现,或是由于随访时间相对较短,尚不能明确病灶是否可完全吸收,而根据病原学与影像学都相类似的SARS和MERS推测,病灶吸收后或许会残留有纤维灶[7,16],所以还需要进一步随访、深入研究。
另本文有少数病例肺部可见单纯的实性结节、磨玻璃结节及条索灶,病程期间多次复查均未见变化,考虑为病毒感染之前即存在的病变,与COVID-19病情无相关,后期继续随访观察。
综上所述,COVID-19 患者的胸部病变转归期影像表现有其自身特征性,常于两肺下叶及肺外带或胸膜下吸收较快,且与有无基础疾病相关。其预后不同于其他病毒性肺炎,多数可完全吸收,但需要一定时间演变。胸部CT影像学检查不仅是COVID-19筛查和诊断的首要选择,同时也为评估肺炎治疗效果、后期随访及疫情防控提供重要依据。
