基于胃肠道耐受的进食护理方案应用于腰椎间盘突出症术后患者的效果
2021-06-02张燕瑱王亚真
张燕瑱,王亚真
(厦门市第三医院 骨科,福建 厦门,361100)
腰椎间盘突出症(LDH)为骨科常见疾病,当出现椎管狭窄及椎体不稳时,常选择全身麻醉下行腰椎融合术治疗。随着医学技术的发展、快速康复理念的普及,术后早期进食也纳入医护人员的护理研究范畴。但由于患者术前已禁饮、禁食数小时,术后6 h其口渴、饥饿程度较为严重,此时直接进食容易引起恶心、呕吐,影响术后恢复[1]。基于胃肠道耐受的进食护理方案是通过一系列评估,在确保患者耐受的情况下,待其回病房后即给予进饮、进食[2]。该护理干预应用于LDH术后患者可能会尽快缓解其口渴、饥饿程度,并降低恶心、呕吐发生风险,缩短首次进饮、进食时间。本研究对LDH术后患者采用基于胃肠道耐受的进食护理方案,取得了满意效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
本研究征得厦门市第三医院医学伦理委员会批准,回顾性分析2018年1月至2020年10月厦门市第三医院收治的108例腰椎间盘突出症术后患者的临床资料。纳入标准:① 日常饮食以普通食物为主;② 美国麻醉医师协会(ASA)分级[3]为Ⅰ~Ⅲ级;③ 意识良好,可配合护理干预工作;④ 首次行全身麻醉下腰椎融合术。排除标准:① 术前存在严重消化系统疾病;② 手术区域涉及腹腔;③ 合并其他脏器功能障碍;④ 患有糖尿病史。根据不同的护理方法将所有患者分为对照组和观察组,每组54例。2组间ASA分级、年龄、术前禁食/禁饮时长等比较,均未见统计学差异(P均>0.05),见表1。
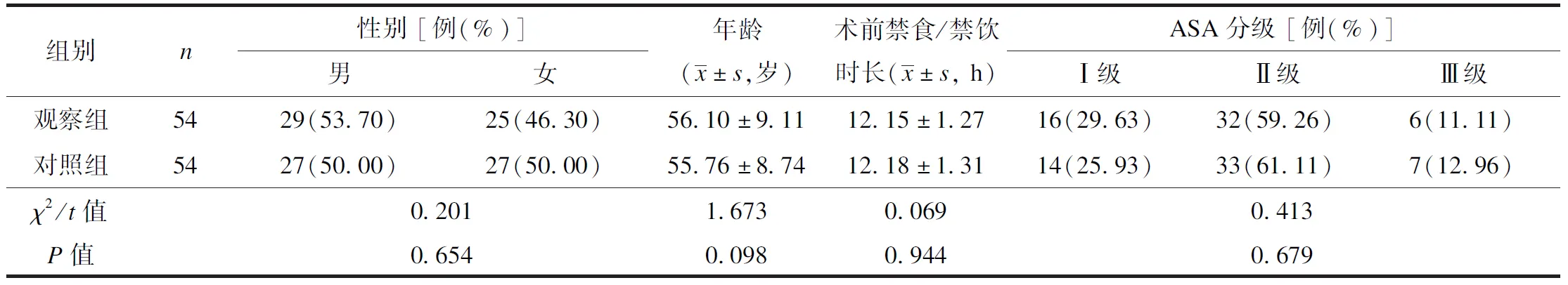
表1 2组临床情况比较
1.2 方法
1.2.1 常规饮食护理 对照组患者给予常规术后饮食护理,时间为返回病房时起24 h内。术后6 h,在患者生命体征稳定状态下,可将其床头抬高15°~20°,根据情况给予饮水,观察30 min后,若机体未出现异常情况,可继续进食米汤;若未发生呛咳、误吸、恶心等情况,则可进食稀饭,后续可逐渐恢复正常饮食。
1.2.2 基于胃肠道耐受的进食护理方案 观察组患者给予基于胃肠道耐受的进食护理方案,时间为返回病房时起24 h内。
1.2.2.1 术后评估 由责任护士进行统一评估并做好相关记录。① 苏醒评估:采用Steward苏醒评分[4]进行苏醒评估,包括清醒、呼吸道通畅和肢体活动三部分,每个部分再细化为3个等级,计0~2分,总分为6分;当评估后总分≥4分表示苏醒,即可进行吞咽评估。② 吞咽评估:患者取仰卧位,给予30 mL温开水,嘱其尽量一次性咽下,观察有无呛咳,记录饮水次数及时间。采用洼田饮水试验(WST)[5]进行吞咽评估,Ⅰ级为1次将水喝完,未伴有呛咳;Ⅱ级为超过2次将水喝完,无声音嘶哑与呛咳;Ⅲ级为1次将水喝完,但伴有声音嘶哑与呛咳;Ⅳ级为超过2次将水喝完,并伴有声音嘶哑与呛咳;Ⅴ级为在吞咽时伴有咳嗽,并难以将水饮尽。WST Ⅰ~Ⅱ级判断为不存在现行误吸,视为阴性;WST Ⅲ~Ⅴ级出现呛咳,故将其判断为可能存在误吸,视为阳性。WST为Ⅰ级属于不存在吞咽障碍,评为阴性;WST为Ⅱ~Ⅴ级,属于存在吞咽障碍,评为阳性。上述2项均为阴性者,进行后续评估。③ 胃肠道症状评估:患者进食后主动与其沟通,询问并记录有无恶心、呕吐等情况发生。④ 主观意愿评估:通过主动与患者交流,询问并记录其饮食需求。通过一系列综合评估,合格标准为Steward评分不低于4分,WST评定为阴性,不伴有恶心、呕吐、腹胀,且自愿进饮、进食。
1.2.2.2 护理干预 患者返回病房,待其生命体征稳定及评估合格后,可进行基于胃肠道耐受的进食护理干预。将床头抬高15°~20°,饮用温开水10 mL,观察30 min,若未出现异常情况,则可将饮水量调整为50 mL全部饮用。待1 h后,可进食10 mL米汤,观察1 h,若患者未感到任何不适,则可将米汤量调整为50 mL继续进食。待1 h后,若患者感觉良好,可将饮食调整为半流质食物,进食10 mL米粥,观察1 h,若患者未出现异常,则可调整米粥量至50 mL继续进食;继续等待1 h,若患者仍感觉良好,则可调整米粥量至100 mL继续进食。再继续等待1 h,若患者情况一切正常,可恢复至正常食量的一半。进食期间若发现患者呛咳、恶心、呕吐或腹胀等程度加重,应立即停止进食并告知医师,同时协助其进行对症处理。若患者后续仍有进食的意愿,经评估后可进食者,即依据进食方案重新开始。
1.3 观察指标
1.3.1 恶心、呕吐程度 于患者返回病房后24 h内采用恶心和呕吐评级(世界卫生组织制定的标准)[6]评估其恶心、呕吐情况。0级为无恶心、呕吐;1级为只有恶心的症状出现,记为轻度;2级为一过性的恶心、呕吐,记为轻度;3级为出现呕吐并需进行治疗,记为中度;4级为难以控制的恶心、呕吐,记为重度。
1.3.2 腹胀程度 于患者返回病房后24 h内采用等级划分法[7]对其腹胀程度进行评估。轻度为患者自诉有腹胀,腹内有气体滚动,但能忍受,并且无明显腹部体征;中度为自诉腹胀,出现腹部膨隆,腹围增大;重度为自诉腹胀,无法忍受,伴呕吐及呼吸困难,腹部明显膨隆。
1.3.3 口渴、饥饿程度 于患者返回病房后24 h内采用等级评分法[8]评估其口渴、饥饿程度。0分为无口渴、饥饿出现;1分为稍有口渴、饥饿,记为轻度;2分为可感受到明显口渴、饥饿,但能忍受,记为中度;3分为不能忍受,或者出现低血糖及脱水症状,记为重度。
1.3.4 首次进食、进饮时间 记录2组首次饮水时间、首次进食流质食物时间及首次进食半流质食物时间。
1.4 统计学方法

2 结果
2.1 2组恶心、呕吐程度比较
术后24 h内,观察组的恶心、呕吐程度与对照组相比无统计学意义(P>0.05),见表2。

表2 2组恶心、呕吐程度比较[例(%)]
2.2 2组腹胀程度比较
术后24 h内,观察组与对照组的腹胀程度相比无统计学差异(P>0.05),见表3。

表3 2组腹胀程度比较[例(%)]
2.3 2组口渴、饥饿程度比较
术后24 h内,观察组的口渴、饥饿程度低于对照组(P<0.05),见表4。
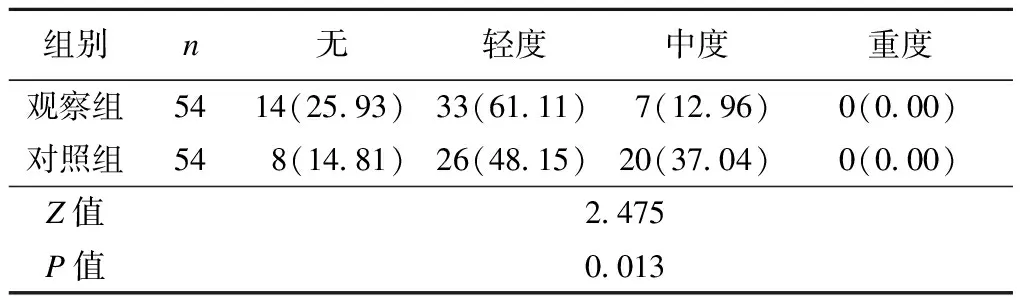
表4 2组口渴、饥饿程度比较[例(%)]
2.4 2组首次进食、进饮时间比较
观察组的首次饮水、进食流质食物和进食半流质食物时间均早于对照组(P均<0.05),见表5。

表5 2组首次进食、进饮时间比较
3 讨论
随着人们学习、工作压力等增加,LDH发病率逐年上升,临床针对该病多采取全身麻醉下行手术治疗,而术后进行合理的饮食干预可影响患者术后康复。传统的围手术期饮食护理为防止误吸发生,常于术后6 h给予患者流质饮食,但术前长期禁食,可导致其饥饿程度加重,并且未根据其胃肠道耐受情况给予个性化饮食,易出现恶心、呕吐等症状[9]。基于胃肠道耐受的进食护理方案是通过对患者术后苏醒、吞咽功能及胃肠道症状进行评估后,给予其饮水、饮食等阶梯性进食方案,其用于LDH术后患者可能会改善其口渴、饥饿程度,缩短首次进饮、进食时间[10]。
本研究结果显示,术后24 h内,2组的恶心、呕吐及腹胀程度对比均无统计学差异(P均>0.05),说明LDH术后患者应用基于胃肠道耐受的进食护理方案不会增加其恶心、呕吐和腹胀的发生风险,此结果在傅淑君等[11]的研究中也得到了证实。分析其原因,在基于胃肠道耐受的进食护理方案中,首先对回到病房的患者进行苏醒、吞咽及胃肠道症状等一系列综合评估,确定可耐受饮食的情况下,给予其进饮、进食,能有效防止恶心、呕吐的发生;其次,根据患者胃肠道耐受情况,给予其易接受且易消化的米汤和米粥,可有效减少对胃肠道的刺激;最后,在进食过程中,遵循循序渐进的原则,可防止短时间内过快、过多的进食,避免腹胀发生。本研究结果还显示,术后24 h内,观察组的口渴、饥饿程度低于对照组,首次饮水、进食流质食物及进食半流质食物时间均早于对照组(P均<0.05),与刘艳等[12]的研究结果相似。这说明对LDH术后患者实施基于胃肠道耐受的进食护理方案可缓解其口渴、饥饿程度,缩短首次进饮、进食时间。分析其原因,基于胃肠道耐受的进食护理方案通过对患者苏醒、吞咽、胃肠道症状及主观意愿进行评估,确定其可进饮、进食后,开始给予基于胃肠道耐受的进食护理方案,即先饮用适量温开水,观察无异常后,再循序渐进地从流质饮食过渡至半流质饮食,可有效缓解患者口渴、饥饿程度,并为其提供基本的营养需求。此外,由于在患者返回病房后,即开始方案的实施,进而可明显缩短其首次进饮、进食时间。
综上所述,基于胃肠道耐受的进食护理应用于LDH术后患者,在不加重恶心、呕吐程度的基础上可缓解其口渴、饥饿感,并缩短其首次进饮、进食时间。
