孕期被动吸烟对妊娠糖尿病患者影响的研究
2021-05-28刘莹苑记清
刘莹 苑记清
(天津医科大学总医院,天津300052)
妊娠糖尿病(gestational diabetes mellitus,GDM)指妊娠时首次发生或确诊的任何程度的糖耐量减低[1]。GDM全球发病率为2.4%~22.3%[2]。不仅增加产妇2型糖尿病、心血管疾病的风险,而且后代子女患肥胖、代谢综合征、糖尿病的风险也增加[3]。应积极寻找针对性措施进行预防干预。吸烟是胰岛素抵抗的风险因素,长期吸烟者脂代谢紊乱,腹型肥胖增多,更易患代谢综合征[4]。我国孕妇主动吸烟率非常低,但其被动吸烟率为38.9%~75.1%[5]。被动吸烟定义为不吸烟者每周至少1天或有15 min以上暴露于吸烟者呼出的烟雾中[6]。孕妇被动吸烟可增加胎儿宫内发育迟缓、流产、死胎、畸形等的发生率,同时增加孕妇患宫颈癌、肺癌、缺血性心脏疾病等的风险[7]。故对孕期被动吸烟对GDM患者的影响进行观察,为后期GDM患者的预防干预提供参考依据。
1 资料与方法
1.1 一般资料 选取从孕期到分娩持续参加干预的177 例GDM患者为观察对象。根据孕期是否被动吸烟分为被动吸烟组和不被动吸烟组。被动吸烟组80例,不被动吸烟组97例。两组患者年龄、初潮年龄、是否为高龄产妇、民族等经统计学处理,差异无统计学意义(P>0.05)。见表1。
1.2 纳入和排除标准 纳入标准:①孕13~28周,符合2010年版国际妊娠与糖尿病研究组织(International Association of Diabetes and Pregnancy Study Groups,IADPSG)诊断标准[8]:孕妇进行75 g葡萄糖耐量试验,界值为空腹血糖5.1 mmol/L、服糖后1h血糖10.0 mmol/L、服糖后2 h血糖8.5 mmol/L,达到或超过任何一项血糖值即可确诊;②单胎妊娠;③依从性好,信息无缺失。排除标准:①存在认知功能障碍或精神障碍;②合并糖尿病急性并发症;③先兆流产、胎盘早剥等妊娠并发症。
1.3 干预方法 两组患者均接受“妊娠糖尿病一日门诊”干预,团队成员包括:内分泌代谢科专家2名、产科专家1名、营养师1名、糖尿病专科护士3名,分为联合门诊和一日体验两部分。
1.3.1 联合门诊GDM患者参加内分泌代谢科专家、产科专家、营养师、糖尿病专科护士组成的联合门诊,建立健康管理档案,收集基本资料、生活方式等信息,并告知患者下载统一的手机APP,每日上传饮食食谱图片、餐食克重及血糖值。根据患者上传的饮食食谱、血糖值为患者定制个体化治疗干预方案。
1.3.2 一日体验 建立微信群,告知患者一日体验活动相关事宜,主要包括疾病相关知识、饮食方案、运动方案等内容。
1.3.2.1 疾病相关知识 每两周采用集体授课方式组织1次健康教育讲座,讲解GDM发生原因、危害、筛查诊断方法等内容;专科护士采用示教的方法教会患者自我监测血糖相关知识,指导患者使用APP上传血糖值,给予患者个体化指导,及时调整干预治疗方案。
1.3.2.2 饮食方案 每两周采用集体授课方式组织1次饮食知识讲座,进行示范餐活动,讲解饮食原则、烹饪方法、营养交换份等内容。告知患者避免发生饥饿性酮症、监测体重的方法等。针对患者上传的饮食食谱图片、餐食克重给出建议,告知目前饮食中存在的不适宜的烹饪方法、食物种类、克重等,根据三餐热量分配为患者制定个体化饮食方案。
1.3.2.3 运动方案 采用一对多授课的方法讲解适宜的运动类型、时间、衡量运动量适中的方法、不宜运动的人群等内容。为患者制定具有针对性的运动方案,结合患者的运动耐受程度,指导其循序渐进的从低等运动强度逐渐过渡到中等运动强度。通过进行适量、适度的体育锻炼,降低妊娠期基础的胰岛素抵抗[9]。若出现腹痛、头晕、肌无力等症状,立即停止运动,及时就诊。
1.3.2.4 其他 一日门诊还提供产后母乳喂养、疾病监测等相关内容,告知产后坚持随访,及时检查胰岛功能。对于饮食、运动不能将血糖控制在理想范围内的患者,遵医嘱进行胰岛素治疗,教会患者居家使用胰岛素注射的方法,有任何疑惑的地方可在微信群中咨询交流。
1.3.2.5 产后随访 分娩的GDM患者通过微信或电话随访,记录患者分娩结局及新生儿情况。
1.4 观察指标
1.4.1 干预前后血糖值 采用同一台血糖仪采集指血血糖(FPG、2hPG),使用EDTA二钾采血管采集静脉血2 mL,使用高效液相色谱法检测HbAlc,具体检测步骤严格按照仪器使用说明书执行。分析两组患者干预前后空腹血糖(FPG)、餐后2小时血糖(2hPG)、糖化血红蛋白(HbAlc)。
1.4.2 GDM患者分娩结局、新生儿情况 分娩结局包括分娩孕周、分娩方式、羊水过多(妊娠期间羊水量超过2000 mL)、羊水过少(妊娠期间羊水量小于300 mL)、产后出血(胎儿娩出后24小时内阴道分娩者出血量超过500 mL,剖宫产者超过1000 mL)[10]、先兆子痫(先兆子痫是一种影响包括大脑在内的多个器官的妊娠特异性综合征[11])、妊娠高血压[妊娠期首次出现BP≥140/90 mmHg(1 mmHg=0.133 kPa),并于产后12周内恢复正常;尿蛋白阴性[10]的发生率,新生儿情况包括新生儿性别、体质量、身长、巨大儿(新生儿出生体质量≥4000 g[10])、低血糖(<2.2 mmol/L)、畸形、低血钙(血清总钙<1.8 mmol/L或游离钙<0.9 mmol/L)、窒息(胎儿因缺氧发生宫内窘迫或娩出过程中引起的呼吸、循环障碍,以致生后1分钟内无自主呼吸或未能建立规律性呼吸而导致低氧血症或混合型酸中毒)[12]、5分钟-Apger得分。
1.5 统计学方法 采用SPSS 19.0统计软件进行数据的录入和分析,计量资料以均数±标准差(±s)表示,采用t检验进行统计分析;计数资料以频数表示,采用χ2检验及确切计算概率法进行统计分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 两组患者年龄、初潮年龄、是否为高龄产妇、民族等差异无统计学意义(P>0.05),具有可比性。见表1。
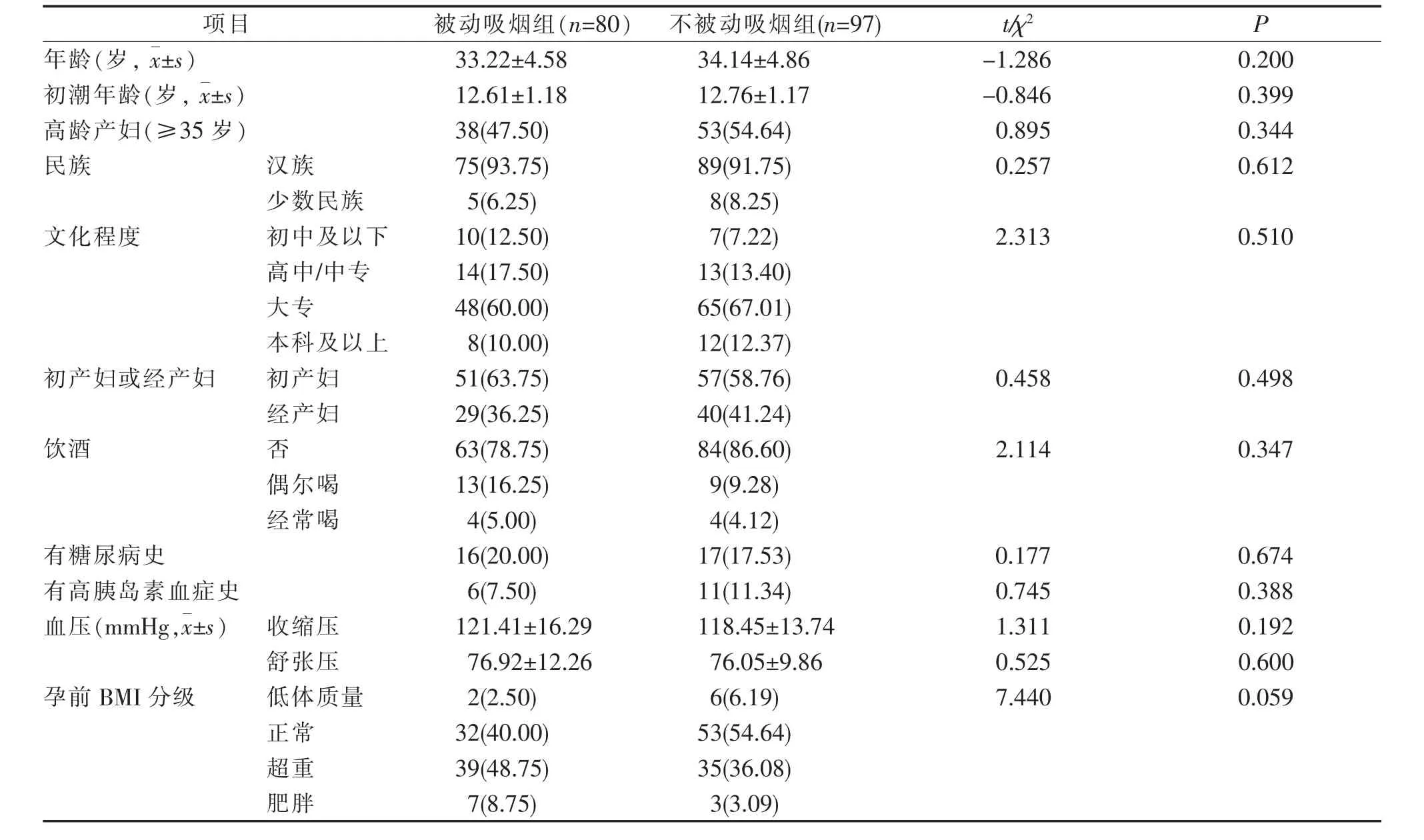
表1 两组GDM患者一般资料[n(%)]
2.2 干预前后两组患者FPG、2hPG、HbAlc对比 干预 前FPG、2hPG、HbAlc差 异 无 统 计 学 意 义 (P>0.05)。干预2个月后两组患者FPG、2hPG、HbAlc差异有统计学意义(P<0.05)。见表2。
表2 干预前后两组患者血糖、糖化血红蛋白(±s)

表2 干预前后两组患者血糖、糖化血红蛋白(±s)
组别 n HbAlc(%)干预前 干预后 干预前 干预后 干预前 干预后被动吸烟组 80 5.89±1.01 6.14±1.07 7.03±1.43 7.18±1.31 5.81±0.69 5.82±0.68不被动吸烟组 97 5.90±1.11 5.63±0.87 6.88±1.21 5.99±1.01 5.77±0.71 5.27±0.71 t-0.063 3.429 0.744 6.656 0.379 5.249 P 0.949 0.001 0.457 <0.001 0.705 0.001 FPG(mmol/L) 2hPG(mmol/L)
2.3 两组患者分娩结局、新生儿情况对比 两组患者分娩孕周、羊水过多等差异无统计学意义(P>0.05)。分娩方式、妊娠高血压发病率差异有统计学意义(P<0.05)。见表3。新生儿性别、身长等差异无统计学意义(P>0.05),新生儿体质量、巨大儿发生率差异有统计学意义(P<0.05)。见表4。
3 讨论
3.1 GDM患者孕期被动吸烟率高,应降低烟雾环境暴露风险 本次分析结果显示GDM患者孕期被动吸烟率高达45.2%。林玲等[13]研究显示孕妇在家中、公共场所、工作地点的被动吸烟率分别为45.8%、45.0%、37.3%。GDM患者孕期被动吸烟率较高,烟雾环境暴露不利于疾病病情控制,易导致不利于母婴结局的产生。应对孕妇及其吸烟配偶开展健康教育,相关医护人员应充分利用吸烟丈夫对妻儿健康维护的戒烟动机,提供科学有效的戒烟指导;同时国家及相关部门应完善公共场所戒烟管理制度,通过设置单独的吸烟室等措施减少公共场所、工作单位烟雾环境暴露风险,减少GDM患者暴露于烟雾环境中。
3.2 被动吸烟影响“妊娠糖尿病一日门诊”对GDM患者干预效果 “妊娠糖尿病一日门诊”纳入多名相关专业的医学人员,团队成员间通过知识与技能的互补,使患者在有限的时间内获得更专业、更全面的知识教育,进而更有效地控制血糖。本研究结果显示,干预2个月后,不被动吸烟组GDM患者的血糖控制优于被动吸烟组患者。提示“妊娠糖尿病一日门诊”对被动吸烟的GDM患者干预效果差。Aulinas等[14]研究结果表明孕期主动吸烟的GDM患者OGTT-1h血糖、HbA1c、OGTT-3h血糖比不吸烟的女性高。但未对被动吸烟患者对比分析,总体来说,暴露于烟雾环境中的GDM患者血糖水平、HbA1c控制不佳,与本研究结果存在部分一致性。香烟烟雾的主要有害成分包括尼古丁、烟焦油、一氧化碳等有明确的致癌、致畸作用的物质,被动吸烟的患者暴露于烟雾环境中吸入的有害物质加倍,吸烟累积量越高发生糖尿病危险越高[15],被动吸烟使GDM患者孕期暴露于烟雾环境中,环境中的有害物质可能降低胰岛β细胞功能,使得血糖波动明显、控制难度增大。未来相关医护人员、健康保健人员应重视孕期被动吸烟与GDM患者疾病预防、治疗、管理等研究,完善干预措施,减少烟雾环境对GDM患者的影响,提高患者治疗依从性,降低并发症的发生。
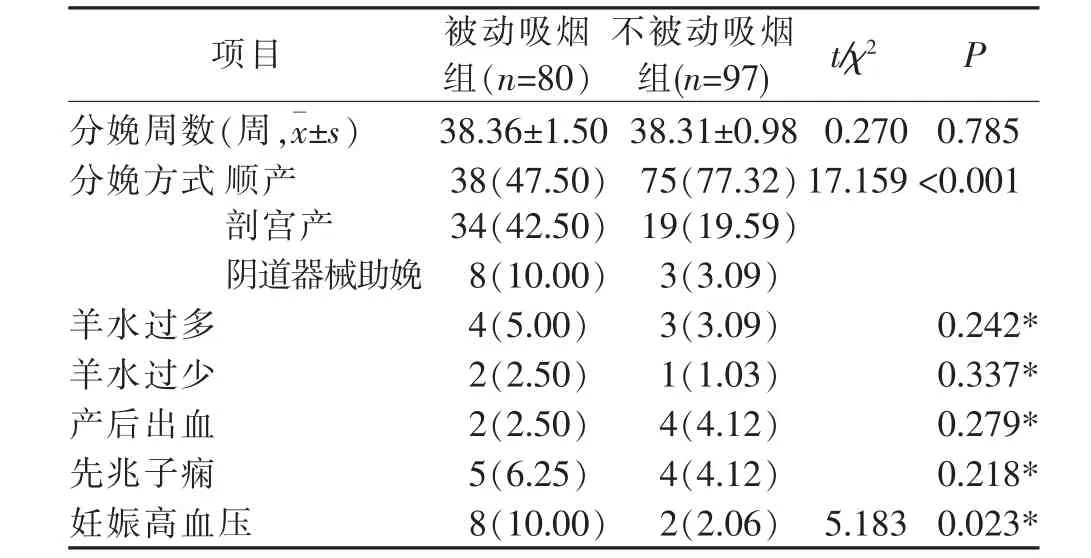
表3 两组患者分娩结局对比[n(%)]
3.3 被动吸烟对GDM患者分娩方式、妊娠高血压发生率、新生儿体质量和巨大儿发生率产生影响 母亲暴露于烟雾环境对新生儿的成长有消极影响,血管收缩、营养缺乏、直接毒性效应是烟草导致体质量减少的主要机制,可导致婴儿体质量平均减少150~200 g[16];GDM患者的高胰岛素血症导致胎儿高血糖,反过来引起胰岛素刺激其他生长因子导致胎儿生长、脂肪沉积糖原[16]。吸烟和GDM对胎儿生长有相反的影响,两者对新生儿的综合作用结果尚不明确,未来需要更多的学者进一步的研究两者的发病机制。当新生儿的出生体重≥4000 g时就被定义为巨大儿[9],有学者报道巨大儿会增加新生儿围生期病死率,同时导致孕妇剖宫产风险增加、产后出血等[17],温曲英等[18]研究结果表明巨大儿与分娩方式相关,本研究样本量较小,应慎重的看待本研究结果,未来可通过大样本、队列研究进一步研究分析。吸烟引起脂质代谢紊乱、血脂水平异常,导致机体抗氧化能力下降、血液黏度增加,进而造成血管内皮细胞损伤,血小板粘附聚集,内膜增厚,弹性减退,从而引起血压升高[19]。应加强对吸烟与妊娠高血压的研究,并分析作用机制,为进一步减少并发症的发生、改善患者生活质量提供参考依据。
综上所述,孕期被动吸烟是影响妊娠糖尿病患者血糖控制的危险因素之一,烟雾环境暴露不利于疾病病情控制,易导致不利的母婴结局。“妊娠糖尿病一日门诊”对被动吸烟的GDM患者干预效果差,但本次研究未纳入主动吸烟的患者、未对孕前是否被动吸烟、烟雾环境暴露程度等问题进行分析,另外样本量相对较小,在一定程度上可能存在偏差,建议扩大样本进行前瞻性、队列等研究进一步探讨吸烟对GDM患者母婴结局的近、远期影响。
