单人操作法与双人操作法在结肠镜检查中的应用效果对比
2021-05-27张志会许之美张淑英潘永峰
张志会,许之美,张淑英,潘永峰
(山东省菏泽市郓城县人民医院消化内科,山东 菏泽 274700)
结肠直肠癌(结直肠癌)是一类发病率较高的消化系统恶性肿瘤。有报道称,结直肠癌的发病率和致死率在消化系统恶性肿瘤中居于首位,其发病率在所有恶性肿瘤中居第三位,其致死率在所有恶性肿瘤中居第二位[1]。近年来,随着我国居民生活习惯和饮食结构的改变,结直肠癌的发病率逐年升高。在我国,有85% 以上的结直肠癌患者在得到确诊时其病情已发展至晚期,其5 年的生存率不足40%[2]。结肠直肠腺瘤(结直肠腺瘤)被认为是结直肠癌的主要癌前病变。因此,对结直肠腺瘤进行早期诊断和治疗是降低结直肠癌发病率的重要途径[3]。进行结肠镜检查是临床上诊断结直肠疾病(包括结直肠腺瘤、结直肠癌、结直肠神经内分泌肿瘤、结直肠黏膜下肿瘤等)最直接、最有效的方法。另外,进行结肠镜检查时还可在内镜下将患者的部分病灶直接切除,集诊断和治疗于一体[4]。临床上进行结肠镜检查时的操作方法可分为单人操作法与双人操作法。采用双人操作法进行结肠镜检查时需要医生和护士相互配合,由医生把握进镜的方向,护士负责操控肠镜的进退。随着内镜技术(尤其是肠镜下治疗技术)的发展,进行结肠镜检查时需要更稳定的镜身控制及更准确的镜头定位。在这种情况下,单人操作法(由医生独立完成结肠镜检查)在结肠镜检查中的应用越来越广泛。但该方法的学习难度较大,在基层医疗单位的普及率较低。另外,也有学者认为采用双人操作法进行结肠镜检查时医生和护士可同时对患者肠道内的情况进行观察,比单人操作法多了一双观察的眼睛,因此更有利于发现结直肠病变[5]。在本文中,笔者主要是比较采用单人操作法与双人操作法对患者进行结肠镜检查的效果。
1 资料和方法
1.1 一般资料
选择2020 年1 月至6 月期间在我院消化内科进行结肠镜检查的300 例患者作为研究对象。其纳入标准是:具有进行结肠镜检查指征;病历资料完整;自愿参与本研究。其排除标准是:有结直肠手术史;肠道清洁度差;对进行结肠镜检查存在禁忌证;存在认知功能障碍或精神异常。按照随机数表法将其分为双人操作组(150 例)与单人操作组(150 例)。在单人操作组患者中,有男性患者79 例,女性患者71 例;其年龄为26 ~64 岁,平均年龄为(40.31±3.47)岁;其中,在进行结肠镜检查时接受麻醉和未接受麻醉的患者分别有73例和77 例。在双人操作组患者中,有男性患者84 例,女性患者66 例;其年龄为24 ~65 岁,平均年龄为(39.67±3.62)岁;其中,在进行结肠镜检查时接受麻醉和未接受麻醉的患者分别有76 例和74 例。两组患者的一般资料相比,差异无统计学意义(P>0.05)。详见表1。本研究已通过我院医学伦理委员会的批准。
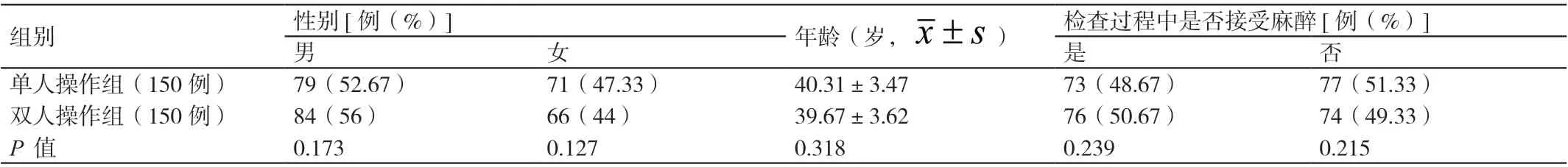
表1 两组患者一般资料的比较
1.2 方法
在本研究期间,由4 名肠镜检查医生对这300 例患者进行结肠镜检查,其均具有5 年以上的结肠镜操作经验;由6名专职的内镜科护士辅助医生对这些患者进行结肠镜检查,其均具有3 年以上的结肠镜检查配合经验。对这些患者进行结肠镜检查所用的设备均为奥林巴斯高清290 系列肠镜。在检查前让患者口服2.5 L 的复方聚乙二醇电解质散溶液(商品名:和爽)进行肠道清洁。采用波士顿肠道准备评分标准评估患者肠道的清洁度。该评分标准包括盲肠和升结肠的清洁度、横结肠和降结肠的清洁度、直肠和乙状结肠的清洁度三项评分指标,每项评分指标的分值均为0 ~3 分,总分为9 分。患者波士顿肠道准备评分标准的评分若<5 分,表示其肠道的清洁度差,将其排除入组。在此基础上,采用双人操作法对双人操作组患者进行结肠镜检查,方法是:指导患者取左侧卧位,医生和助手均站立于患者的背侧。医生用双手把控结肠镜的操作手柄,助手握住镜身并听从医生的指令进镜和退镜。采用单人操作法对单人操作组患者进行结肠镜检查,方法是:指导患者取左侧卧位,医生站立于患者的背侧。对结肠镜和患者的肛门进行润滑,医生左手持肠镜的操作部,右手握住肠镜,将肠镜插入患者的肛门内,然后按照肠腔的走向用左手协调肠镜的角度并旋转镜身,循腔进镜,一直将肠镜插至回盲肠部。在对两组患者进行结肠镜检查过程中,若进镜时发现较小的息肉(直径≤5 mm),应立即用活检钳将息肉钳除;若发现较大的息肉(直径>5 mm),应在退镜时用活检钳将息肉钳除。检查结束后将息肉标本送至病理科进行组织病理学检查。
1.3 观察指标
比较两组患者盲肠的插入率、肠镜插入的长度、进镜的时间、退镜的时间、结直肠腺瘤的检出率、结直肠腺瘤的检出个数及检查时和检查后其发生并发症(如肠出血、肠穿孔、脾破裂、肠浆膜撕裂等)的情况。检查过程中对息肉进行活检及钳除所用的时间均不计入进镜及退镜的时间内。本研究中为了避免多发性结直肠腺瘤对其均数计算产生严重偏倚,规定若同一患者检出腺瘤的数量≥7 枚时按7 枚计算。
1.4 统计学方法
用SPSS 22.0 软件处理本研究中的数据,计数资料用%表示,用χ²检验,计量资料用均数±标准差(±s)表示,用t检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 对比两组患者盲肠的插入率、肠镜插入的长度、进镜的时间及退镜的时间
单人操作组患者与双人操作组患者盲肠的插入率分别为98.67%与98%,二者相比差异无统计学意义(P>0.05)。单人操作组患者与双人操作组患者肠镜插入的平均长度分别为(73.20±2.73)cm 与(84.54±3.24)cm,二者相比差异有统计学意义(P<0.05)。单人操作组患者与双人操作组患者进镜的平均时间分别为(6.23±2.89)min 与(6.97±3.68)min,二者相比差异有统计学意义(P<0.05)。单人操作组患者与双人操作组患者退镜的平均时间分别为(6.93±1.73)min 与(6.73±2.12)min,二者相比差异无统计学意义(P>0.05)。详见表2。
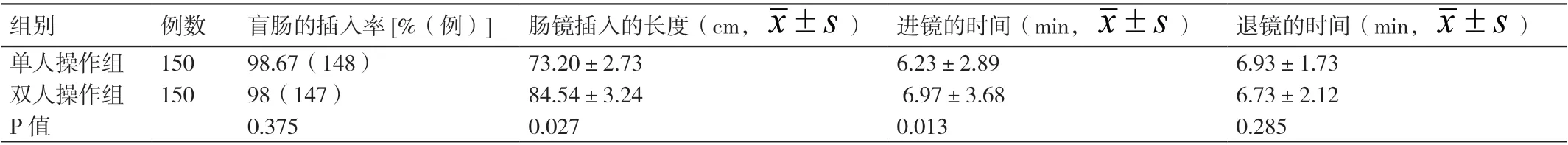
表2 对比两组患者盲肠的插入率、肠镜插入的长度、进镜的时间及退镜的时间
2.2 对比两组患者结直肠腺瘤的检出率及结直肠腺瘤的检出数
在单人操作组患者中,有31 例患者检出结直肠腺瘤,其结直肠腺瘤的检出率为20.67%。在双人操作组患者中,有23 例患者检出结直肠腺瘤,其结直肠腺瘤的检出率为15.33%。单人操作组患者结直肠腺瘤的检出率高于双人操作组患者,差异有统计学意义(P<0.05)。单人操作组患者共检出77 枚结直肠腺瘤,双人操作组患者共检出59 枚结直肠腺瘤。单人操作组患者结直肠腺瘤的检出数多于双人操作组患者。详见表3。两组患者中共有54 例患者检出结直肠腺瘤,在这54 例患者中有11 例患者(其中有双人操作组患者5 例,单人操作组患者6 例)存在7 枚以上的结直肠腺瘤。
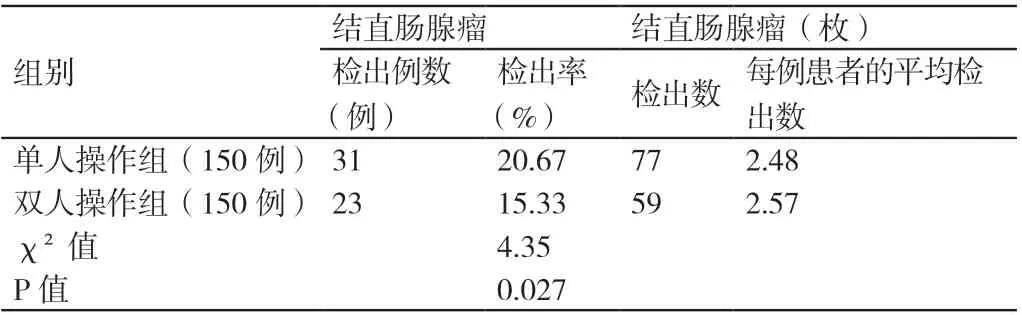
表3 对比两组患者结直肠腺瘤的检出率及结直肠腺瘤的检出数
2.3 检查时及检查后两组患者发生并发症的情况
检查时及检查后,两组患者均未出现肠出血、肠穿孔、脾破裂、肠浆膜撕裂等并发症。
3 讨论
进行结肠镜检查是临床上诊断结直肠疾病的重要手段。但进行结肠镜检查属于侵入性操作,多数患者在检查的过程中会感到恐惧和痛苦。在对患者进行结肠镜检查时,如何在短时间内使肠镜顺利安全地到达回盲肠部、降低其肠出血、肠穿孔等并发症的发生率及提高诊断的准确率是广大内镜医生关注的焦点[6]。进行结肠镜检查的方法可分为单人操作法与双人操作法。双人操作法具有操作简单、学习周期短等特点,在广大基层医院的普及率较高。在采用双人操作法对患者进行结肠镜检查时,由医生把控肠镜的操作手柄,由助手握住镜身,协助医生进镜和退镜,在此过程中需要医生和助手的高度配合,若配合不好、用力不当,可导致患者出现机械性肠损伤等并发症。在采用单人操作法对患者进行结肠镜检查时,由内镜医生一人通过左右手的配合完成进镜、检查、退镜等操作。检查过程中医生可随时感知进镜的阻力并进行适当的调整,有利于减轻患者的痛苦,避免因双人操作时由于医护配合不到位、用力不当而引起械性肠损伤等并发症[7]。腺瘤检出率(adenoma detection rate,ADR)是评价结肠镜检查质量最重要的指标[8]。有报道称,患者的ADR 每增加1%,其结直肠间期癌的发病风险可降低3%,其致命性结直肠间期癌的发病风险可降低5%[9-10]。虽然采用单人操作法对患者进行结肠镜检查时进镜、退镜等操作均由医生独立完成,但必要时护士也应在一旁给予一些协助,如帮助患者更换体位、按压其腹部、取活检标本等。
本研究的结果证实,采用单人操作法与双人操作法对患者进行结肠镜检查时其盲肠的插入率和退镜的时间相当,但采用单人操作法对患者进行结肠镜检查能减小其肠镜插入的长度,缩短其进镜的时间,提高其结直肠腺瘤的检出率。
