MRI阴性的高龄后循环缺血性孤立性眩晕病人长期预后和危险因素分析
2021-05-25乔金雨何清华刘银红
徐 蕾,乔金雨,董 敏,何清华,龚 涛,刘银红
最新全球疾病负担研究(Global Burden of Disease Study,GBD)数据显示,我国总体脑卒中终生发病风险为39.9%,位居全球首位[1]。同时2019年国民经济和社会发展统计公报报道,脑卒中位居缺血性心脏病及肺癌之首,成为我国城镇居民的第一死亡病因[2]。脑卒中病人中约2/3是缺血性脑卒中,后循环缺血占所有缺血性脑卒中的20%~25%[3],然而,由于后循环供血区包含有脑干等生命中枢,具有更高的致残率及致死率,因此,更被临床医生所重视。眩晕是后循环缺血最常见的临床症状之一,近年来,大量临床研究发现,孤立性眩晕可能是后循环缺血较常见的临床表现形式,并且大多数病人未发生脑梗死,只是一种短暂性脑缺血发作。然而,目前尚缺乏高龄老人以眩晕为主要症状的后循环缺血性脑卒中的长期预后研究,本研究对以眩晕为主要症状的年龄≥80岁的后循环缺血性脑卒中病人进行5年随访,探讨其复发特点及相关危险因素,期望对临床诊疗有一定指导作用。
1 资料与方法
1.1 研究对象 前瞻性研究2006年1月—2015年12月就诊于北京医院,首次发作眩晕,临床诊断为后循环缺血的住院病人58例。入选标准:①符合《中国急性缺血性脑卒中诊治指南2014》[4]中的缺血性脑卒中诊断标准;②年龄≥80岁;③入院后24 h内行头颅磁共振成像(MRI)检查未发现新发病灶;④以眩晕为主要症状。排除标准:①其他原因引起的眩晕;②无法行头MRI检查者;③合并严重致死基础疾病或血液透析治疗病人;④拒绝随访或病例资料不全病人。
1.2 资料收集方法 将入组病人分为孤立性眩晕组和非孤立性眩晕组,后循环缺血性孤立性眩晕定义为当后循环缺血发作时,只有典型的眩晕发作,而不伴有其他神经系统受累的症状、体征。非孤立性眩晕是指病人后循环缺血发作,临床除了表现为眩晕外,还伴有肢体功能障碍、面部麻木、面瘫、复视、构音障碍等其他神经系统局灶功能缺损体征。收集并分析病人的人口统计学信息(性别、年龄)、体质指数(BMI)、超重(BMI≥24.0 kg/m2)、血管危险因素(糖尿病、高血压、血脂异常、缺血性心脏病、心房颤动)等情况。
1.3 随访终点 所有入组病人自发病日起随访5年,每半年门诊或住院查体1次,因病住院情况均记录在案,随访终点为病人再发脑血管病或死亡,记录复发时间或死亡时间。
2 结 果
2.1 两组基线特征比较 随访期间共纳入病人58例,其中孤立性眩晕组34例,非孤立性眩晕组24例,随访至2020年12月病人死亡6例(非脑血管病导致),52例存活病人中,孤立性眩晕组31例,非孤立性眩晕组21例,两组病人性别、年龄、BMI、超重、既往糖尿病、高血压、血脂异常、冠心病、心房颤动比较差异均无统计学意义(P>0.05)。详见表1。
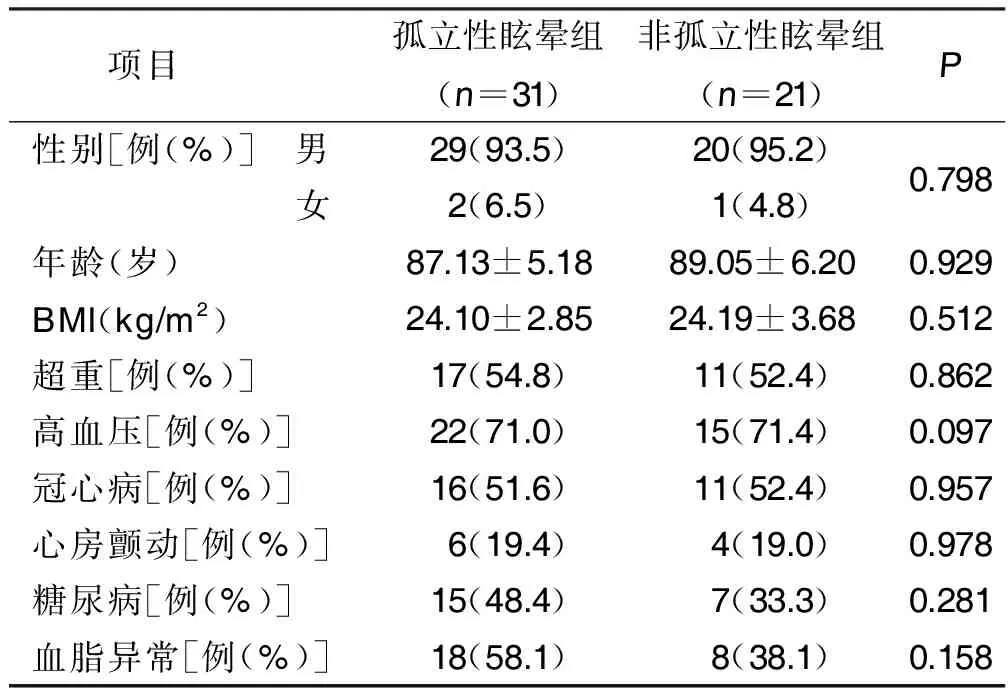
表1 两组基线特征比较
2.2 复发时间和死亡时间分析 孤立性眩晕组发病后第1年、第2年、第3年、第4年、第5年复发例数分别为8例(25.8%)、4例(12.9%)、1例(3.2%)、3例(9.7%)、0例(0.0%),5年共复发16例(51.6%);非孤立性眩晕组发病后第1年、第2年、第3年、第4年、第5年复发例数分别为2例(9.5%)、3例(14.3%)、1例(4.8%)、1例(4.8%)、4例(19.0%),5年共复发11例(52.4%)。非孤立性眩晕组第5年复发率明显高于孤立性眩晕组(P=0.011),其余各时间段复发率及5年总复发率两组比较差异均无统计学意义(P>0.05)。其中,孤立性眩晕组16例复发病人中有12例(75.0%)发生在2年内;非孤立性眩晕组11例复发病人中仅5例(45.5%)发生在2年内。详见图1。随访期间共有6例病人死亡,其中孤立性眩晕组3例,非孤立性眩晕组3例。死亡原因分别为肺部感染3例,肝衰竭1例,心源性猝死1例,外伤1例。
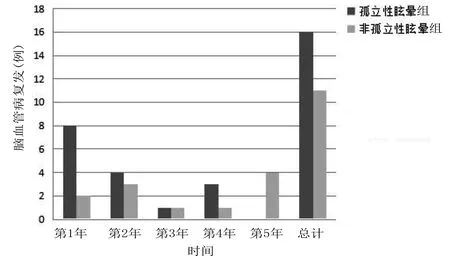
图1 孤立性眩晕组与非孤立性眩晕组随访5年脑血管病复发情况
2.3 危险因素分析 根据所有病人超重、糖尿病、高血压、血脂异常、缺血性心脏病、心房颤动6项基线资料,将其分为低危组(危险因素≤2个,20例)、高危组(危险因素≥3个,32例),低危组及高危组随访5年期间每年复发率及总复发率比较差异均无统计学意义(P>0.05)。对后循环缺血性孤立性眩晕病人进一步分析显示,其低危组及高危组随访5年期间每年复发率及总复发率差异均无统计学意义(P>0.05)。详见表2、表3。

表2 低危组与高危组随访5年脑血管病复发情况比较 单位:例(%)
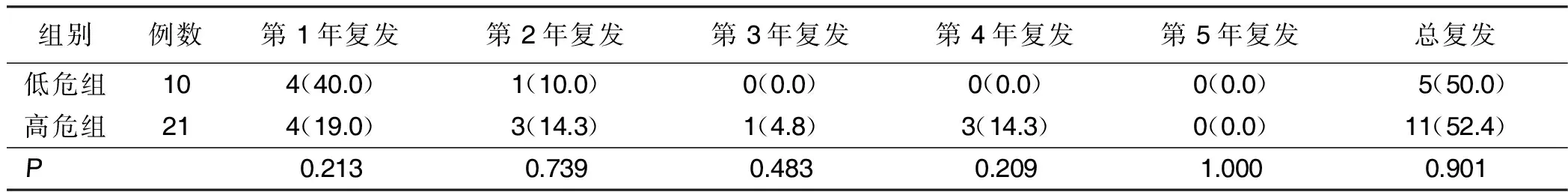
表3 孤立性眩晕病人随访5年脑血管病复发情况 单位:例(%)
3 讨 论
随着经济的高速发展、人民生活水平的提高,我国人口老龄化问题日趋显著,截至2019年末,65岁及以上老年人占人口总数的12.6%[3]。≥80岁的高龄老人是老年人群中的一个特殊群体,占比也在逐年增加,很多指南会单独给予诊疗建议。因此,本研究着眼于≥80岁高龄老人群体,孤立性眩晕组和非孤立性眩晕组年龄分别为(87.13±5.18)岁、(89.05±6.20)岁。
眩晕是神经内科门急诊最常见的主诉之一,也是最容易误诊的症状之一。对于眩晕病人,临床医生首先要确定是椎基底动脉血供不足或是脑梗死引起的眩晕。曾有研究提出椎基底动脉系统病变病人中眩晕的发生率为30%,而在眩晕病人中,孤立性眩晕发作占25%[5]。最近一项关于现代影像技术支持下的脑血管病误诊的Meta分析指出,大约9%的脑血管病在首次发作时被漏诊,并且临床表现为轻度一过性非特异性症状的病人,如眩晕,有更高的误诊风险[6]。针对后循环缺血性眩晕误诊的分析,可能的原因为:①对于眩晕类型的错误判断;②对于眼动检查的认识不足;③过于依赖血管危险因素;④CT/MRI阴性结果的误导[7]。Akoglu等[8]一项对137例孤立性眩晕病人的前瞻性研究显示,34例诊断为中枢性眩晕的病人中6例MRI阴性。国内一项研究对32例后循环缺血性眩晕病人行头MRI检查,显示MRI阳性24例,MRI阴性8例[9]。因此,对于眩晕病人,如果临床高度怀疑缺血性脑卒中导致,即使MRI阴性也应考虑中枢性眩晕,避免延误诊疗。本研究所有眩晕病人,不管是否伴有其他神经功能缺损症状、体征,均经耳鼻喉科会诊通过眼动检查等排除周围性眩晕,虽然24 h内MRI检查阴性,综合分析考虑为椎基底动脉一过性缺血,诊断为后循环缺血性眩晕,误诊率相对较低。
当临床医生面对眩晕就诊病人时,还需要评估其脑卒中风险。我国一项队列研究以阑尾切除病人作为对照组(3 021例)代表普通人群,纳入眩晕病人3 021例进行4年随访,眩晕组脑卒中发生率为6.1%,对照组脑卒中发生率为1.9%,眩晕组脑卒中发生率高于对照组(P<0.001),眩晕组35%的脑卒中发生于随访第1年内,61.6%脑卒中发生于随访第2年内[10]。本研究中眩晕病人均为确诊的后循环缺血高龄老年人,5年随访的脑血管病复发率,孤立性眩晕组为51.6%,非孤立性眩晕组为52.4%,复发比例均达一半以上,且孤立性眩晕组75.0%发生在随访2年内。孤立性眩晕组第5年复发率明显低于非孤立性眩晕组(P=0.011),其余各时间段复发率及5年总复发率两组比较差异均无统计学意义(P>0.05)。提示高龄老年人后循环缺血性孤立性眩晕病人较非孤立性眩晕病人早期更易复发脑血管病,考虑与血管性孤立性眩晕的发病机制及解剖结构有一定相关性,MRI阴性病人更多为椎基底动脉一过性缺血导致,内听动脉是发自基底动脉或小脑前下动脉的细小终末支,缺少代偿,容易受到血流动力学影响导致眩晕发作而不伴有其他神经功能缺损体征[11-12],小血管病变的治疗目前仍是难题,一旦出现症状,易反复发作。非孤立性眩晕的后循环缺血病人,受累部位多位于脑干、小脑,责任血管以大血管居多,经抗血栓甚至血管内治疗更容易改善短期预后。
血管危险因素与脑卒中复发的相关研究较多,后循环缺血与前循环脑梗死在病因和危险因素方面存在很大差异[13],且后循环缺血的远期预后更差[14]。血管危险因素与孤立性眩晕脑卒中发作的随访研究也有报道。一项关于孤立性眩晕的4年随访研究显示,无危险因素组脑卒中发病率为1.9%,1~2个危险因素组脑卒中发病率为6.8%,≥3个危险因素组脑卒中发病率为14.0%;≥3个危险因素组(HR=5.51)脑卒中风险明显高于1~2个危险因素组(HR=3.2)及无危险因素组[10]。本研究中无论是所有眩晕病人还是孤立性眩晕组病人,5年随访期间低危组及高危组每年复发率及总复发率比较差异均无统计学意义。高龄是脑卒中发生及复发的危险因素,超高龄老年人这组特殊群体,无论其他血管危险因素多少,对脑卒中复发无明显预测价值,其脑卒中发生率及复发率甚至死亡率均高于其他人群。
高龄脑卒中病人是一个特殊人群,本研究入组样本量有限,同时所有入组病人均来源于住院病人,急诊就诊病人未纳入,导致样本量较小,结果有一定偏倚。本研究未将病人颅脑磁共振血管成像(MRA)资料纳入分析,MRA阴性者8例[9]。MRA对诊断、预后判断均有一定临床指导意义。随着随访时间、观察资料及样本量的增加,会获得更多关于超高龄老年人孤立性眩晕病人有意义的临床数据。
高龄老年人后循环缺血性孤立性眩晕的远期复发率低于非孤立性眩晕病人,危险因素的多少对于以眩晕为主要症状的后循环缺血高龄老年人的复发无显著影响。
