连续外周神经阻滞对膝关节僵直松解术早期疼痛的影响
2021-05-25王劭恒
王劭恒,关 雷
(首都医科大学附属北京世纪坛医院 麻醉科,北京100038)
膝关节手术的主要目的是修复病变,实现无痛、稳定、具有功能的膝关节。由于多种原因,包括切口处瘢痕形成、康复训练不足、特发性纤维化、遗传因素等,可能造成术后膝关节僵直[1]。疼痛会影响物理治疗及康复训练,同时疼痛相关炎症反应促进关节内纤维化的发生[2],所以完善的镇痛方案对抑制膝关节僵直有着重要意义。多种方法被认为治疗术后膝关节僵直是有效的,其中镇痛下膝关节推拿松解术(MUA)比物理治疗更有效,操作更灵活,同时具有较低的侵入性,没有手术治疗等术后并发症,被认为是一线治疗方案[3]。股神经阻滞和收肌管阻滞均被证实在膝关节术后达到满意的镇痛效果,其中股神经阻滞由于其操作便捷、术后镇痛效果显著,曾被认为是膝关节术后首选的镇痛方法[4];但是近年来由于其对股四头肌肌力影响,使其影响术后早期康复训练而失去优势[5]。收肌管阻滞同样可以完善膝关节术后镇痛,且对股四头肌肌力影响小,有利于膝关节术后患者早期康复训练[6]。因此,本文采用前瞻性研究,探讨连续收肌管阻滞与连续股神经阻滞对于膝关节僵直MUA术后早期疼痛管理及术后膝关节功能恢复的影响。
1 资料与方法
1.1 研究对象为2017年5月至2020年6月收治膝关节术后膝关节僵直患者。纳入标准:①患者年龄18-64岁;②ASA分级Ⅰ-Ⅲ级;③BMI 20-35 kg。排除标准:①非术后膝关节僵直患者;②拟行手术松解患者;③下肢静脉血栓高危患者;④既往骨性关节炎及周围神经病变患者;⑤任何药物过敏患者;⑥阿片类等镇痛药物滥用患者。
1.2 随机化和盲法
采用简单随机法,按照1∶1的比例生成随机列表。生成分配序列的人员不参与本研究的其他任何程序。分配方案单独放入不透光的信封后密封进行分配隐藏。符合纳入排除标准并签署知情同意的患者进入研究后,手术当天开始麻醉之前,由研究护士顺序拿取随机化信封并打开,告知麻醉医生患者的分组。
1.3 干预
麻醉方法:所有患者入手术室常规心电图、血氧、血压监测;静脉给予咪唑安定2 mg和舒芬太尼5 μg镇静。患者在静脉全麻下行推拿松解术,给予丙泊酚2.5 mg/kg静脉推注,保持面罩通气加压给氧,手术于10 min内结束,实施镇痛治疗。
镇痛方案:A组患者在超声引导下行患侧收肌管阻滞,超声定位于大腿中下段前内侧,显示缝匠肌截面定位股动脉,股动脉外侧三角形区域确定收肌管所在位置,给予0.375%罗哌卡因20 ml;局麻药扩散后,经穿刺针植入外周神经阻滞导管,超声下确定导管位置后妥善固定。F组患者在超声引导下行患侧股神经阻滞,超声定位于腹股沟韧带中点下缘下2 cm处定位股神经,给予0.375%罗哌卡因20 ml,药物充分扩散后,超声引导下植入外周神经阻滞导管。A组患者配置连续收肌管阻滞镇痛泵,0.15%罗哌卡因300 ml,每小时输入5 ml,无单次按压剂量。F组患者配置连续股神经阻滞镇痛泵,镇痛药物方案同A组。两组患者镇痛泵输注完毕后,视疼痛需要可应用同样的药物更换新泵。患者出现爆发痛,给予患者口服盐酸羟考酮5 mg补救治疗。
1.4 观察指标
患者一般资料信息,包括年龄、性别、BMI、既往手术情况(关节镜手术、创伤、全膝置换术)、术前膝关节Rom、术前股四头肌肌力。记录患者术后2 h、6 h、12 h、24 h、48 h、72 h静息、活动(膝关节最大屈曲度)状态下的疼痛评分(NRS评分)及患肢股四头肌肌力;术后补救性盐酸羟考酮用量及镇痛不良反应等情况。术后第1、2、3、7天;2、6、12、24周测量膝关节主动活动度(ROM)。
1.5 统计学方法
符合正态分布的计量资料数据以均数±标准差表示;不符合正态分布的计量资料数据以中位数和四分位间距表示;计数资料采用频数和百分比表示。两组比较,正态分布的计量资料采用独立样本t检验;非正态分布计量资料比较采用Wilcoxon检验;计数资料的比较采用卡方检验或Fisher确切概率法;重复测量资料采用重复测量方差分析,组间比较采用Bonferroni法进行多重比较的校正。P<0.05为差异有统计学意义。所有统计采用SPSS 26.0软件包进行分析。
2 结果
2.1 研究流程
2017年5月至2020年6月共评估膝关节术后拟行膝关节僵直松解术患者45例。3名患者拒绝参与试验,1名患者主诉“局部麻醉药物过敏”,1名患者长期口服镇痛药物。最终40名患者接受了随机分组,全身麻醉术后连续收肌管阻滞镇痛组(A组)和全身麻醉术后连续股神经阻滞组(F组)各20例。
2.2 一般资料
参与研究的患者基线和人口统计学特征,两组患者的性别、年龄、BMI、既往手术、术前膝关节ROM、术前股四头肌肌力无差异(表1)。
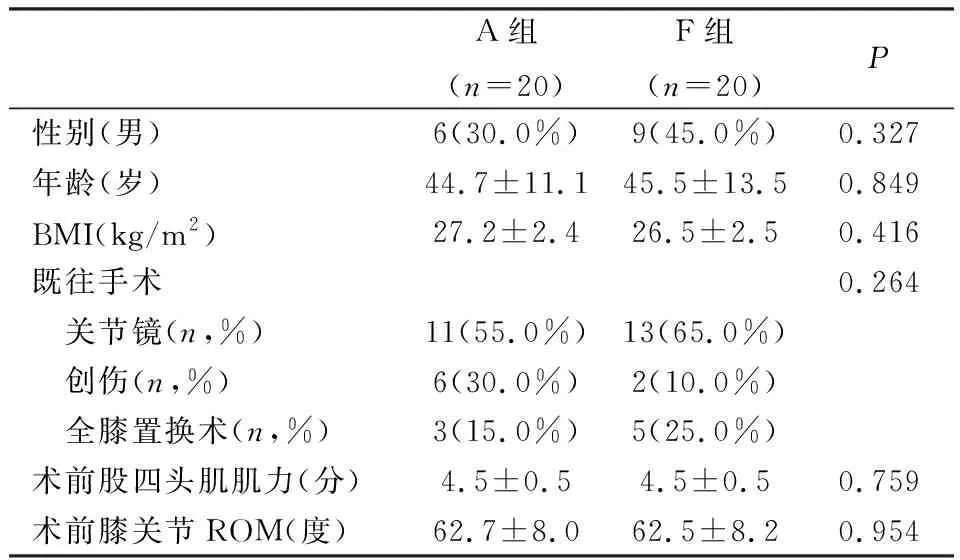
表1 基线和人口统计学特征
2.3 两组患者术后NRS评分、补救性盐酸羟考酮用量及不良反应
两组患者术后静息和活动状态下的NRS评分在术后2 h、6 h、12 h、24 h、48 h、72 h均无统计学差异(表2)。术后补救性盐酸羟考酮用量、术后恶心呕吐和尿潴留发生率在两组无差异(表3)。

表2 A组和F组术后静息状态下NRS评分以及活动状态下的最大NRS评分的比较
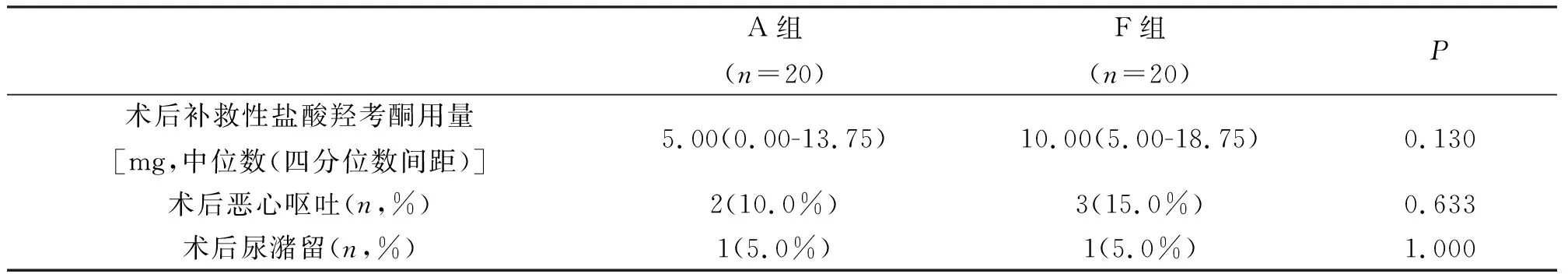
表3 术后补救性盐酸羟考酮用量及不良反应
2.4 两组术后患肢股四头肌肌力及膝关节ROM的比较
术后12 h、24 h、48 h和72 h A组患肢股四头肌肌力高于F组,差异有统计学意义(P<0.05/5=0.010),见表4。术后第1天、第2天、第3天、第7天、第14天、第6周A组患者ROM大于F组,差异有统计学意义(P<0.05),见表5。

表4 A组和F组术后患肢股四头肌肌力的比较(分)

表5 A组和F组术后膝关节ROM的比较(度)
3 讨论
术后膝关节僵直患者存在关节、骨和广泛的软组织或韧带损伤,关节内外肌肉、骨痂、术后瘢痕及软组织之间形成粘连,长期固定导致关节周围纤维化和股四头肌缩短[7]。MUA的目的是松解在膝关节康复不良和关节纤维化后出现的纤维带,其已经明确诊断的膝关节僵直是最简单和最有效的治疗方法[8]。一些研究机构描述了MUA后的康复方案,通常包括适当的疼痛控制、ROM练习、持续被动运动机器(CPM),但尚缺乏MUA后疼痛管理可靠科学依据[9]。完善的疼痛管理是患者被动康复训练的重要影响因素,既往报道过采用连续硬膜外镇痛或连续蛛网膜下腔阻滞完善术后早期康复的疼痛管理[10]。
区域阻滞麻醉已被广泛应用于膝关节术后镇痛,并已被证明可减少围术期阿片类药物消耗量、缩短住院时间[11]。连续股神经阻滞与连续收肌管阻滞是膝关节术后最经常应用的区域阻滞方法。田竞等[12]早期报道连续股神经阻滞镇痛与静脉镇痛对于膝关节松解术后膝关节功能的影响,显示连续股神经阻滞组ROM改善明显高于静脉镇痛组。股神经阻滞和收肌管阻相比较,均可以为膝关节手术术后提供良好的镇痛效果[13],本研究结果显示在术后早期,连续收肌管阻滞和连续股神经阻滞均可为患者提供良好的镇痛效果;同时术后羟考酮消耗剂量无统计学差异,这与文献报道的结果是一致的,两组患者镇痛效果及阿片类药物使用无差异[14]。然而收肌管阻滞与股神经阻滞相比,收肌管在更远处注射给药,可以选择性地阻断膝关节的感觉神经,同时最大限度地减少对股四头肌神经的影响[15]。本研究亦得出类似结论,两组患者术后膝关节静止和运动NRS评分无差异,但对于股四头肌肌力的影响,收肌管阻滞组明显小于股神经阻滞组。在术后康复早期,达到理想的镇痛效果的同时,保证肌力才可以进行更好的康复训练。
早期开始力量训练和股四头肌的激活训练是膝关节术后成功康复方案的重要组成部分,保持股四头肌的力量与改善膝关节功能和更好的运动恢复率有关[16],所以尽早的恢复股四头肌力量对于膝关节术后康复至关重要。然而关于收肌管阻滞对于膝关节术后ROM的影响还存在一定的争议。Brennan报道,连续收肌管阻滞患者相比于连续股神经阻滞组,膝关节术后ROM并没有表现出更好的结果[17];同样的镇痛方式对比,Borys[18]等报道了术后早期,连续收肌管阻滞组膝关节ROM明显高于股神经阻滞组。本研究中,连续收肌管阻滞组患者近期ROM评分高于连续股神经阻滞组,证实早期的股四头肌肌力影响术后早期康复水平。
本文对比连续收肌管阻滞与连续股神经阻滞用于术后膝关节僵直患者麻醉及镇痛方案,二者均可以抑制患者术后早期疼痛,且追加补救性阿片类药物无差异。连续收肌管阻滞对于早期股四头肌肌力影响、术后早期ROM均较连续股神经阻滞有优势,随着患者康复训练的时间延长,两类镇痛方法均可获得满意的膝关节康复效果。
