血管痉挛性心绞痛诱发致命性心律失常1例
2021-05-25崔银实常瑜金永龙董玉梅王红
崔银实,常瑜,金永龙,董玉梅,王红
血管痉挛性心绞痛,又称变异性心绞痛或Prinzmetal心绞痛,是胸痛伴短暂ST段抬高的一种相对少见的原因,主要是由于冠状动脉(冠脉)血管痉挛所致,会导致致命性心律失常和心源性猝死。本文是1例无器质性心脏病的男性患者,表现为胸痛和晕厥。最初心电图为下壁导联ST段抬高伴房室传导阻滞,在排除阻塞性冠脉疾病后,接受了永久起搏器治疗,晕厥未再发作。后仍有胸痛发作,且缺血发作期间出现弥漫性冠脉痉挛和致命性室性心律失常,患者因经济原因未接受植入式心律转复除颤器治疗。在为期8个月的随访中,患者服用钙通道拮抗剂、硝酸酯类药物等,未再出现胸痛及晕厥。
1 病例
患者男性,50岁,因“反复胸痛伴黑朦晕厥25年,再发胸痛10 h”于2019年4月20日自行来我院。于1992年因左下肢粉碎性骨折手术治疗,有输血史。否认高血压、糖尿病等病史。无早发猝死家族史。否认药物滥用史。吸烟史40年,平均30支/d,2015年成功戒烟。
2014年3月23日患者因“反复胸痛伴黑朦晕厥20年,加重半年”首次入住我院。症状每3~4年发作一次,3月19日外出途中突发胸痛,胸骨后呈烧灼感,随后出现头晕、黑朦,间断意识丧失,于当地医院就诊,心电图未见异常。3月20日,患者晨起活动时突发胸痛,伴头晕黑朦,急查行心电图示:2:1房室传导阻滞,Ⅱ导联ST段抬高>0.1 mV(只提供部分导联心电图),心肌酶正常。转入我院后行心脏彩超排除结构性心脏病,心肌标记物、脑钠肽(BNP)、电解质、甲状腺功能均正常,24 h动态心电图未见恶性心律失常发作及ST-T动态演变。冠脉造影未见明显狭窄。诊断为“变异性心绞痛”,给予盐酸地尔硫卓缓释胶囊、单硝酸异山梨酯缓释片、尼可地尔片等药物治疗。出院后患者不规律服药,未戒烟,自诉仍有胸痛发作,舌下含服硝酸甘油有效,无晕厥。
2015年8月19日,患者因“胸痛1周”再次入我院。症状多于晨起7~10时发作,胸骨后烧灼样疼痛,无黑朦、晕厥,自服“硝酸甘油”约40 min可缓解。8月20日 03:05突发胸痛,四肢湿冷,意识淡漠,血压74/68 mmHg(1 mmHg=0.133kPa),03:07心电图(图1)示:窦性心动过缓,Ⅱ、Ⅲ、aVF导联ST段抬高>0.5 mV,Ⅰ、aVL、V1~V5导联ST段下移,心率42 bpm,给予阿托品0.5 mg、多巴胺5 mg静脉注射,复查心电图示三度房室传导阻滞(图2)。03:30患者胸痛缓解,意识恢复,血压升至131/74 mmHg,心率113 bpm,心电图示窦性心律,无房室传导阻滞,ST段回落至基线水平。8月21日冠脉造影显示右冠斑块,其余血管正常,术中未见冠脉痉挛。9月13日患者行永久起搏器植入术(Medtronic型号SEDRL1编号NYJ016342G),术后给予盐酸地尔硫卓缓释胶囊、单硝酸异山梨酯缓释胶囊、尼可地尔片、硝苯地平片等药物治疗。此次出院后患者成功戒烟,胸痛发作次数减少,后自行停药。

图1 8月20日03:07患者急诊心电图

图2 阿托品0.5 mg静脉注射后患者心电图呈三度房室传导阻滞
2019年4月21日,患者因“胸痛10 h”再次入院。10 h前患者再发胸痛,性质同前,含服硝酸甘油20 min缓解,自行来院。体格检查:体温36.4℃,脉搏74 次/min,呼吸18次/min,血压110/70 mmHg,神清,双肺呼吸音清,未闻及干湿性啰音,心界不大,心率74 次/min,律齐,各瓣膜听诊区未闻及杂音;腹软,无压痛及反跳痛,肝脾未及,双下肢无水肿。入院心电图为窦性心律。实验室检查:心肌标记物、BNP、肝肾功能、电解质、甲状腺功能均正常。心脏彩超显示无节段性室壁运动异常,射血分数(EF)62%。入院当日患者再发胸痛,症状持续不缓解,急诊冠脉造影显示(图3):前降支及回旋支弥漫性狭窄,冠脉内推注硝酸甘油200 μg后痉挛解除,右冠状动脉斑块。4月24日05:55患者突发胸痛,心电图无明显ST-T改变,服用硝酸甘油0.5 mg、地尔硫卓30 mg,症状持续不缓解,06:11复查心电图示(图4):窦性心律,一度房室传导阻滞,Ⅱ、Ⅲ、aVF、V1~V3导联ST段抬高>0.1 mV,给予硝酸异山梨酯30 μg/min、地尔硫卓60 μg/min微量泵泵入。随后,患者突然抽搐、意识丧失,血压测不到,心电监护示心室颤动,立即给予胸外心脏按压,肾上腺素1 mg静脉注射,非同步电除颤2次,06:29患者心跳、呼吸恢复,心电图示:心房感知,心室起搏(VDD起搏方式),次日起搏器程控示起搏和感知功能良好。患者因经济费用等原因,拒绝ICD治疗。6月5日出院当日心电图为心房起搏,心室感知(AAI起搏方式)。患者出院后接受药物治疗,包括盐酸地尔硫卓片(30 mg,4/d)、单硝酸异山梨酯缓释胶囊(50 mg/d)、尼可地尔片(5 mg,3/d)、硝苯地平片(5 mg,4/d)。随访8个月,患者规律服药,未吸烟,未再出现胸痛及晕厥症状。
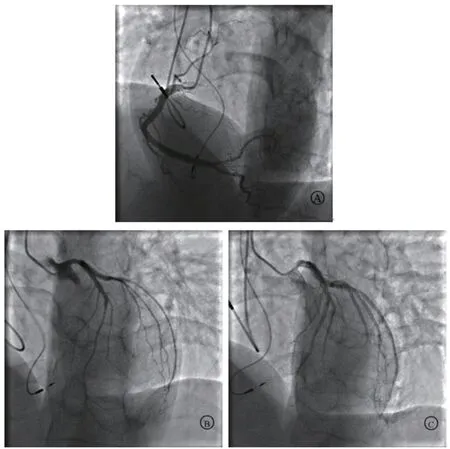
图3 患者冠脉造影结果(A:右冠无痉挛;B:左冠弥漫性痉挛导致狭窄;C:冠脉内推注硝酸甘油后痉挛解除)
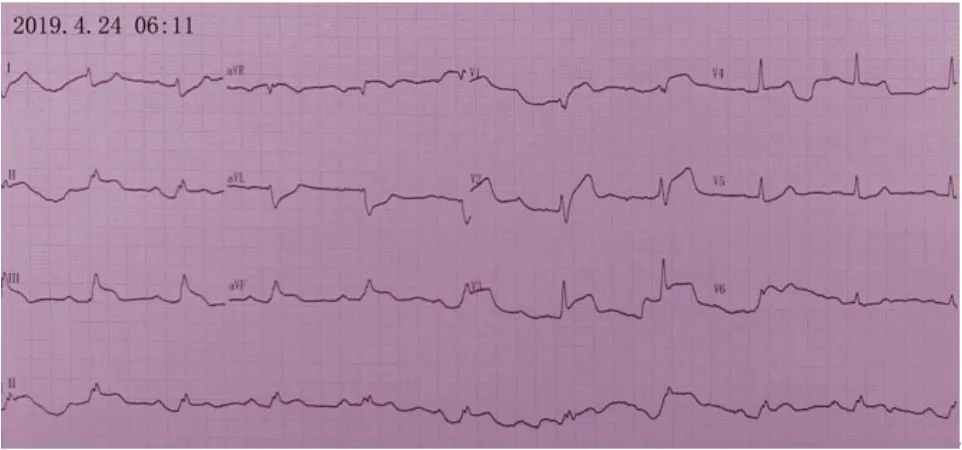
图4 患者胸痛发作时心电图
2 讨论
血管痉挛性心绞痛(VSA),是由Myron Prinzmetal于1954首次描述。由于诊断上的挑战,VSA的真实发病率尚不清楚,但年轻人、女性和日本人的发病率较高。VSA除了吸烟,很少有典型的心血管危险因素[2]。内皮功能障碍、高水平的C反应蛋白、氧化应激和镁缺乏也与VSA有关。甲状腺功能亢进是近期研究中提到的另一个诱发因素[3]。本例患者除吸烟外,无其他危险因素,第一次冠脉造影显示无明显狭窄,结合心电图短暂的ST段抬高以及实验室检查和超声心动图的阴性结果,做出变异性心绞痛的临床诊断。
Sueda等[4]调查了1508例有晕厥病史并接受冠脉造影的患者。75%有晕厥病史的患者观察到冠脉痉挛(基于药物激发试验阳性),62.9%的患者在晕厥前有胸痛史。约25%未经治疗的VSA患者可能发生心肌梗死和危及生命的心律失常[5-7]。近10%的VSA患者出现心源性猝死。本例患者VSA伴晕厥的原因是右冠状动脉严重痉挛合并房室传导阻滞,而心脏骤停的原因是弥漫性多支冠脉痉挛并发心室颤动。
VSA的药物治疗主要包括钙通道拮抗剂(CCB)和硝酸酯类药物。其他药物治疗包括尼可地尔、镁补充剂、血管紧张素转换酶抑制剂、血管紧张素受体阻滞剂、维生素C和维生素E等,可能对预防随后的冠脉痉挛发作有益。对于VSA患者应用抗血小板药物及他汀类药物是否获益,需进一步研究证实[8]。由于存在致命性心律失常的风险,持续性CCB在多支血管痉挛中很重要,即使在无症状患者中也如此。但在治疗管理过程中,应谨记低剂量CCB的给药可能不足。有报道称,持续的药物治疗对VSA的重要性,任何药物治疗的减少或中断都会显著增加心源性猝死和心肌梗死的发生率[9]。本例患者停药后反复VSA发作,甚至心脏骤停,目前服用地尔硫卓和硝苯地平两种钙通道阻滞剂,并将地尔硫卓由90 mg/d加至120 mg/d,有效控制了VSA发作。
先前的研究强烈建议对VSA患者植入ICD,心源性猝死二级预防,强调尽管有最佳的药物治疗,但这些患者仍有很高的室性心律失常复发风险[5,10]。在三项大规模观察性研究中,发现约1/4的冠脉痉挛合并心脏骤停患者复发致命性室性心律失常事件[11-13]。其中一项研究发现,与未接受ICD的患者相比,接受ICD的患者心源性猝死的发生率无显著下降趋势(4% vs.19%,P=0.15)[11]。而另一项研究发现,伴有致命性室性心律失常的冠脉痉挛患者并不能总是通过适当的心脏复律得到挽救[14],尤其是那些目前吸烟或停止用药的患者[15]。本例患者在接受永久起搏器植入术后未再出现晕厥,但仍有VSA发作。考虑原因为该患者依从性差,院外用药不规律,甚至停药,继而反复VSA发作,甚至出现了致命性心律失常。本例患者再发猝死风险高,遗憾的是,因经济原因后期未接受ICD治疗,通过改善生活方式及最佳药物治疗能否带来较好的预后,尚需进一步随访。
大多数VSA对常规药物治疗有反应,预后良好。在极少数情况下,VSA可涉及多支血管,导致致命性并发症(如急性心肌梗死、危及生命的缓慢性心律失常、心室颤动伴心源性猝死等)。对于VSA再发心源性猝死的高危人群,可考虑行ICD植入术。对于各种原因未接受ICD治疗的患者,良好的生活方式及最佳药物治疗方案,包括两种及以上的CCB或增加非二氢吡啶类CCB剂量,控制VSA发作是可行的。但能否改善此类患者的预后,尚需更多的临床研究来指导治疗。
