母乳喂养对晚期早产儿感染性疾病的影响
2021-05-24符以娟吴海玲张雯瑶张晓蕾
符以娟,吴海玲,张雯瑶,张晓蕾
(儋州市人民医院产科,海南 儋州 571700)
近年来,随着环境的改变及人民生活方式的变化,导致早产儿数量呈现逐年上升的趋势[1]。有报道指出,全球范围内每年新出生的婴儿中早产儿占比达10%以上,且已成为新生儿死亡的主要原因之一[2]。世界卫生组织提出,早产儿现象已成为世界性的公共卫生问题。晚期早产儿(late preterm infant,LPI)是指胎龄34~36+6周之间出生的早产儿,在早产儿中占比超过70%[3-4]。与足月儿相比,LPI虽然在体重和身高上差别不大,但其机体器官发育尚未完善,免疫功能较弱,极易出现多种感染性疾病。有研究报道显示,LPI出现感染风险的概率高于足月新生儿3倍以上,严重影响新生儿生长发育,甚至威胁生命安全[5]。母乳中富含营养物质、生长促进因子及免疫因子,能够在促进生长发育的同时提高机体免疫力,降低感染性疾病发生的风险。但目前国内早产儿的母乳喂养率较低[6],母乳喂养对影响LPI发生感染性疾病的研究较少。本研究纳入2018年5月到2019年5月在我院出生的LPI,探讨母乳喂养对LPI发生感染性疾病的影响,以期在临床上提高医师及产妇对母乳喂养的重视,现报告如下。
1对象与方法
1.1研究对象
选取2018年5月到2019年5月于儋州市人民医院出生的LPI共110例,使用随机数字表法将其分为观察组和对照组各55例。观察组采用母乳喂养方案,对照组采用配方奶喂养方案。纳入标准:所有LPI均符合晚期早产儿评判标准,胎龄在34~36+6周之间;产妇及家属知情且同意参加本次研究。排除标准:排除先天畸形、先天性心脏病、先天性代谢疾病新生儿;排除母亲患有遗传疾病的新生儿。两组LPI一般资料之间比较差异不具有统计学意义(均P>0.05)。
1.2研究方法
分组:①对照组:主要采用配方奶喂养者,其配方奶的进食量超过LPI全日进食量的80%;②观察组:以母乳喂养为主者,其母乳喂养量超过LPI全日进食量的80%。
观察指标:使用自制调查量表,收集新生儿出生体重、身长、头围及产妇一般资料;观察记录新生儿呕吐、腹泻、腹胀及胃潴留等喂养不耐受情况;新生儿出生后采集静脉血,检测各组的白蛋白(albumin,ALB)、碱性磷酸酶(alkaline phosphatase,ALP)水平;记录新生儿生后两个月内坏死性小肠结肠炎(necrotizing enterocolitis,NEC)、败血症、脑膜炎、肺炎、泌尿系统感染发生情况。
1.3统计学方法

2结果
2.1两组LPI及其母亲一般资料比较
两组LPI在性别、出生胎龄、体重、身长、头围、ALB、ALP、产妇年龄、分娩方式、住院时间等方面比较差异均无统计学意义(均P>0.05);观察组喂养不耐受发生率显著低于对照组,差异有统计学意义(χ2=8.381,P<0.05),见表1。

表1 两组LPI及其母亲一般资料比较
2.2两组早产儿发生感染性疾病情况比较
观察组感染性疾病发生率显著低于对照组,差异有统计学意义(χ2=5.392,P<0.05),见表2。
2.3感染性疾病的单因素分析
110例LPI中发生感染性疾病的共计27例,无感染性疾病者83例。单因素分析结果显示,喂养不耐受、产妇妊娠期糖尿病、胎膜早破、前置胎盘、有创通气者LPI感染性疾病的发生率较高,母乳喂养者LPI感染性疾病的发生率较低,差异均有统计学意义(χ2值分别为10.985、9.882、11.028、12.081、10.595、15.328,均P<0.05),见表3。
2.4感染性疾病的多因素分析
多因素分析结果显示,非母乳喂养、喂养不耐受、妊娠期糖尿病、胎膜早破是影响感染性疾病的独立危险因素,其OR值及95%CI分别为3.354(2.220~7.538)、3.557(1.624~5.452)、2.087(1.055~3.538)、2.282(1.638~10.284),均P<0.05,见表4。

表2 两组早产儿发生感染性疾病情况比较[n(%)]

表3 感染性疾病的单因素分析
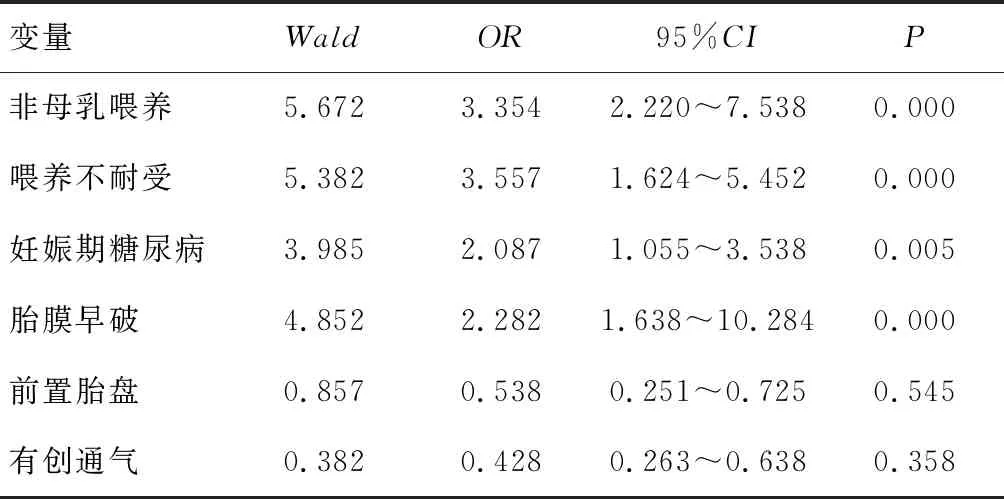
表4 感染性疾病的多因素分析
3讨论
3.1早产儿母乳喂养情况
母乳作为肠道营养的最佳选择,对于新生儿尤其是早产儿的生长发育具有显著意义。但我国住院新生儿的母乳喂养率较低,一项针对15家医院早产儿母乳喂养率调查研究结果表明,仅有2家医院将母乳喂养作为早产儿肠内营养的首选,提示我国早产儿母乳喂养现状不容乐观[7]。母乳中含有丰富的营养物质和生物活性成分,在预防NEC和感染性疾病方面起到至关重要的作用,且母乳中的多能干细胞能够促进新生儿器官的发育成熟,构筑机体免疫系统[8]。
3.2不同喂养方式对感染性疾病发生的影响
LPI虽然在身高、体重等方面与足月新生儿相差不大,但由于其脏器功能发育不成熟、呼吸道黏膜对外界致病菌抵抗性差,导致发生感染性疾病的概率增加。本研究结果显示,观察组感染性疾病发生率显著低于对照组。有学者对早产极低体重儿不同比例母乳喂养与感染发生的相关性研究结果显示,肠内营养中母乳喂养量超过80%的早产儿NEC、晚期败血症、神经、呼吸等系统感染性疾病的发生率低于母乳喂养占比较低的早产儿,与本研究结果一致[9]。原因可能是母乳在提高免疫、抗感染等方面作用显著,其中的免疫活性物质能够大幅度提高对致病菌的抑制作用,降低感染性疾病发生的风险[10]。
3.3母乳喂养感染性疾病的影响因素分析
有研究显示,LPI出院后的患病、病死等不良结局的风险较高,这与LPI喂养困难密切相关[11]。LPI进食机会减少,能量摄入不足导致患病率增加。本研究显示,110例LPI中发生感染性疾病的共计27例,未发生感染性疾病者83例,单因素分析结果显示,喂养不耐受、产妇妊娠期糖尿病、胎膜早破、前置胎盘、有创通气、母乳喂养是LPI发生感染性疾病的影响因素。多因素Logistic回归分析显示,母乳喂养可降低感染发生率,是感染性疾病发生的独立保护因素。母乳中的消化酶含量较高,且母乳中蛋白质、糖以及脂肪的比例适当,矿物质含量低于配方奶,具有较低的缓冲力,能够降低对胃酸的中和作用[12],提高早产儿胃肠道功能,降低喂养不耐受发生率,促进早产儿对母乳营养物质的吸收,进而提高免疫系统的保护能力。另外,母乳中含有一定量的胃泌素,能够起到兴奋迷走神经的作用,进而改变胃肠调节肽的水平[13]。母乳中因为存在乳铁蛋白、低聚糖、抗氧化物、细胞保护因子和白细胞等,能够作为屏障对患儿提供良好的保护,且母乳中含有部分未分化的干细胞,能够促进早产儿的远期健康[14]。
综上所述,母乳喂养能够降低LPI感染性疾病的发生率,促进LPI机体发育,改善免疫功能。在临床上应提高LPI的母乳喂养率,改善LPI的临床结局。
