急性百草枯中毒患者预后的影响因素
2021-05-24兰超杨晋然吕青
兰超,杨晋然,吕青
(郑州大学第一附属医院 急诊重症监护病区,河南 郑州 450000)
百草枯为一种双吡啶类强毒型除草剂,口服后经胃肠道吸收,沉积于肺、肾、肌肉等组织,引起强烈的氧化应激反应,造成包括肺在内的多器官功能障碍,病死率高达50%~70%[1]。近年来随着治疗的规范,加上医疗费用的减免,更多急性百草枯中毒患者可接受常规治疗,如洗胃、导泻、血液灌流、免疫抑制剂、大剂量激素冲击等[2],院内生存概率较前有所升高,但部分患者依从性差,极少复诊,出院后病情出现反复或加重,甚至引发死亡。在患者住院期间,通常复查实验室指标来判断机体功能恢复情况。本研究通过比较急性百草枯中毒患者经系统治疗出院时的实验室检查结果,通过受试者工作特征(receiver operating characteristic,ROC)曲线探讨影响预后指标的临界值,有助于预测急性百草枯中毒患者的预后,为其出院后复查指明方向。
1 资料与方法
1.1 研究对象选取2013年2月至2020年8月就诊于郑州大学第一附属医院的急性百草枯中毒患者。纳入标准:(1)经口摄入百草枯中毒;(2)口服百草枯剂量≥5 mL(大于致死剂量);(3)中毒后72 h内于郑州大学第一附属医院就诊;(4)年龄>18岁。排除标准:(1)非经口摄入百草枯的患者;(2)服药后72 h内因循环衰竭、呼吸衰竭死亡的患者;(3)入院后72 h内出院患者;(4)合并其他药物或毒物中毒的患者;(5)数据不全或资料丢失者。纳入患者均接受常规治疗,包括洗胃、导泻、血液灌流、激素冲击、免疫抑制剂应用等对症支持治疗。患者及家属知晓本研究内容并签署知情同意书。本研究经医院医学伦理委员会审核通过(2020-KY-017)。
1.2 收集资料收集患者的临床资料:年龄、性别、服毒剂量、尿百草枯浓度以及出院前末次实验室检测结果,包括血小板计数(platelet,PLT)、凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、血清肌酐(serum creatinine,SCr)、谷丙转氨酶(alanine aminotransferase,ALT)、谷草转氨酶(aspartate aminotransferase,AST)、乳酸脱氢酶(lactate dehydrogenase,LDH)、总胆红素(total bilirubin,T-Bil)、白蛋白(albumin,Alb)、肌酸激酶(creatine kinase,CK)、肌酸激酶同工酶-MB(creatine kinase isoenzyme-MB,CK-MB)、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血氧饱和度(saturation of arterial blood oxygen,SaO2)、动脉血乳酸(lactic acid,Lac)等指标。以上实验室检测指标由郑州大学第一附属医院检验科完成。电话随访患者急性百草枯中毒后30 d内的预后,将中毒后30 d内存活的患者纳入存活组,院内死亡或30 d内因急性百草枯中毒死亡的患者纳入死亡组。

2 结果
2.1 基本资料共纳入117例患者,包括存活组47例,死亡组70例。两组性别、年龄比较,差异无统计学意义(P>0.05);死亡组口服剂量和尿百草枯浓度均大于存活组(P<0.05)。见表1。
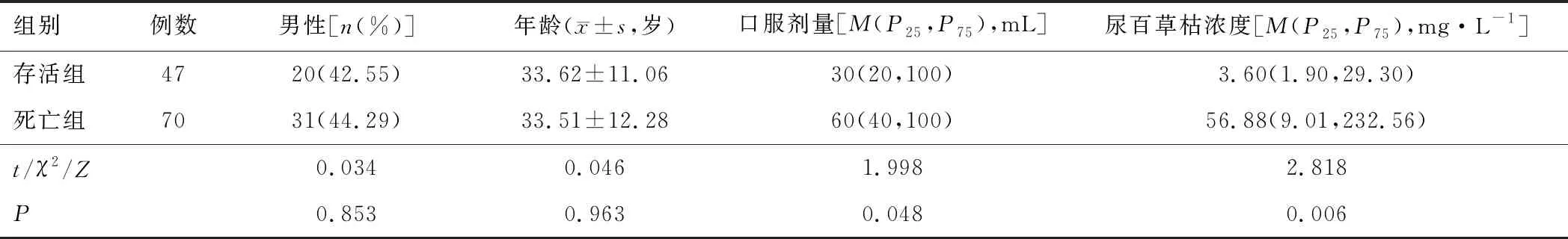
表1 两组一般资料比较
2.2 出院前末次实验室指标与存活组比较,死亡组PLT、PaO2、SaO2水平较低,PT、APTT较长,SCr、ALT、AST、LDH、T-Bil、CK、CK-MB、Lac水平较高(P<0.05);两组Alb水平比较,差异无统计学意义(P>0.05)。见表2。

表2 两组患者出院前末次实验室指标比较
2.3 急性百草枯中毒患者预后的影响因素将单因素分析中差异有统计学意义(P<0.05)的指标代入二分类多因素logistic回归中进行统计分析,包括出院前末次PLT、PT、APTT、SCr、ALT、AST、LDH、T-Bil、CK、CK-MB、PaO2、SaO2、Lac,结果显示T-Bil、PaO2是急性百草枯中毒患者预后差的独立危险因素(P<0.05)。见表3。
2.4 出院前末次T-Bil、PaO2预测急性百草枯中毒患者预后的ROC曲线分析结果出院前末次T-Bil、PaO2预测急性百草枯中毒患者预后的最佳截断值分别为14.8 mol·L-1、65.45 mmHg。当急性百草枯中毒患者出院前末次T-Bil>14.8 mol·L-1、PaO2<65.45 mmHg时提示预后差,死亡风险高。见表4。
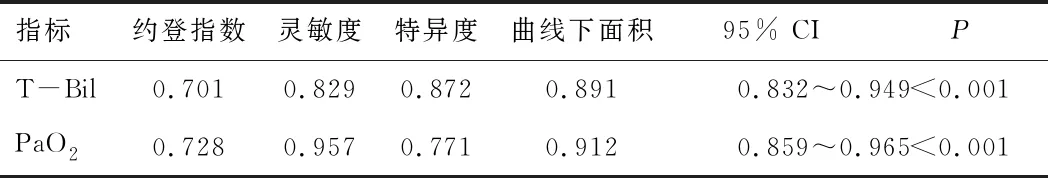
表4 急性百草枯中毒患者出院前末次T-Bil、PaO2对预后的预测价值
3 讨论
百草枯是双吡啶季铵盐除草剂家族中的一员,百草枯分子含2个甲基,极性大,易溶于水,较少与血浆蛋白结合,多数游离于血液中发挥毒性作用[3]。急性百草枯中毒患者早期多因急性呼吸衰竭、多器官功能障碍综合征死亡,多数患者后期死于进行性肺间质纤维化,病死率极高[1]。近年来随着科学技术的发展以及急救体系的成熟,百草枯中毒患者可尽快得到有效救治,包括快速洗胃、导泻,于床旁行血液灌流、血液透析等措施加快毒物的排出,同时应用大剂量激素冲击疗法、免疫抑制剂减轻炎症[4]。患者接受上述治疗后短期存活率较前有所提升[5]。但百草枯中毒患者会出现进行性肺间质纤维化,多数患者出院后病情反复甚至加重。
百草枯经口摄入后多数经肠道排泄,仍有5%~15%在小肠经刷状膜的胆碱能载体介导转运系统吸收[6]。肺组织会主动摄取百草枯分子,百草枯通过肺泡上皮细胞和气管Clara细胞进入肺内[6]。TGF-β1/Smad信号通路、MAPK通路在调控百草枯诱导的上皮-间充质转变(epithelial-mesenchymal transition,EMT)中发挥了重要作用[7]。百草枯中毒患者肺损伤最严重,早期表现为肺水肿,间质和肺泡渗出物中含纤维蛋白,与支气管壁粘连形成透明膜,后期出现肺实变、塌陷、纤维化,最终引发呼吸衰竭[8]。动脉血气分析是检测肺功能的常用手段,简单易操作。在本研究中,死亡组PaO2水平较存活组低,PaO2是预测患者预后的独立危险因素,当PaO2<65.45 mmHg时患者预后较差。
百草枯吸收入血后会残留于多个器官或组织,如脑、肝脏、肾脏、胃壁、肌肉等,造成多器官功能损伤[9-10]。百草枯会导致肾小管细胞变性,近曲小管坏死,肾上腺皮质坏死,灰色变;百草枯会导致肝细胞稀疏、脂肪变性,严重时可见肝细胞弥漫性坏死[8]。Han等[11]研究发现,百草枯致动物氧化应激损伤,细胞色素P4503A2mRNA表达增加,线粒体肿胀,造成全身多个器官功能不同程度的受损。Hu等[12]研究发现,死亡组ALT、AST、SCr水平高于存活组,这提示肝功能和肾功能等指标有助于预测百草枯中毒患者的预后。血糖、AST对急性百草枯中毒患者预后有较高的预测价值[13]。有研究发现乳酸>2.95 mmol·L-1时,百草枯中毒患者的预后不佳[14]。末次CK-MB、末次 SCr是急性百草枯中毒患者最终死亡的独立影响因素[15]。随着百草枯中毒程度的加深,血乳酸、肝肾功能、心肌酶等相关指标的水平升高[16]。本研究结果显示,T-Bil是影响接受系统治疗的急性百草枯中毒患者预后的独立因素。当T-Bil>14.8 mol·L-1时,患者预后较差,此时患者应继续接受治疗。
借助T-Bil、PaO2评估急性百草枯中毒患者预后的价值较大。当T-Bil>14.8 mol·L-1或PaO2<65.45 mmHg时,提示患者预后较差,需尽快采取医疗手段,以期提高患者的长期存活率。
