透析营养客观评分法对维持性血液透析患者营养状况评估效能分析
2021-05-24徐彩棉夏国宏李轶洁王美玲
徐彩棉,夏国宏,李轶洁,王美玲
(北京市和平里医院血液透析中心,北京 100013)
维持性血液透析(maintenance hemodialysis,MHD)患者营养不良的发生率为26%~77%[1-3],其中5%~10%为重度营养不良,严重影响患者的生活质量[4-5]。因此,需要早期识别MHD中营养不良的患者以便及早干预。根据美国肾脏病基金会肾脏病生存质量指导临床实践指南[6]倡议,MHD患者应每半年对本人的营养状况进行全面评估,可采用主观综合性营养评估法或生物电阻抗法、双能X线吸收法、生化指标检测等人体测定方法,并推荐联合使用上述评估方法,以达到早期干预,降低患者感染率及死亡率的目的。目前常用的营养评估量表有主观综合性营养评估[7]、改良定量主观综合性营养评估(modified quantitative subjective global assessment,MQSGA)[8]、营养不良炎症评分[9],但以上评估量表均存在不同程度主观因素,而透析营养客观评分法(objective score of nutrition on dialysis,OSND)是基于客观指标对营养状况进行评估,可以有效避免检查者主观因素造成的偏倚,但相关研究较少。本研究旨在通过使用OSND、MQSGA、实验室检测等方法对MHD患者的营养状况进行评估,分析OSND的评估效能。
1 资料与方法
1.1一般资料 选取2017年3月至2019年1月于北京市和平里医院血液透析中心进行MHD>12个月的350例患者作为研究对象,所有患者近1年均接受动静脉内瘘手术,每周透析3次、每次4 h,有血液灌流或间断血液透析滤过史。纳入标准:临床资料完整,入组前2周干体重达标且相对稳定、精神及认知状态良好、研究依从性良好者。排除标准:合并恶性肿瘤或结核或甲状腺功能亢进或近期有感染或心脑血管并发症,过敏体质,预计生存期不足6个月,未按指定方案治疗,中途转院或中断,中途主动要求退出者。其中,男198例、女152例,年龄45~78岁,平均(62±15)岁;透析龄12~122个月,平均(73±52)个月;原发病:慢性肾小球肾炎112例、糖尿病肾病115例、高血压肾损害42例、慢性肾小管间质性肾炎29例、多囊肾20例、原因不明患者14例及血管炎18例。
1.2方法及观察指标 ①人体测量指标:包括体质指数(body mass index,BMI)、上臂中段周径(mid-arm circumference,MAC)、肱三头肌皮褶厚度(triceps skinfold thickness,TSF)、上臂中段肌肉周径(mid-arm muscle circumference,MAMC)。BMI=体重(kg)/身高(m)2,其中BMI<16.0 kg/m2为重度营养不良,16.0~16.9 kg/m2为中度营养不良、17.0~18.5 kg/m2为轻度营养不良。分别使用软尺及皮褶测量仪测定MAC和TSF,测量3次后求平均值;MAMC(cm)=MAC(cm)-0.314×TSF(mm)[10]。②生化指标检测:抽取患者清晨空腹静脉血3 mL,使用美国贝克曼库尔特公司生产的Au5800全自动生化分析仪检测血红蛋白(haemoglobin,Hb)、血清白蛋白(albumin,ALB)、前白蛋白(prealbumin,PA)、三酰甘油(triglyceride,TG)、总胆固醇(total cholesterol,TC)、铁蛋白(silk fibroin,SF)、透析前后血尿素氮(blood urea nitrogen,BUN)、透析前后血肌酐(serum creatinine,Scr)、全段甲状旁腺激素(intact parathyroid hormone,iPTH)、高敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)。③计算尿素清除指数(Kt/V),Kt/V=-In(R-0.008 t)+(4-3.5×R)×UF/W;R=透析后BUN/透析前BUN,t=一次透析时长,UF=超滤量,W=患者透析后的体重[11]。④分别采用MQSGA和OSND评估患者营养状态,并分析两种评估方法评分与人体测量指标和生化指标的相关性。MQSGA[12]:根据半年内的体重、活动能力、饮食变化、胃肠道症状和并发症、皮脂减少程度及肌肉消耗量7个指标对患者营养状况进行评估,总评分≤10分为营养良好、11~20分为轻中度营养不良、21~35为重度营养不良。OSND[13]:包括MAC、TSF、BMI、ALB、SF、TC以及3~6个月内体重变化7项评价指标,总评分32分。得分28~32分为营养良好、23~27分为轻中度营养不良、≤22分为重度营养不良。
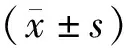
2 结 果
2.1两种方法的评分及营养状况比较 OSND评分14~30分,平均(24.2±4.3)分;MQSGA评分5~28分,平均(10.5±3.7)分。OSND、MQSGA评价营养不良的发生率分别为74.9%(262/350)、42.0%(147/350),差异有统计学意义(χ2=77.782,P<0.05);两种方法评估患者营养状况分布比较差异有统计学意义(Z=10.301,P<0.001)。见表1。

表1 两种方法评估MHD患者营养状况比较 (例)
2.2不同营养状态下MHD患者人体测量指标及生化指标水平比较 采用OSND评定MHD患者不同营养状态下的人体测量指标及生化指标,其中轻中度营养不良组和重度营养不良组的BMI、MAC、TSF、MACM、Hb、ALB、PA、TG、TC、iPTH均低于营养良好组,且重度营养不良组低于轻中度营养不良组(P<0.05);轻中度营养不良组和重度营养不良组的SF低于营养良好组(P<0.05),轻中度营养不良组和重度营养不良组的SF比较差异无统计学意义(P>0.05);三组的BUN比较差异无统计学意义(P>0.05);轻中度营养不良组的Scr高于营养良好组,重度营养不良组的Scr低于轻中度营养不良组(P<0.05),轻中度营养不良组和重度营养不良组的Scr比较差异无统计学意义(P>0.05);轻中度营养不良组和重度营养不良组的hs-CRP和Kt/V均高于营养良好组,且重度营养不良组高于轻中度营养不良组(P<0.05)。见表2。
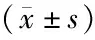
表2 不同营养状态下MHD患者的人体测量指标及生化指标水平比较
2.3两种方法与人体测量指标和生化指标的相关性分析 Pearson相关性分析结果显示,OSND与BMI、MAC、TSF、MAMC、ALB、PA、TG、TC均呈正相关(P<0.05),与hs-CRP呈负相关(P<0.05),与SF、BUN、Scr及Kt/V无明显相关性(P>0.05);MQSGA与BMI、MAC、TSF、MAMC、ALB、PA、TG、Scr均呈负相关(P<0.05),与Kt/V呈正相关(P<0.05),与TC、SF、BUN及hs-CRP无明显相关性(P>0.05),见表3。OSND的复合相关系数高于MQSGA(0.782比0.766)。
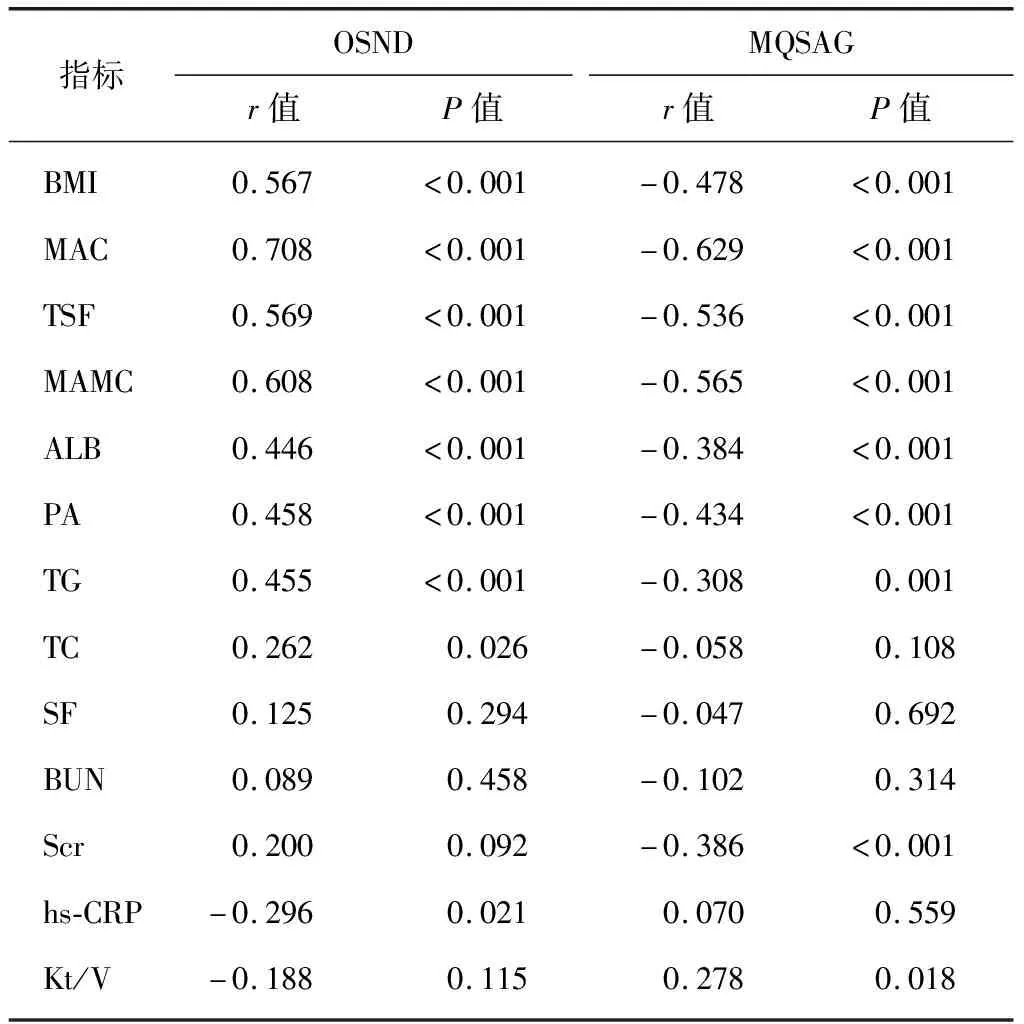
表3 两种方法与人体测量指标和生化指标的相关性分析
2.4OSND和MQSGA对营养不良诊断的ROC曲线分析 将ALB<35 g/L作为营养不良诊断的金标准,评估OSND与MQSGA的诊断价值,OSND的ROC曲线下面积为0.927(95%CI0.886~0.967),灵敏度、特异度分别为96.6%、88.8%;MQSAG的ROC曲线下面积为0.751(95%CI0.700~0.803),灵敏度、特异度分别为45.2%、95.5%,OSND预测营养不良的价值高于MQSGA(P<0.05),见图1。
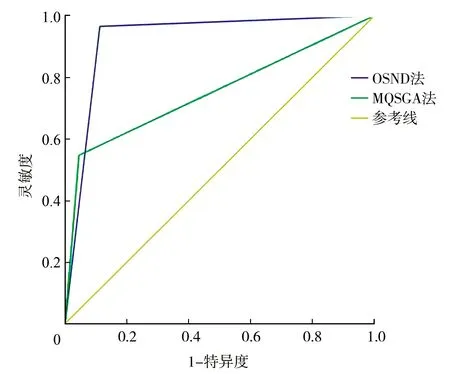
OSND:透析营养客观评分法;MQSGA:改良定量主观综合性营养评估法;ROC:受试者工作特征曲线
3 讨 论
美国肾脏病基金会肾脏病生存质量指导临床实践指南将慢性肾脏疾病分为五期,其中第五期为慢性肾脏疾病的终末阶段,具有水、电解质代谢紊乱、酸碱平衡失调以及毒性代谢产物体内大量潴留且易并发多种并发症等特点,严重威胁患者生命安全[14]。血液透析是通过膜分离技术纯化血液,以改善其酸碱平衡,从而提高肾小球滤过率,达到血液净化的目的,是目前应用最为广泛且最易被医患接受的治疗方法[15]。但是血液透析过程中也伴随多种并发症的发生,威胁患者身体健康与安全。长期MHD易出现营养不良,发生率高达75%[16],且与患者透析时间密切相关。患者透析过程中主要以蛋白质和脂肪丢失为主[17],而营养不良的发生可降低患者生活质量,增加其他并发症的发生风险,故透析过程中对患者营养状态进行有效评估具有重要意义。目前,MHD患者的营养状态评估方法较多,但尚无统一标准。Beberashvili等[18]提出,可采用ALB、SF、总淋巴细胞计数、BMI、MAC、TSF等指标以及3~6个月内体重变化评价患者营养状况。虽然OSND以客观检查指标为依据可避免因主观判断而对评估结果造成偏差,且与患者的住院率及死亡率有关,但目前国内外关于OSND与传统MQSGA对患者营养状况评估效能的比较研究较少。
OSND与MQSGA是评估患者营养状况的两种方法,其中OSND以近期患者检查指标为依据可全面反映患者营养状态,MQSGA则沿用主观综合性营养评估的6个项目并增加了透析并发症情况,但同时使用上述两种方法对MHD患者营养状况进行评估的研究较少。本研究使用OSND对350例MHD患者进行营养评估,营养不良的发生率为74.9%,其中轻中度营养不良175例,重度营养不良87例,而传统MQSGA营养不良的发生率为42.0%,其中轻中度营养不良137例,重度营养不良10例。两种评估方法在MHD患者中营养不良的发病率均偏高。而MQSGA以轻中度营养不良为主,与韩晓丽等[19]的研究结果一致。有研究使用OSND对MHD患者进行营养评估,结果显示营养不良的发生率为50%~78%[20-21]。乔德丽等[21]分别使用OSND及营养不良炎症评分对98例MHD患者的营养状态进行评价,结果显示OSND营养不良的发生率为55.1%,其中重度营养不良比例为40.7%,提示OSND营养不良的检出率较高,本研究结果与上述研究一致。
在临床工作中,一些临床检查指标可反映患者营养状况,若评估量表与临床检查指标有较高的相关性,即表明此量表可能有较好的效能。本研究中,在与OSND和MQSGA同时具有相关性的各项指标中,OSND与多个营养指标的复合相关系数均高于传统MQSGA,与Beberashvili等[18]的研究结果相似,提示OSND可用于MHD患者的营养状况评估。MQSGA的评估主要基于患者症状的主观诊断为主,不能完全反映营养状况,其中胃肠道疾病独立于持续的营养因素,如果在不影响营养的情况下,可能会严重影响评分错误,其主观性质可能会影响其可靠性。而OSND采用的是客观评估方法,基于BMI、MAC、TSF三项人体测量指标及ALB、SF、总淋巴细胞计数三项生化指标,其结果更加严格。同时本研究结果显示,OSND与hs-CRP呈负相关(P<0.05),其能够反映患者的炎症状态,可用于临床结果的判断。本研究ROC曲线分析结果显示,OSND预测MHD患者营养不良的灵敏度和特异度均高于MQSGA,因此认为OSND更适用于血透患者的营养评估。
综上所述,OSND作为一个定量和综合评分,基于客观的常规测量,评估慢性血液透析患者整体营养状况的有力工具,适用于评估MHD患者的营养状态。
