PCI不同时间窗对急性NSTEMI合并室壁瘤患者室壁瘤逆转及血清NT-proBNP、cTnI水平的影响
2021-05-24张超王小兵段丙军
张超,王小兵,段丙军
(内江市第一人民医院心血管内科,四川 内江 641000)
急性心肌梗死是心血管疾病常见的危急重症,急性非ST段抬高型心肌梗死(non-ST elevation myocardial infarction,NSTEMI)为常见类型,是指具有典型缺血性胸痛、血清心肌坏死标志物表达水平升高,但心电图检查结果未见典型ST段抬高,而表现为ST段压低、正常等非特征性改变的一类心肌梗死,若治疗不及时将影响患者预后[1-3]。经皮冠状动脉介入术(percutaneous coronary intervention,PCI)可疏通狭窄、梗死动脉,促使心肌血流灌注恢复,进而改善患者预后,为急性NSTEMI的主要治疗方案[4]。急性心肌梗死发病早期心室扩大,易致心室收缩不同步,引起室壁瘤形成,最终引发心功能不全、心律失常等并发症[5-6]。相关文献指出,血清N端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)、心肌肌钙蛋白I(cardiac troponin,cTnI)表达与急性心肌梗死发病及病情进展有关[7-8]。既往研究表明,急性NSTEMI患者发病早期行PCI,有助于降低患者发病1年后左心室重构程度[9],但对室壁瘤逆转及血清NT-proBNP、cTnI水平的影响尚不明确。基于此,本研究主要探究PCI不同时间窗对急性NSTEMI合并室壁瘤逆转及血清NT-proBNP、cTnI水平的影响。
1 资料与方法
1.1一般资料 取2017年5月至2019年3月内江市第一人民医院收治的107例急性NSTEMI合并室壁瘤患者作为研究对象,根据PCI介入时间不同分为三组:A组(发病至PCI介入治疗时间<6 h,29例)、B组(6 h≤发病至PCI介入治疗时间<12 h,35例)、C组(发病至PCI介入治疗时间≥12 h,43例)。三组患者性别、年龄、体质指数等一般资料比较差异无统计学意义(P>0.05),见表1。本研究经内江市第一人民医院伦理委员会审核批准。
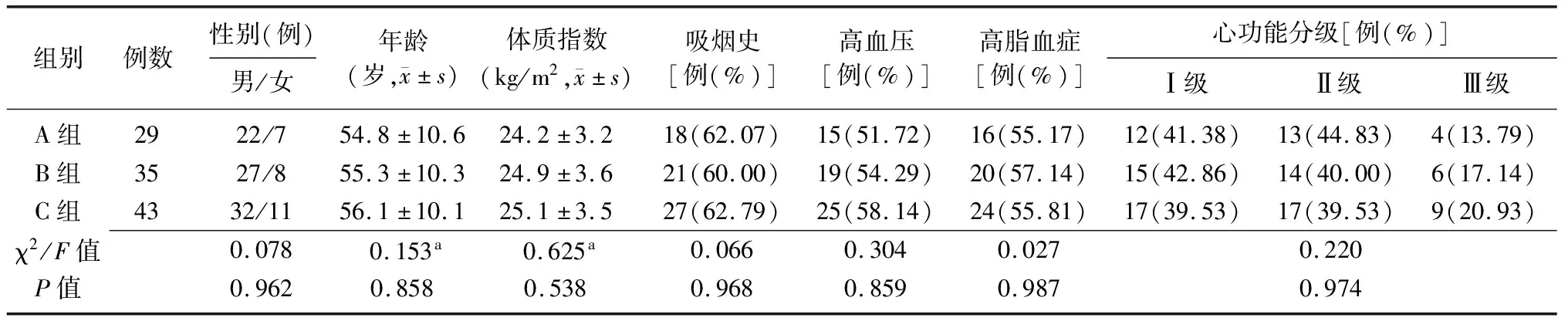
表1 三组急性NSTEMI合并室壁瘤患者一般资料比较
1.2纳入与排除标准 纳入标准:①均符合《急性心肌梗死中西医结合诊疗专家共识》[10]中急性NSTEMI的诊断标准,且经左心室造影确诊为室壁瘤;②缺血性胸痛持续时间>30 min;③患者或其家属均签署知情同意书。排除标准:①伴有肝、肾功能严重损害者;②合并自身免疫性疾病、陈旧性心肌梗死、糖尿病者;③近期行重大手术治疗或存在脑外伤者;④对造影剂过敏者,或无法使用抗凝药物者;⑤伴有认知功能障碍或精神疾病者。
1.3方法 A组于发病时间<6 h内行PCI治疗,B组于发病时间6 h以上但不足12 h时行PCI治疗,C组于发病时间≥12 h时行PCI治疗。PCI治疗遵循《中国经皮冠状动脉介入治疗指南(2016)》[11]操作规程,具体操作为:常规消毒铺巾,自右侧桡动脉进针,采用利多卡因进行局部麻醉,Seidinger′s法穿刺送入动脉血管鞘内,保持工作体位,顺鞘管注入肝素3 000 U,直至左右冠状动脉开口,推注造影剂行左右冠状动脉多体位造影,确定冠状动脉病变,指引导管经鞘管进入病变冠状动脉开口位置,随后置入指引导丝,沿导丝将球囊送至病变位置行预扩张,送支架至冠状动脉病变位置,扩张支架,将球囊沿指引导丝送至支架置入位置扩张成型支架,重复造影,确定无残余狭窄后退出指引导管、导丝及球囊。术后行冠状动脉造影判定梗死血管开通情况,梗死血管血管远端血流达到心肌梗死溶栓试验3级,残余狭窄≤10%可判定为PCI治疗成功。
1.4观察指标及检测方法
1.4.1心血管造影参数 比较三组患者术后7 d和术后6个月心室收缩相关参数,包括相角程、相位标准差、半高宽、左心室射血分数,术后7 d反常容积指数(pleth variability index,PVI)、术后6个月反常容积消失率。三组患者均行平衡法核素心室造影,采用美国GE公司Discovery VH型双探头SPECT仪进行检测,同时采用PVI判定患者室壁瘤情况。
1.4.2血液学指标 比较三组患者入院时、术后3、7 d血清NT-proBNP、cTnI水平及血浆非对称性二甲基精氨酸(asymmetric dimethylarginine,ADMA)、纤溶酶原激活物抑制物-1(plasminogen activator inhibitor-1,PAI-1)水平,三组均于清晨空腹抽取肘静脉血5 mL,以离心半径15 cm、3 000 r/min离心15 min分离血清、血浆,保存于-70 ℃待检,以酶联免疫吸附试验测定NT-proBNP、cTnI、ADMA水平,以化学发光法测定PAI-1水平。操作步骤严格遵循试剂盒说明书执行。
1.4.3不良反应发生情况 统计三组术后1年内心绞痛、恶性心律失常、心肌再梗死、心源性病死等主要不良心血管事件(major adverse cardiac events,MACE)发生率。
2 结 果
2.1各组心室造影结果比较 术后7 d和术后 6个月相角程、相位标准差、半高宽、左心室射血分数的主效应差异有统计学意义(P<0.05);三组间相角程、相位标准差、半高宽、左心室射血分数的主效应差异有统计学意义(P<0.05);各指标术后不同时点间与组间存在交互作用(P<0.05),C组术后7 d和6个月相角程、相位标准差、半高宽高于A、B组,C组左心室射血分数低于A组和B组(P<0.05)。见表2。
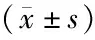
表2 三组急性NSTEMI合并室壁瘤患者术后不同时间心室造影结果比较
2.2各组反常容积显像结果比较 三组患者术后7 d PVI和术后6个月反常容积消失率比较差异有统计学意义(P<0.05),B组和C组术后7 d PVI高于A组(P<0.05),术后6个月反常容积消失率低于A组(P<0.05);B组和C组术后7 d PVI、术后6个月反常容积消失率比较差异无统计学意义(P>0.05)。见表3。

表3 三组急性NSTEMI合并室壁瘤患者反常容积显像结果比较
2.3各组血清NT-proBNP、cTnI水平比较 手术前后血清NT-proBNP、cTnI水平的主效应差异有统计学意义(P<0.01);三组间血浆NT-proBNP、cTnI水平的主效应差异有统计学意义(P<0.01);各指标组间与时点间存在交互作用(P<0.05),三组入院时NT-proBNP、cTnI水平比较差异无统计学意义(P>0.05),术后3、7 d B组和C组血清NT-proBNP、cTnI水平高于A组,C组高于B组(P<0.05)。见表4。
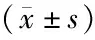
表4 三组急性NSTEMI合并室壁瘤患者血清NT-proBNP、cTnI水平比较
2.4各组血浆ADMA、PAI-1水平比较 手术前后血浆ADMA、PAI-1水平的主效应差异有统计学意义(P<0.05);三组间血浆ADMA、PAI-1水平的主效应差异有统计学意义(P<0.05);各指标组间与时点间存在交互作用(P<0.05),三组入院时血浆ADMA、PAI-1水平比较差异无统计学意义(P>0.05),术后3、7 d B组和C组血浆ADMA、PAI-1水平高于A组,C组高于B组(P<0.05)。见表5。
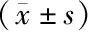
表5 三组急性NSTEMI合并室壁瘤患者血浆ADMA、PAI-1水平比较
2.5各组MACE发生率比较 三组MACE总发生率比较差异有统计学意义(χ2=7.782,P=0.020),C组MACE总发生率高于A组和B组(χ2=5.562,P=0.018;χ2=4.294,P=0.038),B组与A组比较差异无统计学意义(χ2=0.009,P=0.924)。见表6。
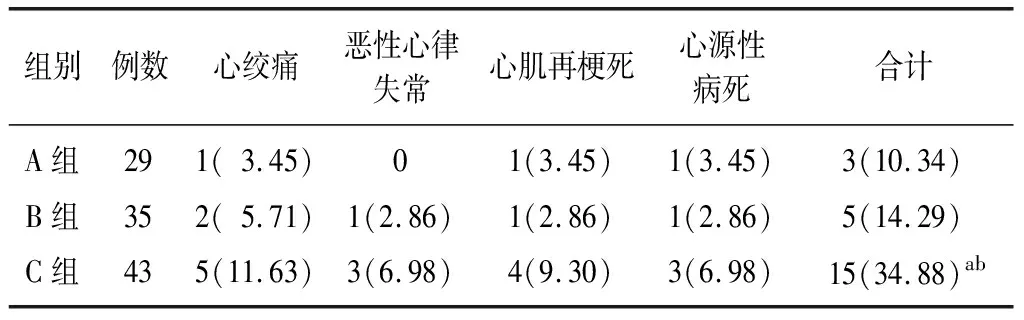
表6 三组急性NSTEMI合并室壁瘤患者MACE发生率比较 [例(%)]
3 讨 论
急性心肌梗死具有较高的致死率,其发病机制为冠状动脉粥样硬化斑块破裂、动脉血管管腔阻塞,引起心肌组织缺氧缺血,导致心肌坏死,临床表现主要为心绞痛、心律失常、休克或心力衰竭,威胁患者生命健康[12-14]。早期心肌大面积梗死极易造成左心室壁瘤,加重患者心肌负荷,从而引起心功能不全甚至衰竭。
PCI可及时开通闭塞、梗死动脉,恢复心肌血流供应、缩小梗死面积,抑制心室重构,从而逆转室壁瘤形成,改善心功能,促进心肌损伤恢复,有助于提高患者生存率[15-16]。本研究中,C组术后7 d、6个月相角程、相位标准差、半高宽高于A组和B组,左心室射血分数低于A组和B组,且B、C组术后7 d PVI高于A组,术后6个月反常容积消失率低于A组(P<0.05)。充分说明PCI治疗时间可直接影响急性NSTEMI患者的临床效果,较早接受PCI治疗(特别是在发病6 h内)可有效保护心肌组织,抑制心肌梗死扩大及心室重构,确保心室收缩同步性,对改善心功能、预后具有积极意义。分析原因在于急性NSTEMI发病后,PCI治疗延迟患者因室壁瘤部位心肌坏死及左心重构严重,心室舒张、收缩功能明显下降,引起室壁运动障碍,心室收缩同步性遭到破坏,导致心室造影异常。本研究中,随着PCI治疗时间的窗延迟,可见半高宽、相角程、相位标准差不断增高,由此判定PCI时间越早,效果越好。
NT-proBNP作为脑钠肽前体物质,可准确反映机体内BNP信号通路生物活性,其表达水平与心力衰竭严重程度有关[17]。急性NSTEMI患者体内NT-proBNP升高与心肌酶升高不同,其主要有存活心肌细胞合成、分泌,随着患者心室容积扩张、压力超负荷严重程度加剧血清NT-proBNP表达水平显著升高,而左心室室壁张力为其释放的关键因素[18]。cTnI为心肌纤维上特有的收缩蛋白,通常以游离型与结合型两种形式存在于心肌细胞中,当心肌细胞受损,造成细胞膜完整性被破坏后,cTnI可由心肌细胞质释放入血,其水平迅速升高,且随心肌纤维化发展,cTnI持续性入血,故cTnI可作为反映心肌细胞受损的血清标志物,评价心脏疾病严重程度[19]。本研究中,急性NSTEMI患者早期及时接受PCI介入治疗,可显著降低NT-proBNP和cTnI水平。ADMA是一氧化氮合酶内源竞争性抑制物,也是甲基蛋白分解后产物,可抑制一氧化氮生物合成、分泌,进而削弱其抑制血小板聚集、扩张血管、抑制细胞增殖的作用。PAI是组织型纤溶酶原激活物的抑制物,可加速血栓形成,抑制纤溶,相关研究指出,血浆PAI-1活性改变,纤溶活性降低,在急性心肌梗死发生、发展中具有重要作用,与患者预后密切相关[20]。本研究结果显示,急性NSTEMI患者早期及时接受PCI介入治疗可显著降低ADMA和PAI水平。由此可见,心肌梗死后早期PCI介入治疗可及时疏通梗阻动脉血管,促进心肌血流供应恢复、心肌损伤减少、炎症反应减轻,推测其可延缓病情进展,保护心肌,改善患者心功能。另有研究指出,ADMA为心肌梗死患者死亡的独立预测因子,其血清水平与心血管事件发生率密切相关[21]。而本研究C组MACE总发生率高于A组和B组(P<0.05),充分证实了上述观点,提示急性NSTEMI患者早期及时接受PCI介入治疗,可有效降低MACE的发生率。
综上所述,急性NSTEMI合并室壁瘤患者早期及时接受PCI治疗,复通梗死动脉,可促进心肌血流供应恢复,有效减轻心肌损伤,逆转室壁瘤形成,减少MACE发生,在临床治疗中具有重要意义。
