宏基因组测序技术在不同年龄段儿童重症肺炎病原检测中的应用
2021-05-22姚仲伟李美锦林虹苏淑芬吴松韩争争郑亦男广东省妇幼保健院PICU广州511400
姚仲伟 李美锦 林虹 苏淑芬 吴松 韩争争 郑亦男广东省妇幼保健院PICU,广州511400
肺炎是婴幼儿时期发病率和病死率均较高的疾病,以证据为基础的干预措施和管理策略对婴幼儿时期高死亡率的国家来说是很有必要的。而成功管理婴幼儿肺炎取决于早期的诊断和及时有效的治疗。传统临床病原体检测手段有限,临床医生主要依靠婴幼儿时期发病时间和存在的高危因素给予相应的经验性治疗,如果能找到一种检测技术,能够同时进行上千种甚至更多种病原体的检测,无疑对临床治疗是有益的。
有超过90%的儿童呼吸道感染由病毒引起。文献报道,婴儿出生后第1年约50%感染过呼吸道合胞病毒(RSV)[1-3],随着年龄增长感染率有下降趋势[4-7]。腺病毒在我国的感染率也相对较高,婴幼儿时期被感染的概率较大,其中腺病毒7型甚至可导致重症肺炎。又有文献指出,流感病毒感染中3~7岁以流感A为主,但流感B近年来有上升趋势[8-9]。本研究采用宏基因组测序技术(metagenomic next generation sequencing,mNGS)对本院PICU收治的77例重症肺炎患儿的肺泡灌洗液进行检测分析,探讨婴幼儿重症肺炎病原菌在不同年龄段的分布情况。
1 资料与方法
1.1 研究对象选择2019年4月至2020年1月入住本院PICU的诊断为重症肺炎并行纤维支气管镜检查的患儿。研究对象入选标准:⑴1个月<年龄<14岁;⑵诊断为重症肺炎并行纤维支气管镜检查;⑶排除心血管和气管支气管畸形,及先天性支气管肺发育不良。
1.2 诊断标准重症肺炎的诊断标准参照中华医学会儿科分会呼吸学组,结合我国实际情况制定的诊断标准[10-12],具体如下。⑴婴幼儿:腋温≥38.5℃,呼吸频率(RR)≥70次/min(除外发热哭吵等因素影响),胸壁吸气性凹陷,鼻扇,紫绀,间歇性呼吸暂停、呼吸呻吟,拒食;⑵年长儿:腋温≥38.5℃,RR≥50次/min(除外发热哭吵等因素影响),鼻扇,紫绀,呼吸呻吟,有脱水征。
1.3 标本收集收集的标本为肺泡灌洗液,肺泡灌洗液的取样操作为:支气管肺泡灌洗术均要求在局部麻醉下完成,一般选择在病变肺段,若为弥漫性感染,则应选择肺叶中叶或舌叶,对于婴儿则多选择右肺下叶。在行纤维支气管镜操作时,将支气管镜嵌于肺叶的目的片段,利用温无菌生理盐水进行灌洗,总灌洗液量1~3 ml/kg,分3次,同时利用吸引器以25~100 mmHg(1 mmHg=0.133 kPa)的负压将液体回收至无菌的塑料收集器,立即送检,或保存在-80℃的冰箱里,并且及时送检。收集符合入选标准患儿相应的临床信息及病原学检查结果。
1.4 mNGS由广州微远基因生物公司完成,包括DNA和RNA两部分的监测。RNA部分进行了宿主细胞核糖体RNA的去除步骤以提高RNA病毒的检测灵敏度。mNGS技术通过临床样本总核酸提取后,随机引物建库,PCR扩增出该样本中的所有微生物,最后通过对扩增片段的序列测定和比对鉴定具体的微生物种类,然后再扣除正常人群中出现的微生物群落背景,来找到所检测临床标本中可能致病的微生物。
2 结 果
本研究共回顾分析77例重症肺炎肺泡灌洗液标本,其中小于6个月龄36例,6个月~2岁22例,2~5岁13例,大于5岁6例。
小于6个月年龄段36例患儿中有4例检测结果阴性,其余32例检测阳性,阳性率为88.8%,所有标本DNA和RNA共检出39种病原菌,其中混合感染7例,7例混合感染中RSV合并其他病原菌感染的占5例,具体见表1。6个月~2岁年龄段22例患儿均阳性,阳性率为100.0%,所有标本DNA和RNA共检出15种病原菌,其中混合感染3例,副流感病毒合并感染2例,RSV合并感染1例,具体见表2。2~5岁年龄段13例患儿均阳性,阳性率为100.0%,所有标本DNA和RNA共检出7种病原菌,无混合感染,其中腺病毒7型占比明显高于其他病原菌,具体见表3。大于5岁年龄段6例患儿均阳性,阳性率为100.0%,所有标本DNA和RNA共检出6种病原菌,1例混合感染为RSV合并巨细胞病毒感染,具体见表4。
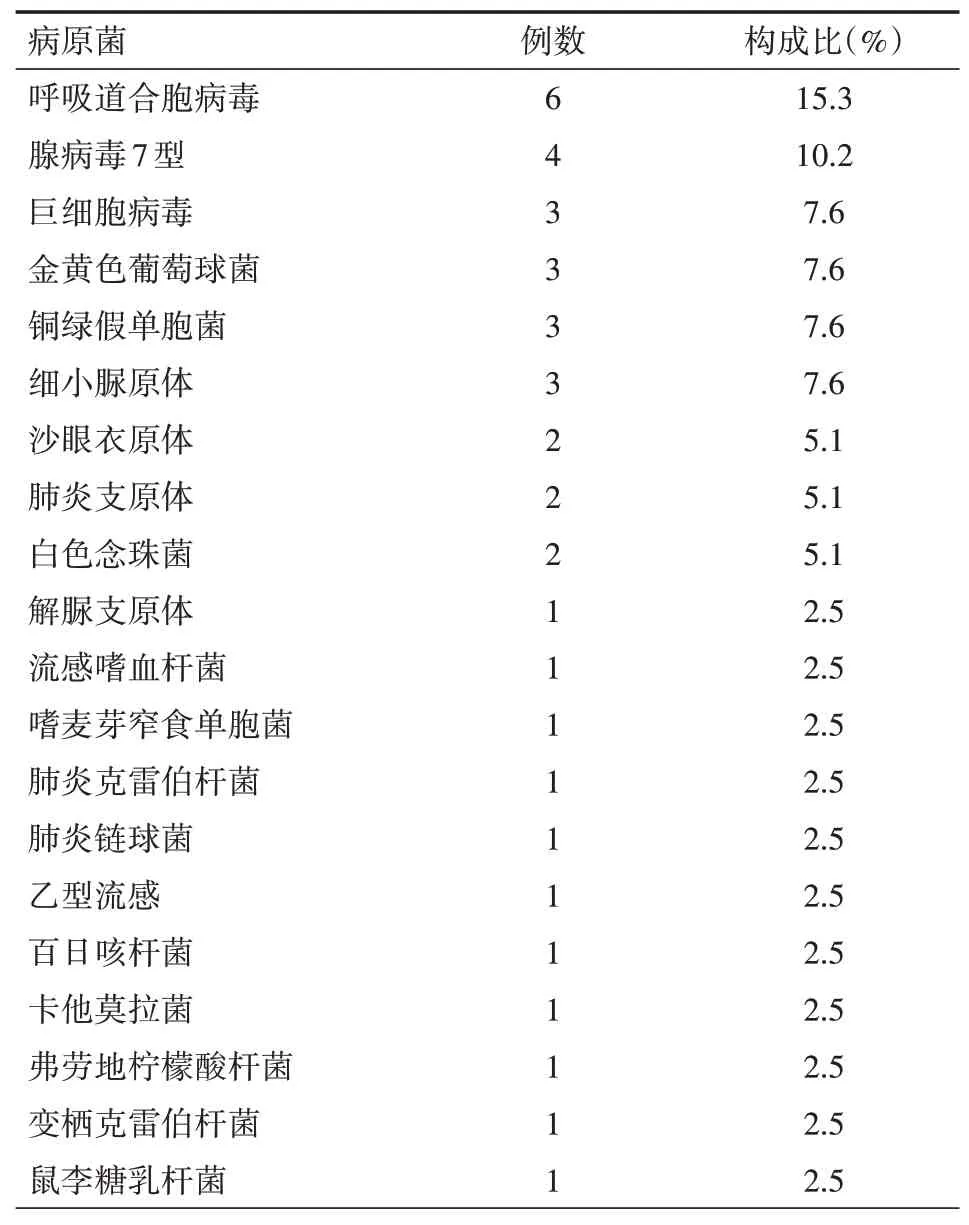
表1 小于6个月组36例重症肺炎肺患儿检出病原菌及构成比

表2 6个月~2岁组22例重症肺炎肺患儿检出病原菌及构成比

表3 2~5岁组13例重症肺炎肺患儿检出病原菌及构成比

表4 大于5岁组6例重症肺炎肺患儿检出病原菌及构成比
3 讨 论
小儿肺炎是婴幼儿时期常见的感染性疾病,发病率高,居住院患儿首位。重症肺炎病死率高达20%~30%,是发展中国家5岁以下儿童死亡的重要原因,明确病原体对治疗及预后有着重要的指导意义。宏基因组测序技术在病原学检测方面有着快速、高效、高灵敏度的特点[13-15]。本文77例患儿在小于6个月年龄段检测阳性率88.8%,其余年龄段阳性率均为100.0%,总阳性率为94.8%,临床依托高效的病原学检测结果精准治疗,77例患儿除1例有先天性联合免疫缺陷病家属放弃治疗签字出院以外,其余76例均治愈出院。
6个月以内的婴幼儿肺炎,特别是重症肺炎或反复出现的肺炎,在排除心血管和气管畸形之后需考虑到宫内感染、产时感染和生后感染,其中生后感染最为常见。多个文献报道,生后1年内RSV感染比例较高,超过50.0%。阿根廷圣胡安省的儿童RSV感染以7个月以内的婴幼儿感染最为多见,常年发病,无明显季节性。本研究显示小于6个月年龄段中RSV检出率占15.3%,另外腺病毒7型10.2%,其次为巨细胞病毒、金黄色葡萄球菌、铜绿假单胞菌、细小脲原体,各占7.6%,沙眼衣原体、肺炎支原体、白色念珠菌各占5.1%,其余病原菌占比较低。数据显示,RSV仍然为婴幼儿最常见感染病原,且容易合并感染,本组患儿中混合感染病例中RSV占71.4%。另外在小于6个月年龄段检出细小脲原体3例,沙眼衣原体2例,解脲支原体1例,此3种病原多为产时感染,回顾此6例病史均为顺产出生,故产时感染的可能性极大。因此,小于6个月婴幼儿重症肺炎病原菌以产后感染和产时感染比例较高。
近年来腺病毒7型导致婴幼儿及儿童重症肺炎较为常见。本研究显示,腺病毒7型在小于6个月、6个月~2岁、2~5岁、大于5岁年龄段分别占10.2%、30.4%、46.0%、16.0%,是所有病原菌中年龄分布最广的,在小于6个月和大于5岁年龄段居第2位,在6个月~2岁和2~5岁年龄段均居第1位,且占比远远高于其他病原菌;说明腺病毒7型在婴幼儿及儿童重症肺炎发病中占重要因素,在各年龄阶段均较多见,特别高发年龄为6个月~5岁。
文献报道,流感病毒近年来有上升趋势[16-20]。本研究显示,各年龄段流感病毒感染均不多见,在6个月~2岁年龄段副流感病毒居第2位,但占比较第1位的腺病毒相差甚远,故流感病毒虽有上升趋势,但导致婴幼儿及儿童重症肺炎尚不多见。
多个国家数据显示,在百日咳疫苗使用前约80.0%的百日咳患者为5岁以下儿童,41.0%为1岁以下婴儿,但在百日咳疫苗使用后这一年龄构成发生了变化[6]。在疫苗覆盖率超过90.0%的国家,百日咳高发人群为3~9岁儿童。我国1991—1997年监测数据显示,95.0%以上的百日咳病例<15岁,其中<7岁和<5岁儿童分别占80.0%和60.0%;2004—2006年监测显示,<7岁儿童占85.0%以上。本研究百日咳杆菌在大于5岁和小于6个月年龄段各检出1例,尚无法得出年龄分布特点,需要更大样本研究或基于百日咳肺炎的专项研究。
卡氏肺孢子虫是一种真菌,广泛寄生于人和哺乳动物肺泡内,在健康宿主体内不引起症状,当机体免疫力下降时才会大量繁殖从而致病。原发性免疫缺陷病感染发生的年龄40.0%在1岁以内,40.0%在1~5岁,15.0%在6~16岁,5.0%发生在成人。本研究显示,2~5岁年龄段检出卡氏肺孢子虫,符合免疫缺陷发病特点。
总之,婴幼儿及儿童重症肺炎随着年龄增长,患者例数逐渐下降,病原菌种类逐渐减少,构成比例也不断变化,通过总结发现不同年龄段病原菌的分布情况,再结合临床征象以求精准、及时掌握重症肺炎患儿病原菌,争取早期诊断与治疗,提高婴幼儿重症肺炎治愈率。
