宫颈癌中EB病毒感染与 P16蛋白表达的相关性
2021-05-18李纳
李纳

摘要:目的:分析EB病毒感染与宫颈癌的关系,探寻P16在宫颈癌中的表达情况,初步揭示P16和EB病毒感染的相关关系,以及与患者临床病理学特征的关系。方法:免疫组化法检测100例宫颈癌患者石蜡标本和30例正常的宫颈标本中P16表达水平,用原位杂交CISH显色技术,检测两组标本的EB病毒的阳性率,进而分析宫颈癌中EB病毒的感染率与P16表达的相互关系。结果:EB病毒阳性表达率在宫颈癌为37 %,正常宫颈组中未检测到EB病毒,两组间的差异有显著性(P < 0.05) 。P16在两组的阳性表达率分别为87 %和13.3 %,两组间的差异有显著性(P < 0.05) ,低分化癌中P16+EBV阳性率为41.67 %,与中高分化的宫颈癌相比较,差异有显著性(P ﹤ 0.05) 。结论:宫颈癌发生发展过程中,EB病毒的感染影响了P16的异常表达,二者可能共同参与宫颈癌的恶性程度病变。但可能没有直接参与宫颈癌细胞的浸润和扩散。
关键词:宫颈癌;P16蛋白;EB病毒;原位杂交CISH;免疫组化
宫颈癌是女性生殖系统恶性肿瘤之一,近年来,宫颈癌的发病率逐年升高,且呈现年轻化趋势[1]。在炎性细胞的持续刺激下,宫颈正常细胞周期调节逐渐失控,抑癌基因过度表达,细胞凋亡紊乱,出现不断的恶性增殖、分化、侵袭和转移 [2]。本研究目的是,在宫颈癌发生发展过程中,EB病毒的感染是否影响了P16蛋白的表达,从而引起细胞周期调节失控,共同参与宫颈癌的恶化进展,为阐明二者在宫颈癌发生、发展中的意义及相关关系提供更充分的科学依据。现报道如下:
1 材料和方法
1.1 一般资料
选取广东省中山市小榄人民医院2017~2021年收治宫颈癌手术患者的癌组织石蜡标本100例为一组,正常宫颈标本30例为一组。年龄30~66岁,平均年龄为(45. 28±7. 85) 岁。纳入标准:经组织病理学检查确诊为慢性宫颈炎且未见宫颈病变。两组年龄比较,差异无统计学意义(P > 0.05) ,具有可比性。本次研究是利用以往临床诊疗中的石蜡标本采集获得,申请了免除受试者知情同意,已获得医院医学伦理委员会审核批准。
1.2 免疫组织化学和EB原位杂交
所有蜡块均经10 %福尔马林固定,常规取材,石蜡包埋,切4 μm厚度,与阳性片同置粘附载玻片,60度烘烤1.5小时。用Dako Envision FLEX PTlink48预处理和AutostainerLink48自动染色系统(修复液和免疫显色试剂均购自广州宝迪科技有限公司) ,按说明书检测。EBER杂交试剂盒(福州迈新生物技术开发有限公司) ,按说明书检测。
1.3 评分标准
P16蛋白的表达以细胞核呈清晰的棕色或细胞核、细胞浆同时呈棕色为阳性,每例随机数10个高倍视野,平均每100个瘤细胞中阳性细胞数在25以上;EB病毒镜下以细胞核内出现棕黄色颗粒为阳性细胞。每例随机数10个高倍视野,平均每100个瘤细胞中阳性细胞数在10以上。
1.4 统计学处理
采用SPSS 20.0统计软件分析正常宫颈、宫颈癌P16和EB病毒阳性率,析因分析EB病毒感染与P16在宫颈癌的发生发展中是否存在协同作用,P < 0.05为差异有统计学意义。
2 结果
2.1 P16蛋白检测率
宫颈癌P16的阳性率87 %(87/100) ,高于正常13.3 %(4/30) ,差异有统计学意义(χ2 = 96.053,P ﹤ 0.01) 。Ⅰ 期和Ⅱ期P16阳性率比较,差异无统计学意义(P > 0.05) ;低分化、有淋巴结转移宫颈癌P16阳性率均高于中高分化、无淋巴结转移的宫颈癌患者,差异均有统计学意义(P ﹤ 0.05) ,见表1。
2.2 EB病毒检测率
正常宫颈未检测到EB病毒,宫颈癌中EB病毒阳性率37 %(37/100) ,差异有显著性(χ2 = 152.837,P ﹤ 0.01) 。淋巴结转移及宫颈癌分期患者中EB病毒的阳性率比较,差异无统计学意义(P > 0.05) ;低分化癌中的阳性率高于中高分化的宫颈癌患者,差异有统计学意义(P ﹤ 0.05) ,见表1。
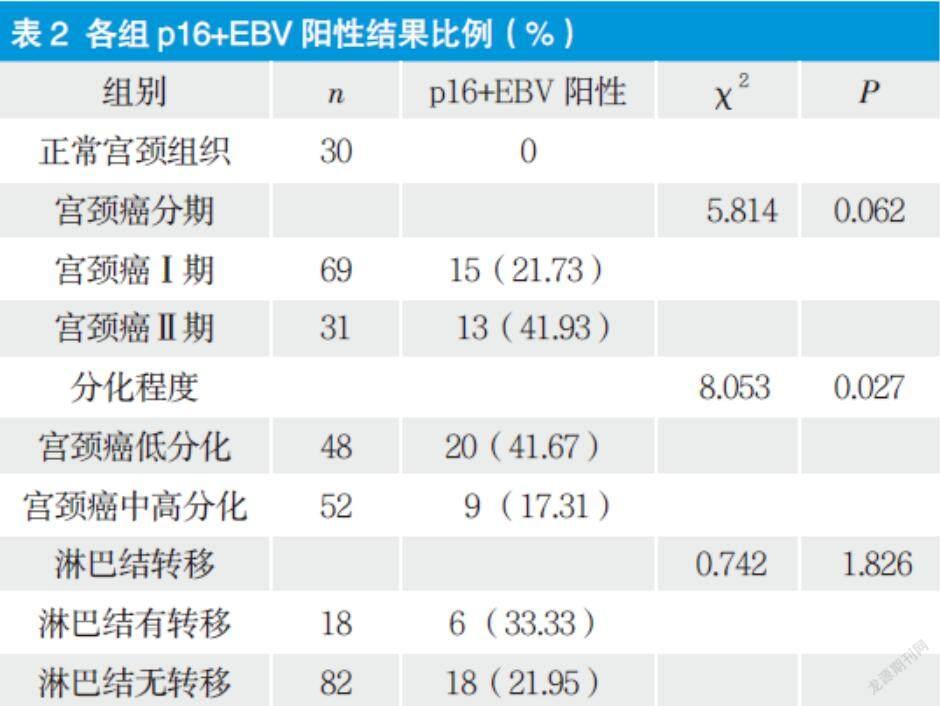
2.3 P16+EBV阳性检测率
宫颈癌Ⅰ期P16+EBV阳性率为21.73 %,与Ⅱ期比较差异无显著性(P > 0.05) ;淋巴结有转移者阳性率33.33 %,与无转移比较,差异无显著性(P ﹤ 0.05) ;低分化癌P16+EBV阳性率为41.67 %,与中高分化相比,差异有显著性(P ﹤ 0.05) ,见表2。
3 讨论
十年来我国宫颈癌患病率由15.1/10万升到 43.3/10万,而2019年广东省女性宫颈癌为49.8/10万,远高于全国水平[3]。宫颈癌病因复杂,与年龄、受教育程度、自我保护意识、卫生条件、性生活史、生殖道感染、生活习惯以及情绪压力等因素均相关[4]。P16位于人类染色体9p21,是周期蛋白依赖性激酶抑制因子,通过抑制细胞周期依赖激酶4和6,促进视网膜母细胞瘤蛋白与转录因子E2F连接,抑制恶变细胞增殖和分化[5~6]。隨着宫颈细胞恶变,P16常出现过表达[7]。本次实验宫颈癌P16阳性为87 %(87/100) ,明显高于正常宫颈13.3 %(4/30) ,恶性越高且转移的患者P16表达程度越高,提示P16参与了宫颈癌的进展与转移,与以往研究相符。EB病毒是一种嗜人类淋巴细胞的γ-1型的疱疹病毒,可以感染T和B或NK细胞,与众多肿瘤的发生有关[8]。EB病毒可辅助诱导宫颈癌发生,在CIN中感染较为常见,特别是CIN3和宫颈癌[9]。SLAWA 等研究表明感染EB病毒可能参与HPV16基因整合并且有助于宫颈癌的发展[10]。有研究肺鳞癌EBER(+) 组,EB病毒感染通过改变P16导致肺上皮细胞的恶性转化[11]。EB病毒感染的胃癌患者,P16基因启动子区域CpG岛高甲基化,导致其表达缺失[12]。P16作为 HPV 病毒感染比较特异的作用位点研究已较明确[13],但宫颈癌中 EB 和P16的关系尚不明确。本次实验发现,正常宫颈没有EB感染,宫颈癌EB阳性率为37 %(37/100) ,提示分化程度越低,感染率越高。低分化癌P16+EBV阳性率与中高分化相比,差异有显著性,分析EB病毒受体并非B细胞表面独有,可存在宫颈上皮细胞中,EB感染可能干扰了P16基因状态,影响P16正常表达,二者共同促进病变及癌细胞的发生发展。但宫颈癌分期以及癌转移中,P16与EB感染阳性之间的差异无统计学意义,表明EB病毒感染没有直接参与宫颈癌浸润和转移,可能与其他因子共同作用,协同促进宫颈癌浸润与扩散。
综上所述,EB病毒的感染可能参与干扰了P16的基因正常状态,二者共同促进了宫颈细胞恶性病变及发生发展,但需要其他因子的协同作用,与P16共同参与宫颈癌细胞的浸润扩散和远处转移。
参考文献
[1]周晖,刘昀昀,林仲秋.宫颈癌二级预防:2016年美国临床肿瘤协会资源分层临床实践指南解读[J].中国实用妇科与产科杂志,2017,33(2):164-170.
[2]黄桢,王艳林,黄利鸣.长链非编码RNA与宫颈癌关系的研究进展[J].生命的化学,2018,38(2):185-190.
[3]国家卫生健康委员会.中国卫生健康统计年鉴2020[M].北京:中国协和医科大学出版社.2020
[4]武丽,李兵,吴云涛,等.广东省农村妇女宫颈癌前病变及宫颈癌影响因素分析[J].现代预防医学,2019,46(19):3509-3513.
[5]Thursky K, Lingaratnam S, Jayarajan J, et al. Implementation of a whole of hospital sepsis clinical pathway in a cancer hospital: impact on sepsis management, outcomes and costs[J]. BMJ Open Qual, 2018, 7(3): e000355.
[6]Odunyemi FT, Ndikom CM, Oluwatosin OA. Effect of nursing intervention on mothers'knowledge of cervical cancer and acceptance of human papillomavirus vaccination for their adolescent daughters in abuja- nigeria[J]. Asia Pac J Oncol Nurs, 2018, 5(2): 223-230
[7]高瑩莹.p16/Ki-67双染检测助力宫颈癌前病变诊断[J].临床与实验病理学杂志,2016,32(9): 966.
[8]de Oliveira D E, Müller-Coan B G, Pagano J S. Viral carcino-genesis beyond malignant transformation: EBV in the progression of human cancers[J]. Trends Microbiol,2016,24(8):649-664.
[9]钟辉,刘锦钰,龙璐雯,马静.HPV/EBV/p63/Ki-67在宫颈上皮内瘤变中的表达及其相关性[J].诊断病理学杂志,2014,2l(9):586-588.
[10]SLAWA S, BARBARA Z, JOLANTA K, et al. Herpesviruses aspossible cofactors in HPV16 related on cogenesis [J]. Acta Biochimica Polonica, 2009,56(2):337-342.
[11]林晓东等.肺鳞状细胞癌中EB病毒感染与P16基因的关系[J].实用医学杂志,2016,32(14):2355-2357.
[12]Koriyama C,Kitajima S,Nomoto M,etal.Loss of p16/CDKN2A protein in Epstein-Barr Virus-associated gastric carcinoma.Oncology,2004,67:81-87.
[13]齐朝阳,陈艳,曾鸿,等.宫颈上皮内肿瘤P16、P53、Ki67、P63的表达与 HPV 感染及其临床意义[J].实用医学杂志,2011,27(20):3638-3640.
