生物可吸收性微型接骨板与微型钛内固定系统治疗下颌骨骨折的临床比较研究
2021-05-14曹凯楠
曹凯楠
(凌源市中心医院口腔科,辽宁 凌源 122500)
下颌骨是颌面部体积最大、最突出的骨骼,易受损伤,且临床统计,不论何时,下颌骨骨折发病率最高。下颌骨是颌面部最重要的组成部位,其附有降颌肌群、升颌肌群,同时下颌牙齿也附于其上,当其出现下颌骨骨折后,会出现骨折端移位,最终影响咀嚼功能[1]。目前,在下颌骨骨折治疗中,主要以坚强内固定技术为主,且金属内固定物应用较广,但应用后,易出现金属过敏反应、骨质疏松、植入物蚀损等现象,从而影响治疗效果,同时还会增加二次手术几率[2]。随着医疗技术的进步,生物可吸收性微型接骨板应用于下颌骨骨折中,取得显著效果[3-4]。本次研究针对比较下颌骨骨折用生物可吸收性微型接骨板与微型钛内固定系统治疗效果,现报告如下。
1 资料与方法
1.1一般资料:选择2018年5月~2019年5月期间凌源市中心医院收治的80例下颌骨骨折患者为研究对象,依据随机数字表法,随机将其分为观察组和对照组,每组40例。对照组男17例,女23例,年龄19~58岁,平均(38.57±8.11)岁,其中颏部骨折、正中联合区骨折、下颌角骨折分别15例、13例、12例;开放性骨折与闭合性骨折分别29例、11例。观察组男28例,女12例,年龄20~60岁,平均(39.14±8.45)岁,其中颏部骨折、正中联合区骨折、下颌角骨折分别14例、13例、13例;开放性骨折与闭合性骨折分别27例、13例。统计对比两组基本资料,差异无统计学意义(P>0.05)。本次研究经过本院医学伦理委员会同意。纳入标准:符合下颌骨骨折者;下颌骨完整性破坏者;牙齿咬合错乱,且出现张口动作受限及吞咽受限者;研究前均知情,并签署同意书者。排除标准:精神疾病者;骨质疏松引起的不良疾病者;恶性肿瘤者;心肝肾功能障碍者;不愿参与研究者。
1.2方法:两组患者均于入院后,完善术前检查,并完成术前全口龈上洁治术,对下颌骨用CT拍摄,以此来拟定手术治疗方案,无手术禁忌证者,开展全身麻醉手术治疗。基于此,对照组(n=40)用微型钛内固定系统治疗,即于患者口腔内作切口,之后在附着龈5 mm以上部位,将黏骨膜切开,充分地暴露骨折端断,将碎骨、血块清除,应用手法骨位,根据下颌骨骨折长度,选择适当长度在钛板,在骨折断端下缘处将钛板固定,并于钛板两端钻孔,之后应用钛钉固定。观察组(n=40)用生物可吸收性微型接骨板治疗,即于患者口腔内作切口,之后在附着龈5 mm以上部位,将黏骨膜切开,充分地暴露骨折端断,将碎骨、血块清除,应用手法骨位,根据下颌骨骨折长度,选择适当地生物可吸收性微型骨接板,并于骨连接板两侧进行钻孔,用螺钉做好固定干预。
1.3分析指标:①术后临床相关指标对比统计[5],即于术后12周日,对头颅侧位做X线检查、CT检查,测量AF-BF距、AXB角。根据AF-BF距、AXB角情况,了解下颌骨骨折的稳定性。②并发症发生率统计对比:包括牙根损伤、局部感染、咬合异常。③预后效果统计对比:应用中华医学会对下颌骨骨折诊疗标准进行评价[6],即:①优秀:下颌骨骨折线全部消失,断端没有移位,张口、吞咽动作正常,下颌骨可能正常活动;②良好:下颌骨骨折线不明显,断端轻度,张口与吞咽恢复正常,下颌骨活动出现轻度受限;③差:下颌骨骨折线明显,断端出现移位,张口、吞咽动作、下颌骨活动出现明显受限现象。(优秀例数+良好例数)÷总例数×100%=预后效果。

2 结果
2.1两组术后临床相关指标对比:观察组AF-BF距、AXB角均高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者术后临床观察指标对比
2.2两组并发症发生率比较:观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
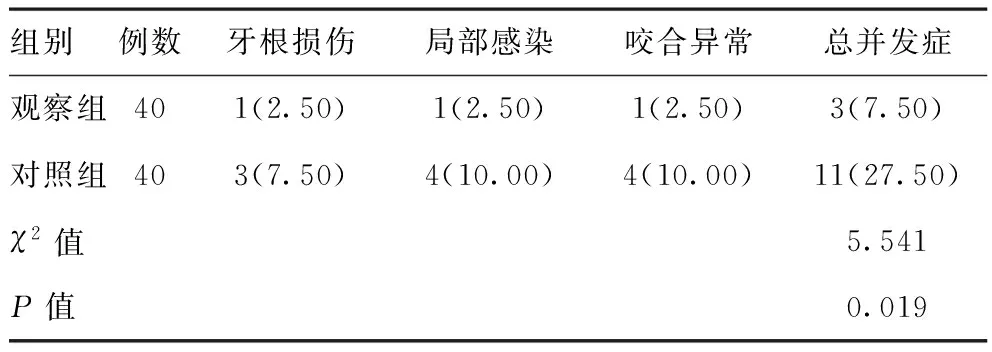
表2 两组患者并发症发生率比较[例(%)]
2.3两组预后情况比较:观察组预后效果好于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者预后效果比较[例(%)]
3 讨论
下颌骨骨折属于目前最常见一种面部骨折类型之一,发病率直线上升,对患者生活质量产生严重影响。颌面部骨折的出现多因跌倒、交通事故等发生,随着我国经济的发展,高速交通工具增加,使得颌面创伤发生率急剧上升。而颌面部属于身体中最暴露的部位之一,其占面部三分之一,面积较大,位置突出,也是颌面部唯一可活动的骨骼之一,其会受多个方面的暴力致伤。目前,临床认为,下颌骨骨折关键治疗环节为正确复位与良好的固定,对恢复患者咬合关系具有重要作用[7-8]。
以往传统的治疗主要以闭合复位或是切开复位等方法治疗,但以上方法均存在某些缺此。如常用的钢丝虽可以任意塑形,且易固定,但其只存在二维方向固定,稳定性较差,影响骨折愈合;颌间固定又会限制患者咀嚼与张口运动,会增加口腔卫生疾病,如牙周炎、牙龈炎等,给患者生活产生不便。随着坚硬内固定技术的进展,在下颌骨骨折治疗上,此方法可以实施三维稳定,改善骨折区环境,保证局部血运恢复的同时可以使骨折区出现直接骨化连接,加快骨折愈合[9]。随着材料的不断进展,固定材料从钛、各种合金等发展到生物可吸收材料。且临床医疗实践表明[10-11],下颌骨骨折常用生物可吸收性微型接骨板、微型钛内固定系统治疗,两者手术方式相同,但因材料不同,故效果不同。生物可吸收性微型接骨板应用于下颌面骨折中,不仅可以促进骨折快速恢复,还可以促进骨折断端紧密的接触,保持骨折处完全贴合;且在治疗上,不需要对其进行加热,即可弯成接骨板,可以随意塑形,让其与骨面可以紧密贴合在一起,有效避免术中断裂现象的出现。微型钛内固定系统手术应用较广,此项材料应用也较广,但其刚性大于质骨,强度过大,与人体骨组织没有匹配,术后会延长患者骨折愈合时间与骨皮质吸收时间,再加上此材料易使患者出现金属过敏反应,增加二次手术取出率,从而影响治疗、预后[12]。因此,生物可吸收性微型接骨板在下颌骨骨折治疗中,应用效果要远高于微型钛内固定系统。
综上所述,下颌骨骨折用生物可吸收性微型接骨板与微型钛内固定系统治疗,前者效果远高于后者,更值得推广。
