盆腔脓肿合并子宫内膜异位症38例临床特点分析
2021-05-11刘朝晖
陈 菁 刘朝晖 卢 丹
首都医科大学附属北京妇产医院/北京妇幼保健院(100026)
盆腔炎性疾病(PID)是女性上生殖道感染性疾病[1]。盆腔脓肿是盆腔炎中较严重的类型。子宫内膜异位症是常见的妇科良性疾病之一,育龄女性发病率为3%~15%[2]。Grammatikakis等[3]对子宫内膜异位合并感染的病例进行了7年的回顾性研究,表明子宫内膜异位症女性患PID的风险增加。与没有子宫内膜异位的女性相比,患有子宫内膜异位的女性盆腔感染倾向于更严重和病程更长。本研究回顾性分析本院妇科收治的盆腔脓肿患者临床资料,对其中合并子宫内膜异位症病例进行临床特点分析。
1 资料与方法
1.1 研究对象
对本院病案资料库进行检索,2014年7月-2019年6月以“盆腔脓肿”、“输卵管积脓”、“输卵管卵巢脓肿”、“卵巢脓肿”、“PID”为出院主要诊断的病例,共80例。剔除二次住院病例,最终纳入盆腔脓肿病例70例。其中合并子宫内膜异位症38例(观察组),单纯盆腔脓肿32例(对照组)。本研究经本院伦理委员会审批。
1.2 研究方法
对纳入70例患者临床资料及诊疗过程进行分析。PID诊断标准[4]满足以下条件之一:①子宫压痛;②附件压痛;③子宫颈举痛。附加标准:同时满足下列1项:①口腔温度≥ 38.3℃;②子宫颈或阴道脓性分泌物;③阴道分泌物显微镜检查有白细胞增多;④红细胞沉降率升高;⑤C-反应蛋白水平(CRP)升高;⑥实验室检查证实有子宫颈淋病奈瑟菌或沙眼衣原体感染。观察组38例中,20例根据术中情况及术后病理明确诊断;10例合并子宫腺肌病;8例既往行腹腔镜下卵巢子宫内膜异位囊肿剔除术,术后随访中发现卵巢子宫内膜异位囊肿复发,此次病程中出现发热、查体可见宫颈口脓性分泌物,经阴道超声及盆腔磁共振提示盆腔囊性或囊实性肿物较前增大或增多,经抗菌药物治疗后症状及肿物均有好转,考虑为盆腔脓肿合并子宫内膜异位症。对照组32例中,5例手术后病理提示除外合并子宫内膜异位症,27例既往无子宫内膜异位症病史,经阴道超声及盆腔磁共振提示盆腔囊性或囊实性肿物,经抗生素药物保守治疗后肿物消失,考虑为单纯盆腔脓肿。
1.3 统计学方法
2 结果
2.1 两组一般情况和临床表现
观察组年龄(36±8岁)与对照组(37±8岁)无差异(P=0.454)。两组临床表现以发热、腹痛、发现盆腔包块为主。观察组与对照组入院白细胞计数(16.75±5.35、14.75±5.54)×109/L,入院体温(38.48±0.78、38.35±0.75)℃无差异(P>0.05);观察组与对照组入院CRP(123.32±73.29、83.13±80.50)mg/l及盆腔包块直径(7.76±5.70、4.25±4.05)cm均高(P<0.05)。两组不孕症(P=0.036)、发病处于月经期(P=0.035)、消化系统症状(P=0.021)占比存在差异,其他资料比较无差异(P>0.05)(表1)。
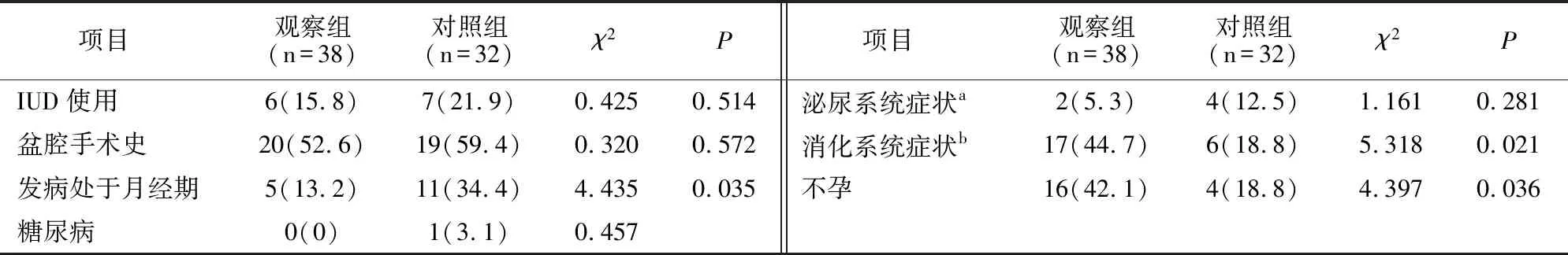
表1 两组一般资料比较[例(%)]
2.2 病原体检测情况
观察组中18例行病原体检测,检测率47.4%,包括脓液培养、血培养、宫颈分泌物培养,3例阳性,分别1例为多重耐药大肠埃希菌,1例为铜绿假单胞菌,1例为链球菌。对照组中16例行病原体检测,检测率50.0%,2例为阳性,均为大肠埃希菌。两组各有11例行阴道分泌物检查,检测率分别为28.9%、34.2%,观察组3例阳性,2例为细菌性阴道病、1例为光滑假丝酵母菌性阴道炎;对照组2例阳性,1例为细菌性阴道病、1例为细菌性阴道病合并滴虫阴道炎。两组中沙眼衣原体、淋病奈瑟菌检测共19例,检测率27.1%,均为阴性。
2.3 治疗效果
70例患者入院后均首选抗生素静脉给药治疗,首选二、三代头孢联合甲硝唑静脉输注,头孢类药物过敏改用喹诺酮类抗生素药物。若病原体检测阳性,根据药敏试验结果调整抗生素药物。对静脉药物治疗72h后症状、体温、血白细胞水平、盆腔包块无好转或加重行手术治疗。观察组有5例因抗生素药物治疗后症状缓解,但盆腔包块增大行急诊手术,术中见子宫及附件与肠管粘连,肠管受累,肠管壁水肿,表面布满脓苔,大网膜包裹粘连,其中2例术中肠管浆肌层轻度损伤修补后恢复良好,随访6个月无复发;1例行B超引导下穿刺抽脓,经阴道后穹窿抽出子宫后下方包块脓液300ml,术后临床症状明显缓解,联合静脉抗菌药物治疗14天后好转出院,出院后2个月因“子宫腺肌病”入院行全子宫双输卵管切除术。对照组有2例因抗菌药物治疗效果不佳行急诊手术,两组急诊手术率无差异(P=0.442)。观察组有15例因门诊随访中见盆腔包块持续存在二次住院择期手术,术中均见盆腹腔粘连严重,但并无肠管受累。其中2例术中见形成卵巢脓肿,而对照组二次住院手术仅3例且未发现有卵巢脓肿病例。观察组二次住院手术率高于对照组(39.5%、9.4%)(P=0.004)。观察组中有6例(15.8%)盆腔感染复发,对照组中有4例(12.5%)盆腔感染复发,两组复发率无差异(P=0.695)。
2.4 转归指标
两组体温正常时间、血象正常时间、腹痛好转时间、首次住院天数比较均无差异(P>0.05)(表2)。
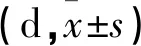
表2 两组转归时间比较
2.5 随访
随访 6~48个月,观察组共随访到 35例(92.1%,35/38)。16例合并不孕症患者中1例经静脉抗菌药物治疗后好转出院,后择期行腹腔镜卵巢囊肿剔除术,术后2年自然妊娠,但孕23周胎死宫内行引产手术,2例现处于辅助生殖周期中,至今未发生盆腔感染复发。对照组共随访28例(87.5%,28/32),其中3例经抗生素治疗后复发,再次入院后行手术联合抗生素治疗后痊愈。
3 讨论
3.1 盆腔脓肿合并子宫内膜异位的发病病原体特点
子宫内膜异位症是一种慢性免疫炎症性疾病[5-6],发病机制尚未明确。有研究表明[7-8],其免疫炎性反应异常和病原体感染参与了疾病病理形成。盆腔子宫内膜异位症病灶中或卵巢子宫内膜异位囊肿所含的陈旧性血液是细菌的良好培养基,使细菌易于扩散。本研究中对照组发病处于月经期比例高于观察组,综上原理认为:即便是在非月经期,子宫内膜异位症患者盆腔感染的易感性高于正常女性。Grammatikakis等[3]发现,子宫内膜异位症女性的PID患病率高于一般人群,但该研究仅针对因卵巢子宫内膜异位囊肿手术的女性;Khan 等报道,子宫内膜异位症妇女的月经血中大肠杆菌菌落的形成高于对照妇女[9-11]。因此,子宫内膜异位症妇女的月经血可能是另一种感染源。刘玉婷等[12]研究发现卵巢子宫内膜异位囊肿合并感染者大肠埃希菌阳性培养率高于单纯感染组,常见的病原菌为大肠埃希菌。本研究病原体检测34例,由于抗生素药物的早期应用,脓液细菌培养、分泌物培养及血培养可呈阴性,本研究中两组病原体培养阳性率仅14.7%。其中3例为大肠埃希菌、1例为铜绿假单胞菌、1例为链球菌,阳性率并不高。提示临床医师重视抗生素药物应用前留取多部位标本培养,如血培养、宫颈分泌物培养等,多次采集标本培养以获指导抗生素药物应用,在得到病原体及药敏结果前仍宜选用广谱抗生素药物,特别是对革兰阴性杆菌敏感药物。
3.2 盆腔脓肿合并子宫内膜异位的临床特点
盆腔脓肿合并子宫内膜异位症的一般临床表现为发热、腹痛及盆腔包块。本研究中与对照组相比,观察组盆腔包块直径较大。Akkurt等[13]对76例盆腔脓肿病例研究后发现,接受手术治疗的20名患者中有18名脓肿直径>5cm,且较抗生素药物治疗组盆腔包块的直径大。提示盆腔脓肿的直径大小与治疗的转归有关。因此,在临床工作中,发现盆腔包块直径较大,特别是包块>5cm的盆腔脓肿病例,需考虑合并子宫内膜异位可能性,需结合病史及妇科查体明确诊断。
本研究中观察组不孕发病率高于对照组,应该是基于子宫内膜异位症疾病本身的原因,提示如发现盆腔脓肿患者存在不孕症,要警惕是否合并子宫内膜异位症。
本研究观察组CRP升高更明显,提示合并子宫内膜异位症的盆腔脓肿引起的感染程度更重。CRP是机体受到感染或组织损伤时血浆中一些急剧升高的蛋白质,在炎症感染时与白细胞升高呈正相关,但早于白细胞升高,其升高幅度与感染的程度呈正相关,敏感性极高。已知PID和TOA患者会发生白细胞增多和CRP水平升高[13]。在最近研究中,有人建议将CRP作为预测急性PID的严重程度的标志物,并发现CRP>11.5mg/L是PID严重程度的良好标志[14]。有研究[15]通过实验室检测来预测盆腔脓肿手术干预,发现CRP阈值为24.5mg/L来预测手术的敏感性为67.7%,特异性为76.4%。同时评估盆腔脓肿患者的白细胞水平发现,并不能作为预测手术干预的指标。在盆腔脓肿诊断及治疗中,临床医师可通过动态监测血清CRP变化评估治疗有效性,当抗生素药物疗效欠佳时需及时手术干预。
有研究[12]报道盆腔脓肿合并子宫内膜异位症的感染性休克发生率(12%)高于对照组(2%),提示盆腔脓肿合并子宫内膜异位引起的感染更严重,这与本研究发现的结论相符。故临床工作中对于盆腔脓肿患者,结合其痛经、性交痛、不孕病史及查体,判断合并子宫内膜异位症的可能性,更早明确诊断有助于获得更满意的临床结局。
3.3 盆腔脓肿合并子宫内膜异位症的治疗特点
由于广谱抗生素药物的足量和及时应用,可获得良好效果。但本研究复发的病例均来源于保守治疗组,手术患者未见复发。观察组患者需再次入院手术治疗比例高于对照组。提示子宫内膜异位症包块会持续存在,对于合并卵巢子宫内膜异位囊肿患者,彻底去除病灶是治疗的重要内容[16]。从术中情况可知,因子宫内膜异位症可致盆腔粘连严重,且急性感染期局部组织充血水肿,更增加了手术的难度。
关于急性期穿刺引流,张瑞等[17]研究结果表明穿刺引流是有效治疗化脓性盆腔炎的方法之一,尤其适用于病情复杂、手术难度高等不宜手术的患者。本研究中1例行脓肿穿刺引流后获得了较满意临床疗效,故脓液清除后,足量有效的抗生素药物治疗亦可获得良好疗效。但国内刘玉婷等[18]研究认为单纯穿刺引流联合静脉抗生素药物对该病治疗疗效不佳,应积极手术治疗,彻底切除病灶。但由于临床病例较少,仍需积累更多病例综合分析。
综上所述,盆腔脓肿是妇科急诊之一,临床合并子宫内膜异位症的盆腔脓肿发病有上升趋势[19],病情较单纯盆腔脓肿复杂且发病早期缺乏特异性症状及体征,易致延误诊治。对既往有子宫内膜异位症病史、合并痛经、性交痛、不孕症及查体发现后穹隆触痛结节的盆腔脓肿患者,应考虑合并子宫内膜异位症可能。可通过B超引导下穿刺引流联合静脉抗生素药物治疗以迅速改善症状,适用于脓肿位置较低患者。合并子宫内膜异位症者,静脉抗生素药物保守治疗治愈者亦有较高复发可能,仍需彻底切除子宫内膜异位症病灶;亦可考虑抗生素药物治疗的同时手术治疗[18],虽然手术困难、盆腔粘连重,但及时手术治疗预后较满意。随访中更应关注生育情况,对无法自然妊娠者尽快行辅助生殖。
