单孔腹腔镜技术在十二指肠溃疡穿孔修补术应用过程中的疗效分析
2021-05-11李湘波
李湘波
湖南省长沙市第三医院 410015
消化性溃疡穿孔(Perforation of peptic ulcer,PPU)是普外科急腹症中较为常见的一类疾病[1],其中十二指肠溃疡穿孔的发生更为常见。随着十二指肠溃疡侵蚀程度的加深,逐渐突破黏膜层、黏膜下层、肌层、浆膜层从而最终诱发十二指肠溃疡穿孔的发生,是消化性溃疡并发症中较为严重的一种。其病情进展迅速、严重程度危急,常伴有大出血、感染性休克,严重情况下可危及生命[2]。随着腹腔镜技术的发展,微创手术治疗十二指肠溃疡穿孔的手术方式在临床已经得以普及。伴随着对微创和美容的更高追求,在十二指肠溃疡穿孔修补术中,经脐单孔腹腔镜技术所表现的创伤程度低、术后瘢痕少等优点愈发凸显[3]。本文对比分析单孔腹腔镜和常规多孔腹腔镜两种手术方式治疗十二指肠溃疡的临床效果,以期对十二指肠溃疡穿孔修补术的手术方式选择提供相应指导。
1 资料与方法
1.1 一般资料 选取2016年12月—2019年12月于我院就诊的十二指肠溃疡穿孔行腹腔镜手术治疗并符合本文纳入标准的84例患者相关临床资料,依据手术方式不同分为观察组和对照组。观察组采用单孔腹腔镜十二指肠溃疡穿孔修补术手术方式,共计42例,男17例,女25例,年龄25~63岁,平均年龄(49.3±12.6)岁,穿孔时间2.4~5.6h,平均时间(4.3±0.8)h,穿孔直径0.4~1.3cm,平均直径(0.8±0.2)cm。对照组采用常规腹腔镜十二指肠溃疡穿孔修补术手术方式,共计42例,男21例,女21例,年龄27~64岁,平均年龄(51.6±7.5)岁,穿孔时间1.8~5.7h,平均时间(4.1±1.3)h,穿孔直径0.5~1.6cm,平均直径(0.9±0.4)cm。经统计学分析,两组患者一般情况无明显差异(P>0.05),相关临床资料数据具有可比性。本研究符合《世界医学协会赫尔辛基宣言》相关伦理学要求。
1.2 选择标准 (1)纳入标准:患者生命体征平稳,既往消化性溃疡病史,查体具备十二指肠溃疡穿孔的临床表现,年龄为18~65岁,影像学检查提示膈下游离气体,且穿孔时间符合十二指肠溃疡穿孔修补术要求。(2)排除标准:患者为未成年人或高龄患者,存在手术禁忌证,既往腹部手术史,合并其他系统功能障碍,存在并发症。
1.3 治疗方法 两组患者均由熟练掌握腹腔镜操作技术的同一治疗组医生进行手术操作,由高年资麻醉科医师对其病情进行相应评估后,常规留置胃管及尿管后均采用气管插管全身麻醉处理。医生、护士、麻醉师团队经验丰富,合作默契。患者取平卧位,根据手术需要可调整患者头脚高低、左右倾斜等体位关系,CO2气腹压≤12mmHg(1mmHg=0.133kPa,气腹压根据患者麻醉监测情况可做适当调整)。常规消毒铺巾后,观察组患者于脐部上缘皮肤做一大小约1.5cm横向切口,插入气腹针后使之成功建立气腹,然后于切口部左右两侧放置trocar观察孔与操作孔。维持腹压稳定后,经腔镜探查证实并寻得溃疡穿孔位置后,于十二指肠溃疡穿孔上方0.5cm始进针至溃疡下方0.5cm处出针缝合十二指肠肠壁全层。对照组于脐部做一1cm切口,同时于左侧腋前线肋缘下2cm、左锁骨中线平脐处分别做合适大小切口。分别置入相应大小trocar后,由镜头探查寻得溃疡位置后,经主辅操作孔配合操作,间断全层缝合溃疡穿孔部位。两组患者视病情严重程度决定是否需要行腹腔冲洗及留置引流管,术后均行禁食水、胃肠减压、抑酸、抗感染及营养支持等常规处理。
1.4 观察指标 对比分析两组患者手术时间、出血量、排气时间、住院时间、卧床时间、切口感染率、镇痛剂使用率、腹腔并发症情况。

2 结果
2.1 手术相关指标 两组手术时间、出血量比较差异无统计学意义(P>0.05);观察组排气时间、住院时间、卧床时间均短于对照组(P<0.05),见表1。
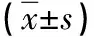
表1 两组手术相关指标对比
2.2 术后不良反应及镇痛剂使用情况 观察组术后切口感染率、腹腔并发症发生率及镇痛剂使用率均较对照组低,差异具有统计学意义(P<0.05),见表2。
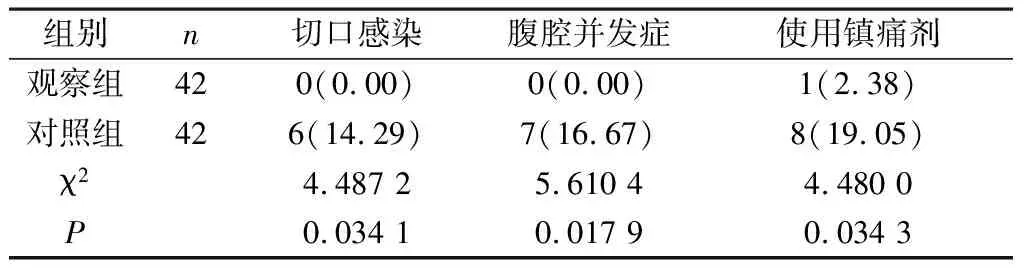
表2 两组术后不良反应及镇痛剂使用情况对比[n(%)]
3 讨论
十二指肠溃疡穿孔是常见普外科急腹症,病情进展迅速、程度危急,常伴出血、感染甚至死亡。溃疡穿孔发生后,肠腔内部的消化液、食物经溃疡穿孔部进入腹腔后产生化学性腹膜炎、细菌性腹膜炎。而针对该病的临床治疗,着重点主要在及早关闭溃疡穿孔,制止腹膜炎进展。十二指肠溃疡穿孔的治疗方式上常以外科手术治疗为主[4],与早期临床应用较多的胃大部分切除术不同,目前临床主要为十二指肠穿孔修补术。实施单纯溃疡穿孔修补术对患者自身创伤较小,恢复快,手术并发症少[5]。随着腹腔镜技术及腹腔镜器械的不断发展,腹腔镜外科技术的临床应用逐渐得以普及。这使得该病手术方式自传统开腹修补术、常规腹腔镜修补术,现已逐步发展至单孔腹腔镜修补术。
单孔腹腔镜技术具备着腔镜技术较开腹手术的微创优势、快速明确诊断、直观病情严重程度以及患者术后疼痛轻、恢复快等特点,同时具备着进一步微创化、缩短住院时间、减少创伤、降低感染风险等优势。也将术后切口瘢痕留置于脐部,具有很强的隐蔽性,较大程度提高了术后的美观效果。本文结果显示,两组手术时间、出血量比较差异无统计学意义(P>0.05)。这表明,单孔腹腔镜技术并未明显增加手术难度,同时对机体的创伤也并未增加。较之常规腹腔镜治疗方式,单孔腹腔镜治疗方式并未存在明显手术复杂性提升的问题。其次,观察组在排气时间、住院时间、卧床时间方面均优于对照组(P<0.05)。这表明,单孔腹腔镜技术的应用使得患者的胃肠功能恢复加快,病情好转治愈速率得以提升。减少住院时间以及卧床时间,也降低了住院费用及并发症发生风险,有助于进一步减轻患者经济压力,提高患者生活质量。在术后不良反应及镇痛剂使用情况方面,观察组术后切口感染率、腹腔并发症发生率及镇痛剂使用率均较对照组低,差异具有统计学意义(P<0.05)。这表明,单孔腹腔镜技术在术后具有降低感染及腹腔并发症风险、减少麻醉镇痛药物使用的优势。
单孔腹腔镜技术所展露的独特优势,使得更多的临床医生愿意选择该术式进行手术治疗。但单孔腹腔镜技术的应用也存在着其自身发展的局限性。首先,对临床医生来说单孔腹腔镜技术具有更长的学习曲线[6]。最主要的难点即为单孔设置所导致器械间相互干扰产生的“筷子效应”以及对手术操作者单手缝合技术的高要求。单孔条件限制了操作活动空间以及视野条件,所有器械均需在统一操作孔内工作使得手术三角消失。由于缺少吸烟孔道,使得视野清晰度也存在一定问题。针对“筷子效应”,也可在器械选择上做出努力。例如,前部呈弯曲的形状则更有利于术者避免该项不利影响[7]。近年来随着对缝合器具及技术的不断研究探讨,例如使用倒刺线、可吸收线、腹腔镜辅助缝合钩针、机器人辅助的应用等[3,8-9],大大降低了单孔腹腔镜缝合过程中的难度,更有利于单孔腹腔镜技术的推广应用。其次,对于患者来说术后脐疝等并发症风险也在提升。针对肥胖患者、老年患者、合并有糖尿病及原有脐疝患者,在选择单孔腹腔镜术式时都要慎重考虑术后并发脐疝的风险。虽然单孔腹腔镜技术目前存在一定的自身局限性,但追求高标准美容患者以及部分特殊从业患者则更倾向于选择单孔腹腔镜技术。
综上所述,在十二指肠溃疡修补术中,单孔腹腔镜技术并未增加操作时间和出血创伤,却具有明显缩短患者住院时间、加快恢复进程、减少术后不良反应和镇痛麻醉药物使用率的优势特点。但由于单孔腹腔镜技术目前所具备的器械干扰、高难度缝合、术者学习曲线延长、术后并发脐疝风险等局限性,使得临床医生在选择该术式时仍需慎重考虑患者实际情况,不能单纯为了美观而选择该术式,需具体分析患者病情需要而决定是否采用单孔腹腔镜技术行十二指肠溃疡修补术。
