鼻内镜下鼻部手术患者术后早期少量饮水效果观察
2021-05-10
(1.潍坊医学院附属医院 山东潍坊261041;2.潍坊医学院)
临床普遍认为全麻手术患者术后过早进饮食可能引发多种不良反应,如呕吐、恶心、误吸等。但目前已有相关研究证实,患者术后如果过度限制饮食,会导致患者饥饿、口渴,甚至发生低血糖、术后头痛、低血容量、电解质紊乱及脱水等严重后果,增加患者负性情绪,不利于患者预后[1]。也有研究证实,全麻术后86%的患者有饮水意愿[2]。近年来,医疗技术不断发展,麻醉及相关技术持续进步,围术期护理理念也逐渐改进。中国医师协会麻醉学医师分会制订的《促进术后康复的麻醉管理专家共识》[3]中明确说明,患者术后应该尽早下床活动并且进饮进食。鼻内镜术后患者需在鼻腔填塞膨胀海绵止血,患者必须张口呼吸,直接导致患者口咽舒适度降低。本研究在快速康复外科理念的指导下,在客观判断麻醉恢复情况的基础上,探讨鼻内镜手术患者术后早期少量饮水的安全性及患者口咽舒适度。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年7月1日~10月31日在潍坊医学院附属医院行鼻内镜下手术的81例患者为研究对象。纳入标准:①鼻内窥镜下全身麻醉的鼻部手术患者;②美国医师协会ASA分级Ⅰ~Ⅱ级的患者;③Steward苏醒评分为6分的患者;④吞咽、咳嗽反射未见异常,术前禁饮6 h、禁食12 h的患者;⑤意识清醒且能正常交流的患者;⑥肌力Ⅴ级,无术后并发症的患者;⑦无术后饮水禁忌证的患者;⑧无咽炎、口腔溃疡的患者;⑨体质指数(BMI)<28.9的患者。排除标准:①身体状况较差的患者;②伴有吞咽困难、胃肠道疾病史的患者;③术后有特殊体位需求要求制动的患者;④合并糖尿病的患者。患者自愿参加本研究并签署知情同意书。本研究所有实验内容及步骤均已获得医院伦理委员会的批准。将2020年7月1日~8月31日的41例患者作为对照组,男23例、女18例,年龄(44.34±12.25)岁;BMI(23.45±3.01);手术时长(67.70±7.19)min;术中失血量(10.92±2.65)ml;术中输液量(465.73±39.64)ml。将2020年9月1日~10月31日的40例患者作为观察组,男24例、女16例,年龄(43.52±10.93)岁;BMI(23.31±3.03);手术时长(65.25±10.07)min;术中失血量(10.54±2.41)ml;术中输液量(458.76±41.21)ml。两组一般资料比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 组建团队 组建研究团队。包括麻醉科副主任医师1名、麻醉科主治医师1名、耳鼻喉科主任医师1名,主要负责评估患者身体情况及具体病情;耳鼻喉科护士长1名,主要负责相关护理及技术支持;恢复室主管护师1名,主要负责制定并监督干预方案的执行;恢复室护师(临床护理经验≥5年)2名,负责术后访视和收集数据。
1.2.2 术后评估 患者术前均接受常规辅助检查,均采用全身麻醉方式,手术室内均达到拔管指征并成功拔管,生命体征平稳后进入麻醉后监测治疗室,由恢复室麻醉医生负责保证患者意识清醒,吞咽功能恢复,并进行Steward苏醒评分。评分包括患者清醒程度、患者呼吸道通畅程度以及肢体活动能力等,每项指标分3个等级,分别计0、1、2分,每例患者三项评估得分结果相加为Steward苏醒评分总得分,总得分≥4分为苏醒,总得分<4分表示患者仍未苏醒,麻醉药物停止时间至评分≥4分过程中所消耗的时间称为苏醒时间。
1.2.3 干预方法
1.2.3.1 对照组 当患者有饮水意愿时,采用湿润的无菌纱布擦拭患者嘴唇,术后6 h内禁饮食。同时,给予患者心理安慰,缓解其焦虑、紧张情绪。
1.2.3.2 观察组 患者生命体征稳定并且感觉口干时,根据医生意见给予少量饮水。方法:饮水时患者取半坐卧位,床头抬高15°~30°,患者头偏向一侧,用20 ml无菌注射器抽吸37 ℃左右的饮用水,由护士分次从患者口角处缓慢注入。首次饮水时先湿润患者口唇,从口角缓慢注入5 ml,观察患者吞咽反应情况,若吞咽良好、无呛咳等不适并且患者仍有饮水意愿,再分次饮水10 ml,记录患者饮水时间和饮水量,如无不良反应且生命体征稳定,则将患者转移回病房,注意单次饮水不能超过50 ml,且连续饮水间隔时间应>2 h。
1.3 观察指标 ①饮水意愿:询问患者是否想要饮水,回答“是”或“否”。②口咽舒适度:采用数字评分法(NRS)让患者自行评估口干程度。③不良反应:统计患者恶心、呕吐、误吸等不良反应发生情况。
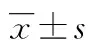
2 结果
2.1 两组术后饮水意愿比较 观察组35例患者有饮水意愿,占87.5%;对照组37例患者有饮水意愿,占90.2%。两组比较差异无统计学意义(χ2=0.154,P=0.694)。
2.2 两组干预前后口咽舒适度自评得分比较 见表1。

表1 两组干预前后口咽舒适度自评得分比较(分,
2.3 两组不良反应发生率比较 患者早期少量饮水后6 h内,观察组发生恶心3例(7.5%),对照组发生恶心6例(14.6%)。两组比较差异无统计学意义(χ2=1.043,P=0.307)。
3 讨论
3.1 术前禁饮食的影响 传统手术护理是在患者术前禁饮食,以规避胃肠道不良反应,但是长时间禁饮食会导致患者产生恶心、呕吐、嗜睡等不良反应。有研究表明,术前禁饮食的必要性逐步降低,从生理学角度来说,长时间禁饮食是非必要的[4]。
3.2 术后饮水意愿调查 术中很多因素会导致患者出现饮水意愿,包括注射抗胆碱药物会抑制患者腺体分泌、术中失血失液等,均会导致患者唾液分泌减少。有文献报道,很多患者在全麻过程中会出现饮水意愿,但是受到传统围术期护理方式的影响,有较强保护意识,只有六成患者想要饮水[5]。本研究中,观察组87.5%术后有饮水意愿,对照组90.2%术后有饮水意愿,两组比较差异无统计学意义(P>0.05)。分析原因与以下因素有关:患者术前长时间禁饮食,术中失血、失液,使用阿托品类药物抑制腺体分泌,插管及填塞海绵使患者必须张口呼吸。
3.3 早期少量饮水可增加患者口咽舒适度 现代医学技术迅速发展,围术期护理也随之快速进步,全麻患者术后早期少量饮水能缓解口咽不适,增加舒适度[6]。有研究显示,早期进食进水可降低患者口干、饥饿发生率,提高患者口咽舒适度[6]。本研究结果显示,观察组口咽舒适度自评得分高于对照组(P<0.01)。说明术后早期少量饮水能改善患者口咽不适,既满足了患者的饮水需求,也体现了对患者的人文关怀。
3.4 早期少量饮水不会增加术后不良反应 患者术后不良反应的发生因素较多,包括麻醉用药、手术方式、麻醉方法等[7]。本研究结果显示,两组术后不良反应发生率比较差异无统计学意义(P>0.05)。这与相关研究[8]结果类似。说明早期饮水不会增加鼻内镜手术患者不良反应。分析原因:①由于鼻内镜手术不涉及患者消化系统,所以术后早期饮水不会增加患者胃肠道不良反应。②现代医学中,麻醉的可控性及安全性已经迅速提升,患者术后恢复时间缩短,为术后早期饮水提供了可行性。③在实际饮水前,患者经完善有效评估,并且各项生命体征稳定,患者Steward评分为6分,饮水时床头抬高15°~30°,保证安全饮水。
3.5 不足及展望 本研究有一定局限性,选取的样本数量较少,我们仍然需要寻找更多医学证据完善术后饮水方案,在之后的研究中,我们会展开大样本多中心研究,寻找更多理论依据,在充足的研究证据基础上,制定适用于不同手术部位、不同术式、不同麻醉方式的术后饮水方案,提高患者舒适度,促进患者快速康复。
