FS-LASIK矫正不同程度近视术后角膜高阶像差的早期变化
2021-05-10任雁琳史春生
任雁琳,史春生,姜 波
0引言
飞秒激光制瓣准分子激光原位角膜磨镶术(femtosecond laser-assistedinsitukeratomileusis,FS-LASIK)因具有良好的安全性、有效性及稳定性,受到了越来越多近视患者的青睐[1-2],现已成为角膜屈光手术的主流。FS-LASIK术后绝大多数患者可以获得较为满意的视力,但在矫正低阶像差,提高视力的同时也引入了大量的高阶像差,患者出现眩光、光晕及暗视力下降等视觉质量问题[3]。以往对FS-LASIK术后角膜高阶像差的研究多侧重于整体角膜或角膜前表面高阶像差的变化[4-5],角膜后表面高阶像差的变化鲜有报道。基于此,本研究对不同程度近视患者FS-LASIK术后角膜前后表面和整体角膜高阶像差的早期变化进行探讨。
1对象和方法
1.1对象随机选取2018-12/2019-12在我院行FS-LASIK手术的近视患者129例129眼进行回顾性病例研究。纳入标准:(1)年龄18~39岁;(2)术前屈光度不超过-10.00D,近2a内波动小于±0.5D;(3)停戴软性角膜接触镜2wk以上,硬性角膜接触镜4wk以上;(4)符合FS-LASIK手术指征。排除标准:(1)既往有眼部疾病史如青光眼、葡萄膜炎及视网膜疾病;(2)有角膜云翳、斑翳和明显血管翳及角膜屈光手术史;(3)患有全身免疫性疾病或者瘢痕体质;(4)哺乳或者妊娠期女性。按术前等效球镜度(SE)分为轻中度近视组(SE<-6.00D)76例76眼和高度近视组(SE≥-6.00D)53例53眼。两组患者性别、年龄及术前眼压、角膜厚度、平均角膜曲率等基线资料比较,差异无统计学意义(均P>0.05),术前SE、球镜度差异有统计学意义(均P<0.01),见表1。本研究遵循《赫尔辛基宣言》,经本院伦理委员会审批通过。患者及其家属在充分了解手术获益及风险的情况下签署手术知情同意书。
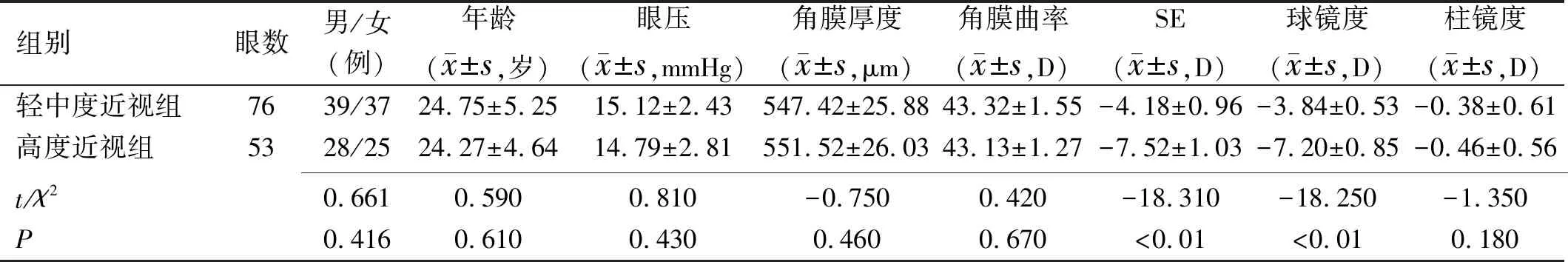
表1 两组患者术前基线资料的比较
1.2方法
1.2.1手术方法所有患者均行FS-LASIK术前检查,手术操作由同一经验丰富的医师完成。术前盐酸丙美卡因滴眼后,采用ZIEMER LDV飞秒激光系统制作角膜瓣,角膜瓣蒂部位于颞侧,瓣的直径大小为8.0mm,厚度为110μm;采用SCHWIND AMARIS准分子激光仪进行激光消融,光学消融区为默认值6.3mm。术后予以氟米龙滴眼液滴眼,每天4次,逐周递减1次,1mo后停用;左氧氟沙星滴眼液滴眼,每天3次,疗程1wk;玻璃酸钠滴眼液滴眼,每天4次,疗程4wk。
1.2.2高阶像差的测量采用Pentacam测量患者术前和术后6mo角膜前后表面和整体角膜6mm直径范围的高阶像差。于暗室环境中,受检者双眼自然睁开注视指示灯,眨眼后立即测量,以尽量减少泪膜对高阶像差测量的影响。选取成像质量最佳的图像进行数据采集,重复测量3次,取平均值进行分析。术源性高阶像差=术后6mo高阶像差-术前高阶像差。
2结果
2.1两组患者角膜前表面高阶像差的比较术前,两组角膜前表面的各项高阶像差比较,差异无统计学意义(均P>0.05)。术后6mo,两组角膜前表面的总高阶像差、球差、水平彗差均较术前增加(P<0.01),其中高度近视组角膜前表面的总高阶像差、球差、水平彗差均高于轻中度近视组(P<0.01,表2)。

表2 两组患者角膜前表面高阶像差的比较
2.2两组患者角膜后表面高阶像差的比较术前,两组角膜后表面的各项高阶像差比较,差异无统计学意义(均P>0.05)。术后6mo,两组角膜后表面的水平彗差较术前有差异(P<0.01),且高度近视组角膜后表面的水平彗差高于轻中度近视组(P<0.01),两组其余角膜后表面的各项高阶像差与术前比较无明显变化(均P>0.05,表3)。

表3 两组患者角膜后表面高阶像差的比较
2.3两组患者整体角膜高阶像差的比较术前,两组整体角膜的各项高阶像差比较,差异无统计学意义(均P>0.01)。术后6mo,两组整体角膜的总高阶像差、球差、水平彗差均较术前增加(P<0.05),其中高度近视组整体角膜的总高阶像差、球差、水平彗差高于轻中度近视组(P<0.05,表4)。

表4 两组患者整体角膜高阶像差的比较
2.4术源性高阶像差与术前SE的相关性两组患者角膜前表面和整体角膜的术源性总高阶像差、水平彗差和球差与术前SE存在明显相关性(P<0.01);角膜后表面的术源性水平彗差与术前SE有明显相关性(P<0.01,表5)。
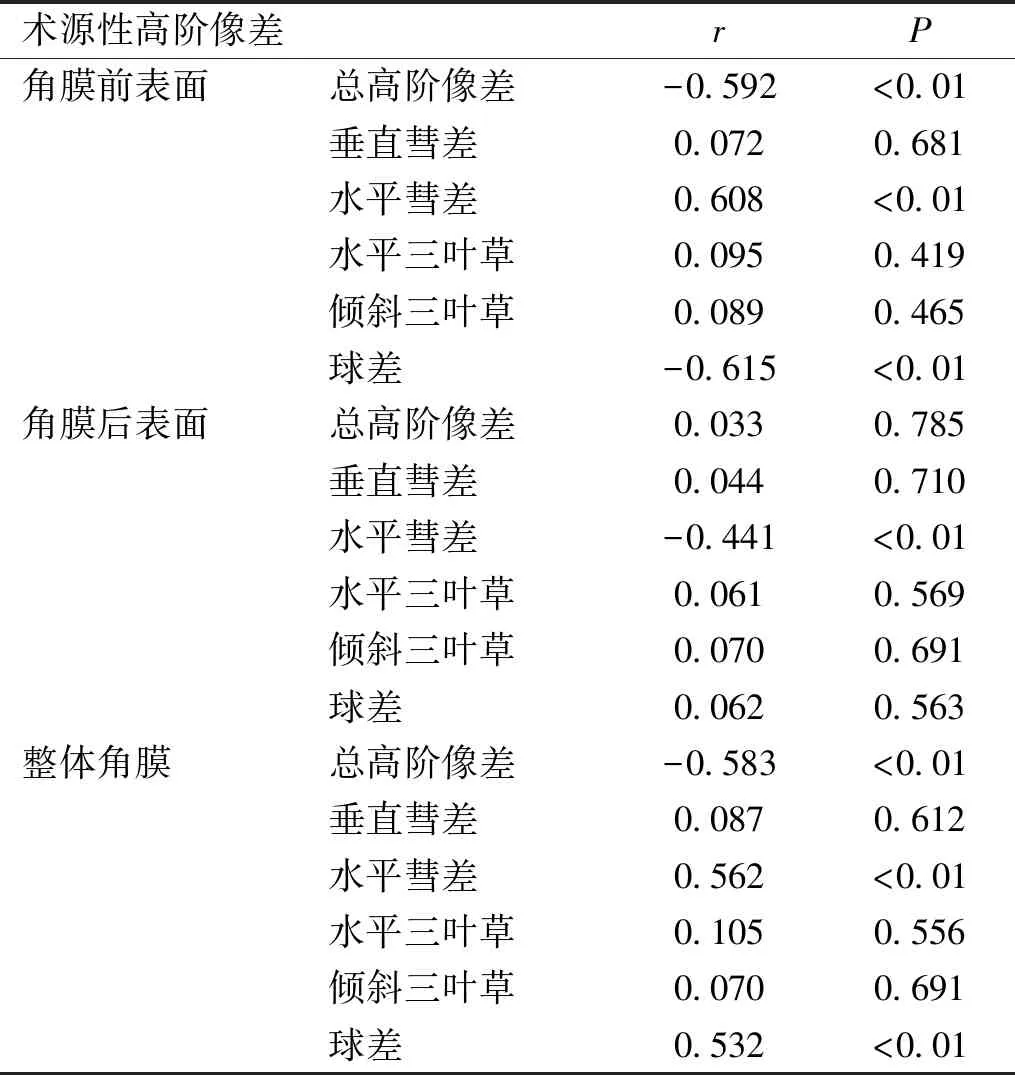
表5 术源性高阶像差与术前SE的相关性
3讨论
随着角膜屈光手术方式的不断优化和近视人群手术期望的日益提高,通过手术消除低阶像差,提高视力已不能满足患者的需求,此刻他们更关注的是视觉质量的改善。角膜高阶像差是视觉质量的重要评价指标[6-7],既往研究表明,角膜后表面高阶像差可以反映角膜的生物力学特性,为屈光手术后视觉质量下降的原因提供有价值的信息[8-9],因此不能忽视FS-LASIK术后角膜后表面高阶像差的变化。基于此,本研究对FS-LASIK术后6mo角膜前后表面及整体角膜高阶像差的变化进行探究,容易收集病例又确保研究的准确性。
本研究结果显示,两组术后6mo角膜前表面及整体角膜的总高阶像差较术前增加,后表面的总高阶像差不变,这和以往的研究结果[10-11]一致。Gyldenkerne等[10]通过对比FS-LASIK和飞秒激光小切口角膜基质透镜取出术 (small incision lenticule extraction,SMILE)术后角膜高阶像差的变化发现,两种术式下角膜前表面及整体角膜的总高阶像差均明显大于术前,角膜后表面的总高阶像差与术前相比则无明显变化。Wu等[11]比较了FS-LASIK、SMILE和飞秒激光角膜基质透镜切除术(femtosecond laser lenticule extraction,FLEx)术后角膜高阶像差的变化,发现不同屈光手术方式对角膜总高阶像差的影响相同,角膜前表面和整体角膜的总高阶像差与术前相比明显增加,而角膜后表面的总高阶像差无明显变化。造成FS-LASIK术后角膜总高阶像差变化的原因是术中角膜瓣的制作和角膜基质的切削均发生在角膜前表面,因此角膜后表面的总高阶像差无明显变化。
在高阶像差中,对近视患者屈光手术后视觉质量影响最大的是球差和彗差,其中球差是经过瞳孔周边进入眼内的光线聚焦点与经过瞳孔中心进入眼内的光线聚焦点的差异,主要反映角膜的非球面性。Wang等[12]研究FS-LASIK矫正近视术后角膜高阶像差的变化,结果显示术后角膜前表面和整体角膜的球差均较术前增加,后表面的球差无明显变化,与本文研究结果一致。考虑是因为FS-LASIK术后角膜前表面由术前的椭球形变成术后的扁球形,使得角膜的非球面性发生改变,从而导致了角膜前表面及整体角膜球差的增加[13-15]。
彗差和三叶草主要反映人眼屈光特征的非对称性,根据其方向的不同彗差分为垂直彗差和水平彗差,三叶草分为水平三叶草和倾斜三叶草。Chen等[16]对15例26眼行FS-LASIK手术的患者随访观察3mo发现,FS-LASIK术后水平彗差较术前增加,垂直彗差维持稳定,这与本研究结果一致。Wang等[12]对68例134眼行FS-LASIK手术的患者进行为期1a的研究发现,术后垂直彗差较术前增加,水平彗差无明显变化。这些研究结果的不同主要与角膜瓣蒂部的位置有关,手术偏心和角膜瓣的愈合反应会影响屈光手术后角膜彗差的改变。本研究中FS-LASIK术后三叶草较术前无明显变化,这与官苍宇等[17]研究结果相符。
此外,本研究通过对两组患者的各项角膜高阶像差进行对比研究发现,术前两组各项高阶像差比较,差异无统计学意义;术后6mo,高度近视组角膜前表面及整体角膜的总高阶像差、球差及水平彗差均高于轻中度近视组。Wang等[12]和Chen等[16]研究发现,FS-LASIK术后角膜高阶像差的增加量与术前SE存在明显相关性;在FS-LASIK手术中,矫正的屈光度数越高,切削的角膜基质越多,引入的术源性高阶像差越大。这就解释了为何高度近视患者FS-LASIK术后更易出现眩光、光晕、暗视力下降等视觉质量问题。因此,对于术后视觉质量要求较高、角膜厚度较薄的超高度近视患者,可以建议考虑其他屈光矫正手术。
综上所述,FS-LASIK术后6mo角膜前表面和整体角膜的总高阶像差、球差和水平彗差较术前明显增加,且与术前SE存在明显相关性,而角膜后表面的高阶像差除水平彗差外无明显变化。但是本研究纳入样本量较小,随访时间较短,因此仍需在扩大样本量基础上进一步研究观察。
