经尿道前列腺等离子双极电切术与剜除术治疗良性前列腺增生的有效性和安全性的系统评价和Meta分析
2021-05-10李绪辉王永博阎思宇娄佳奡邓雨晴李路遥靳英辉李晓东曾宪涛
李绪辉,訾 豪,,黄 兴,3,王永博,阎思宇,娄佳奡,4,邓雨晴,5,李路遥,,朱 聪,靳英辉,李晓东,曾宪涛,3
1. 武汉大学中南医院循证与转化医学中心(武汉 430071)
2. 河南大学循证医学与临床转化研究院(河南开封 475000)
3. 武汉大学中南医院泌尿外科(武汉 430071)
4. 武汉科技大学医学院(武汉 430081)
5. 华中科技大学同济医学院附属武汉市中心医院甲乳外科(武汉 430014)
良性前列腺增生(benign prostatic hyperplasia,BPH)是中老年男性最常见的疾病之一,也是下尿路症状(lower urinary tract symptoms,LUTS)的主要原因[1]。根据全球疾病负担2019(Global Burden of Diseases 2019,GBD 2019) 的估计,2019年全球BPH的发病例数和标化发病率分别为1 126万和280.4/10万,导致的伤残损失寿命年为186万人年,LUTS与BPH已成为重要的疾病负担[2-3]。经尿道前列腺等离子双极电切术(transurethral plasmakinetic resection of prostate,TUPKP)作为治疗BPH的重要术式,使用生理盐水作为导电液体,采用逐步切除法切除腺体,已在临床实践中获得了较好的疗效和安全性[4]。同时,经尿道前列腺等离子双极剜除术(transurethral plasmakinetic enucleation of prostate,TUPEP)在临床中的应用也逐渐增多,其将增生的腺体在前列腺外科包膜内完整切除或剥离后粉碎[4]。在临床实践中,两种手术方式的有效性和安全性比较已成为临床医师重点关注的问题之一。李胜等Meta分析表明,两种手术方式疗效相似,而TUPEP的安全性更高[5-6];另外两篇Meta分析比较了两种手术方式对于普通体积和大体积前列腺(分别定义为大于60 mL和70 mL)的治疗效果,也得出了类似的结论[7-8]。目前,中国泌尿外科和男科疾病诊断治疗指南(2019版)根据80 mL的分类标准将前列腺体积分为普通体积(<80 mL)和大体积(≥80 mL),并依据不同的前列腺体积来推荐手术治疗方式[9],且鉴于近年来有多项相关临床研究发表,因此本研究对TUPKP和TUPEP治疗普通体积(<80 mL)和大体积(≥80 mL)BPH的有效性和安全性进行系统评价与Meta分析,以期为临床实践及指南制订提供最新的研究证据。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①研究类型为随机对照试验,干预措施试验组为TUPKP,对照组为TUPEP;②研究对象经临床确诊为BPH的患者,并根据前列腺体积分为普通体积患者(<80 mL)和大体积患者(≥80 mL);③包含至少一项以下结局指标:有效性指标包括国际前列腺症状评分(IPSS)、生活质量(QoL)、最大尿流率(Qmax)、残余尿量(PVR)、国际勃起功能指数-5 (IIEF-5)、手术切除组织量(g),安全性指标包括手术时间(min)、住院时间(day)、术后导尿管留置时间(day)、膀胱冲洗时间(h)、术中出血量(mL)、包膜穿孔、术后尿道狭窄、暂时性尿失禁、逆行射精、膀胱痉挛、尿潴留、尿路感染。
排除标准:①重复发表的研究,选择其中最新发表的或随访时间最长的一项研究;②非中、英文的研究;③未提供前列腺体积或无法计算前列腺体积的研究;④未报告受试者人数的研究。
1.2 文献检索策略
计算机检索 PubMed、Embase、Web of Science、The Cochrane Library、中国知网(CNKI)、维普(VIP)、中国生物医学文献数据库(CBM)及万方数据库。由于《中国良性前列腺增生症经尿道等离子双极电切术治疗指南(2018标准版)》已经系统检索了以上数据库建库至2017年12月31日的相关文献,因此本研究在此基础上确定检索时间为2018年1月1日至2020年9月15日。同时,手工检索《中国良性前列腺增生症经尿道等离子双极电切术治疗指南(2018标准版)》纳入的文献及其他系统评价的参考文献。采用主题词与自由词结合的方式进行检索,中文检索词包括:前列腺增生、前列腺肥大、经尿道前列腺等离子双极电切术、经尿道等离子双极电切术等;英文检索词包括:benign prostatic hyperplasia、BPH、TUPKP、transurethral plasmakinetic resection of prostate、transurethral bipolar plasmakinetic resection of prostatectomy等。采用全文检索策略减少相关文献的漏检。
1.3 文献筛选与资料提取
由2名研究者按照纳入排除标准独立进行文献筛选与资料提取,并进行交叉核对,如遇分歧则通过讨论或与第3名研究者协商解决。通过Excel制作数据提取表,提取内容包括:①纳入研究的基本信息:研究题目、第一作者、发表年份等;②研究的基本特征:样本量、年龄等;③结局指标包括术前前列腺体积、IPSS、QoL、Qmax、PVR、IIEF-5,以及术后 IPSS、QoL、Qmax、PVR、IIEF-5等有效性指标和手术时间、住院时间、术后导尿管留置时间、包膜穿孔、尿道狭窄等安全性指标。
1.4 纳入研究的偏倚风险评价
本研究由2位研究者采用RoB2.0工具,从随机过程中产生的偏倚、偏离既定干预的偏倚、结局数据缺失的偏倚、结局测量的偏倚、结果选择性报告的偏倚对纳入文献进行质量评价,并根据五个方面的结果对文章整体偏倚进行评价[10]。如有不一致则通过讨论或与第3名研究者协商解决。
1.5 统计分析
本研究采用Stata 13.0软件,对普通体积前列腺和大体积前列腺分别进行Meta分析。通过χ2检验和I2检验进行异质性评价,若P≥0.1,I2≤ 50%,说明存在异质性的可能性小,若P<0.1,I2>50%,说明研究间存在异质性,并分析异质性来源。本文采用随机效应模型合并效应量。计数资料采用相对危险度(RR)作为合并效应量;连续性资料采用加权均数差(WMD)作为合并效应量。对于纳入研究数超过5篇的结局指标采用敏感性分析验证结果的稳定性,同时根据随访时间点对IPSS、Qmax、QoL、PVR、IIEF-5进行亚组分析。通过Egger和Begg检验对纳入研究超过10篇的结局指标进行发表偏倚检验[11-12]。
2 结果
2.1 文献筛选流程及结果
系统检索获得11 425篇相关文献,剔除重复文献后获得9 479篇文献;通过阅读标题和摘要纳入52篇符合纳入标准的研究;经阅读全文后排除3篇非随机对照研究和19篇未提供前列腺体积或无法计算前列腺体积的研究,最终纳入30篇[13-42]随机对照研究,其中涉及普通体积的有24篇[13-36],涉及大体积的有7篇[35,37-42],筛选流程图见图1。

图1文献筛选流程图Figure 1. Document screening flow chart
2.2 纳入研究的基本特征与偏倚风险评价
共纳入30项研究,3 218例患者,其中普通体积患者2 407例(TUPKP组1 202例,TUPEP组1 205例),大体积患者811例(TUPKP组424例,TUPEP组387例),纳入研究的一般情况、基线特征和结局指标情况详见表1。
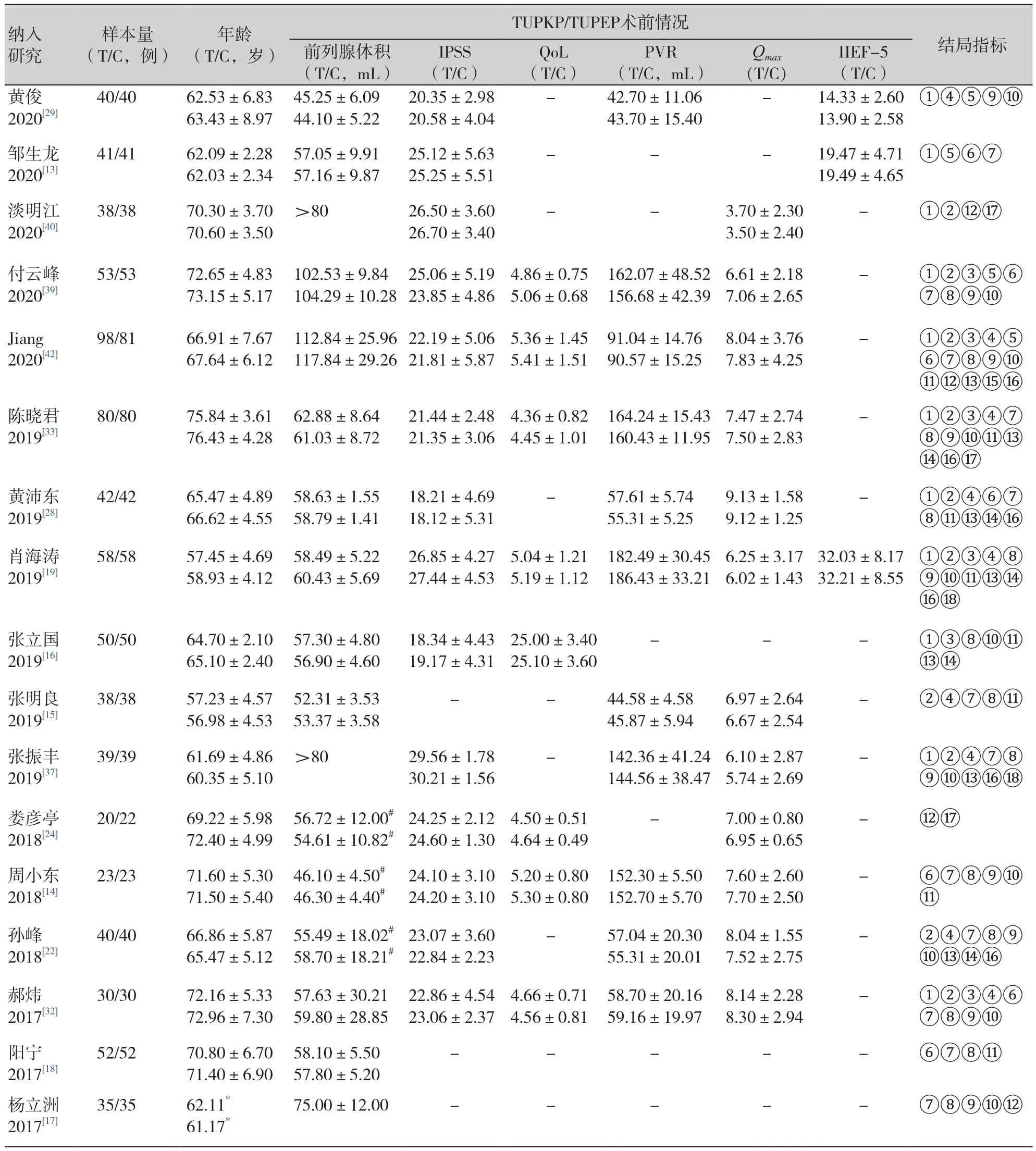
表1 纳入研究的一般情况、基线特征和结局指标Table 1. General information, baseline characteristics and outcome indicators of the included studies
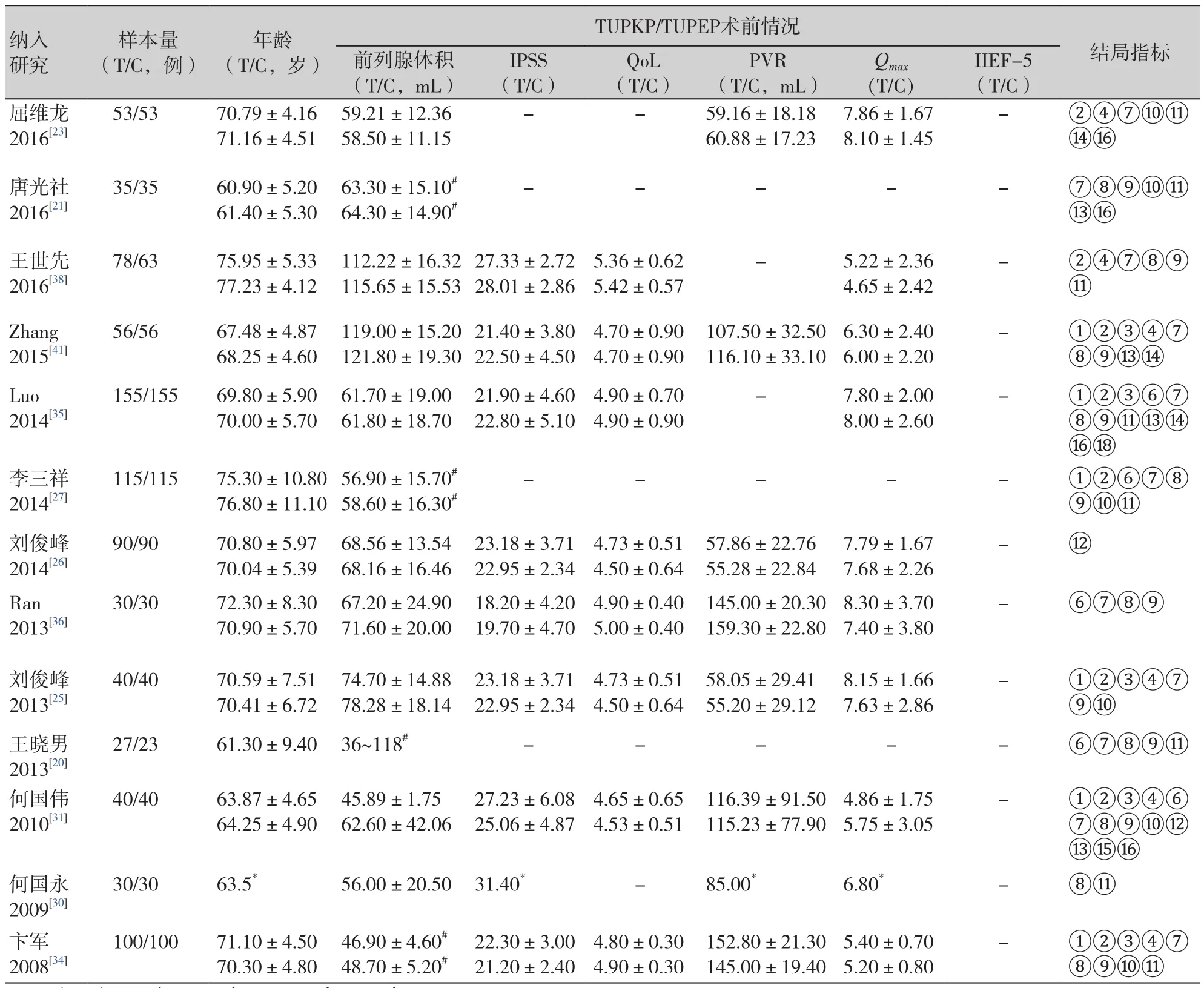
续表1
方法学质量评价结果显示,纳入研究的方法学质量整体偏低,24篇评价结果为高偏倚风险,6篇为可能存在风险。随机过程中产生的偏倚方面,大部分研究报告了随机序列的产生方法,但未报告是否对随机序列进行分配隐藏,结果为可能存在风险;偏离既定干预的偏倚方面,大部分研究按照既定术式完成了手术干预,结果为低风险;结局数据缺失的偏倚方面,大部分研究不存在数据缺失,结果为低风险;结局测量的偏倚方面,仅有1篇研究[25]报告了盲法情况,大部分无法判断是否存在结局测量者知晓分组信息而导致测量偏倚的情况,结果高风险;结果选择性报告的偏倚方面,大部分无研究计划书而无法判断是否选择性报告研究结果,结果为可能存在风险。方法学质量评价具体结果见图2、图3。

图2 纳入研究的整体偏倚风险评价Figure 2. Evaluation of the overall risk of bias in the included studies
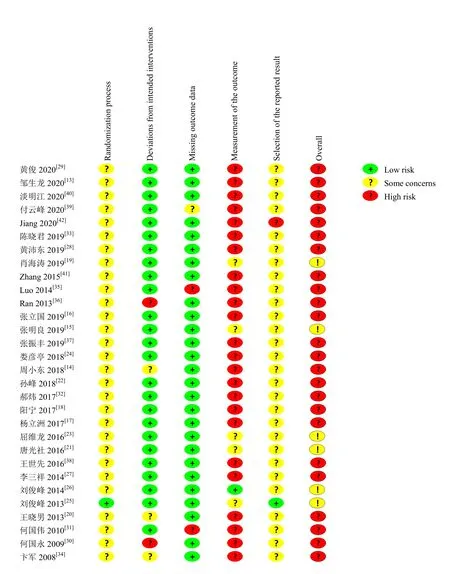
图3 纳入研究的个体偏倚风险评价Figure 3. Evaluation of the risk of individual bias in the included studies
2.3 Meta分析结果
2.3.1 有效性指标
针对普通体积前列腺患者,与TUPEP组相比,TUPKP组术后6个月[WMD= 1.54,95%CI(0.43,2.65)]和 12个 月 [WMD= 5.27,95%CI(0.57,9.97)]的 PVR更多,3个月 [WMD= -4.10,95%CI(-5.22,-2.98)]和6个月[WMD= -0.81,95%CI(-1.50,-0.12)]的IIEF-5更低,切除组织量较少 [WMD= -8.54,95%CI(-12.63,-4.46)],差异有统计学意义(P<0.05);而术后1、3、6、12 个月的 IPSS、Qmax、QoL,术后 1、3 个月的PVR,在两组间无统计学差异(P>0.05)(表2)。针对大体积前列腺患者,与TUPEP组相比,TUPKP组术后6个月的IPSS更高[WMD= 1.35,95%CI(0.10,2.61)],3个月的Qmax更小[WMD=-1.45,95%CI(-2.05,-0.85)],3个月的 PVR更多 [WMD= 0.56,95%CI(0.17,0.95)],切除组织量较少[WMD= -12.85,95%CI(-25.31,-0.38)],差异有统计学意义(P<0.05);而术后1、3个月的IPSS,术后1、6个月的Qmax,术后1、3、6个月的QoL,术后6个月的PVR、IIEF-5在两组间无统计学差异(P>0.05)(表3)。敏感性分析分别剔除每项研究后,合并效应量仍都具有统计学意义且森林图结果方向均未发生改变。Egger和Begg检验结果显示普通体积前列腺的切除组织量指标不存在发表偏倚检验(P>0.05);其余各项有效性指标因纳入的研究数量有限,未能进行发表偏倚检验。
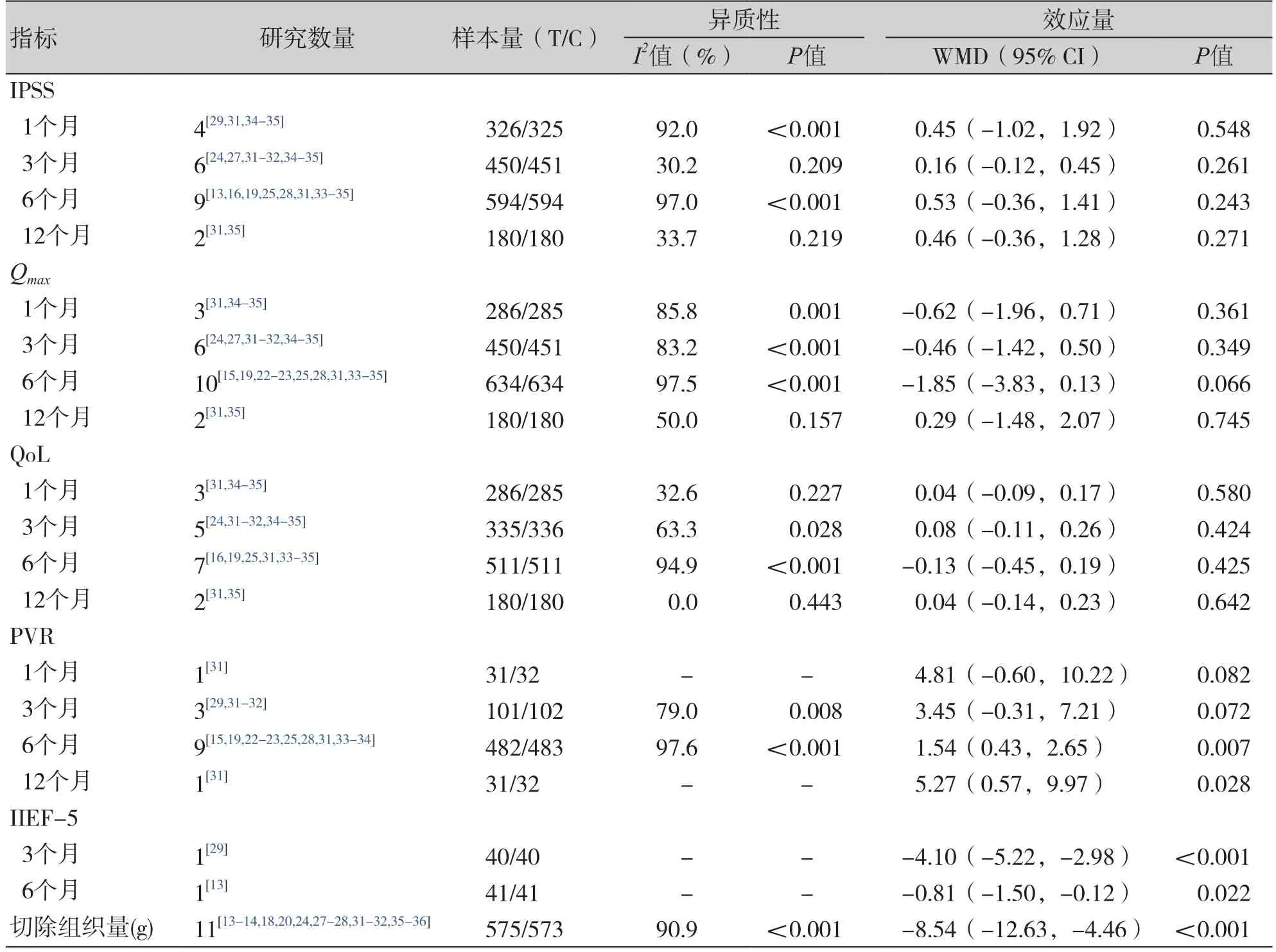
表2 TUPKP和TUPEP治疗普通体积前列腺患者的有效性指标结果汇总Table 2. Summary of the effectiveness index results of TUPKP and TUPEP in the treatment of patients with normal prostate
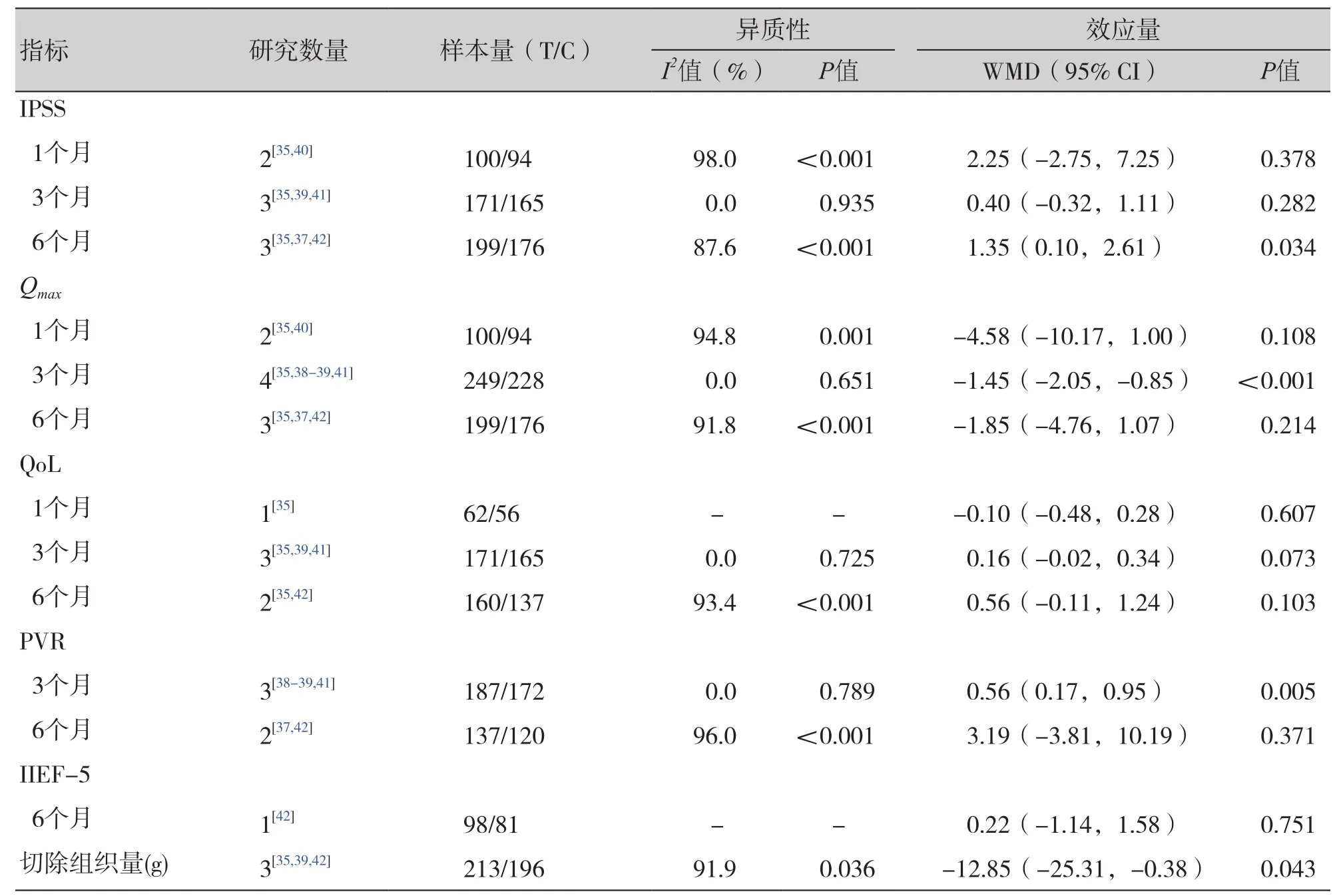
表3 TUPKP和TUPEP治疗大体积前列腺患者的有效性指标结果汇总Table 3. Summary of the effectiveness index results of TUPKP and TUPEP in the treatment of patients with large volume prostate
2.3.2 安全性指标
安全性指标Meta分析结果见表4和表5。针对普通体积前列腺患者,与TUPEP组相比,TUPKP组手术时间[WMD = 7.48,95% CI(3.62,11.34)]、住院时间 [WMD = 1.79,95%CI(1.22,2.36)]、术后导尿管留置时间[WMD = 0.97,95% CI(0.69,1.25)]、膀胱冲洗时间 [WMD =11.07,95% CI(9.01,13.13)]更长,术中出血量更多 [WMD = 51.88,95%CI(35.29,68.49)],差异有统计学意义(P<0.05)(表4)。针对大体积前列腺患者,与TUPEP组相比,TUPKP组手术时间 [WMD = 15.50,95% CI(2.40,28.60)]、住院时间 [WMD = 0.89,95%CI(0.23,1.55)]、术后导尿管留置时间[WMD = 0.78,95% CI(0.22,1.34)]、膀胱冲洗时间[WMD = 33.56,95% CI(5.25,61.86)]更长,差异有统计学意义(P<0.05);而术中出血量在两组间无统计学差异(P>0.05)(表4)。敏感性分析分别剔除每项研究后,合并效应量仍都具有统计学意义且森林图结果方向均未发生改变。Egger和Begg检验结果显示普通体积前列腺的各项连续性安全性指标均不存在发表偏倚检验(P>0.05);大体积前列腺各项连续性安全性指标纳入的研究数量有限,未能进行发表偏倚检验。
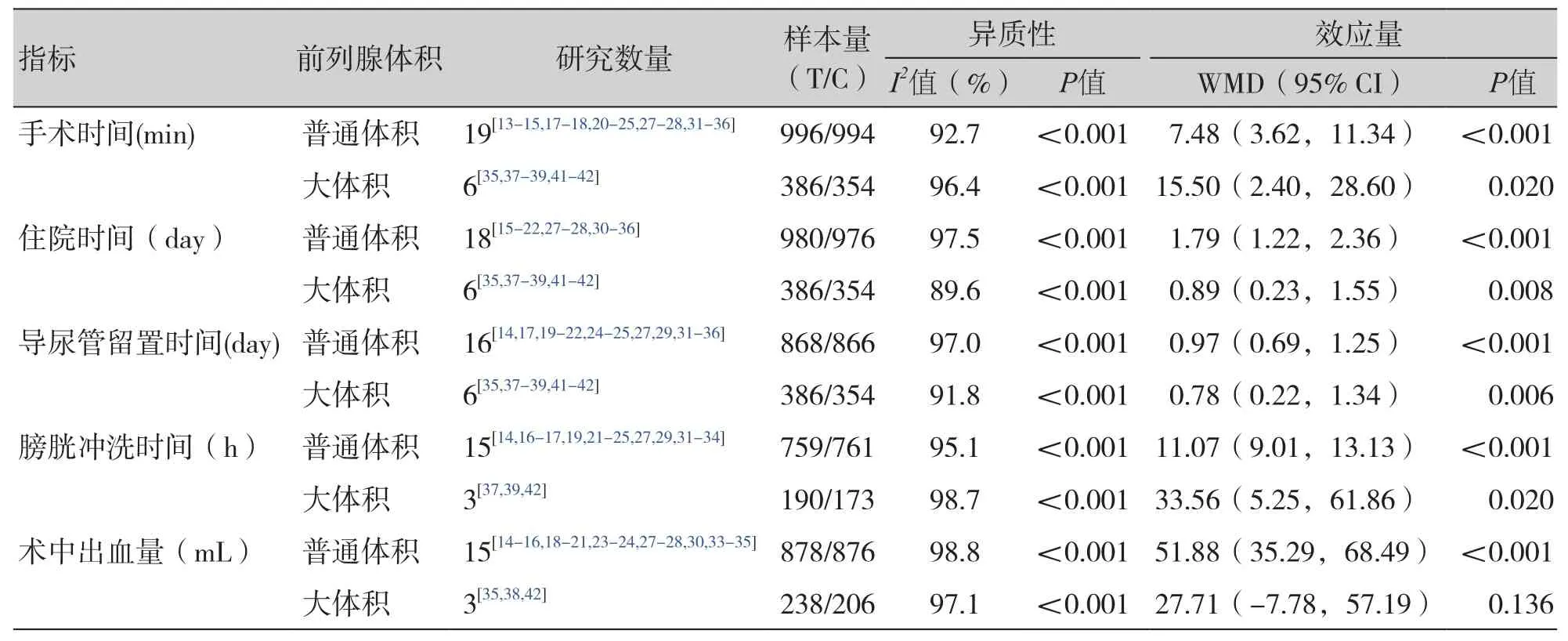
表4 TUPKP组和TUPEP组安全性指标结果汇总(连续性变量)Table 4. Summary of the safety index results of the TUPKP group and the TUPEP group (continous variables)
针对普通体积前列腺患者,与TUPEP组相比,TUPKP组发生包膜穿孔[RR = 3.28,95%CI(1.36,7.92)]、膀胱痉挛[RR = 2.31,95% CI(1.26,4.24)]的风险更大,差异有统计学意义(P<0.05);而尿道狭窄、暂时性尿失禁、逆行射精、尿潴留、尿路感染在两组间的发生风险无统计学差异(P>0.05)(表5)。针对大体积前列腺患者,TUPKP组和TUPEP组包膜穿孔、尿道狭窄、暂时性尿失禁、逆行射精、膀胱痉挛、尿潴留、尿路感染的发生风险均无统计学差异(P>0.05)(表5)。敏感性分析分别剔除每项研究后,合并效应量仍都具有统计学意义且森林图结果方向均未发生改变。因研究数量有限,未能对各二分类安全性指标检验发表偏倚。
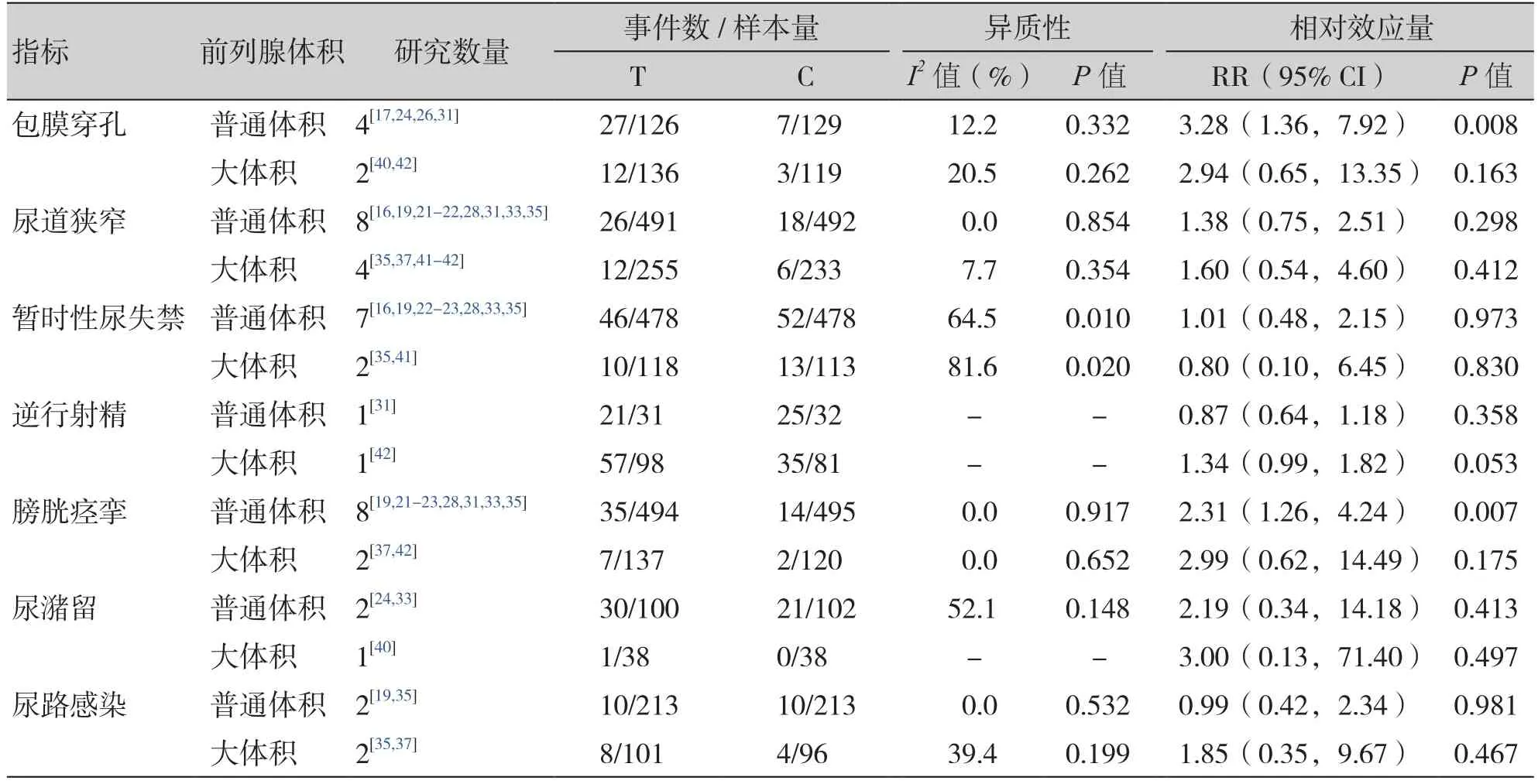
表5 TUPKP组和TUPEP组安全性指标结果汇总(二分类变量)Table 5. Summary of the safety index results of the TUPKP group and the TUPEP group (dichotomous variables)
3 讨论
BPH的治疗理念已经从病因学主导发展为以症状学为主导,手术治疗效果的评价主要体现在患者主观症状及客观指标的改善[9]。对于普通体积及大体积BPH的手术治疗方式,TUPKP及TUPEP均为指南推荐的术式之一,但二者的有效性和安全性仍缺乏全面的评价。本研究结果显示,无论前列腺为普通体积还是大体积,TUPKP和TUPEP治疗BPH的有效性整体相当,但TUPEP在安全性方面优于TUPKP。
在有效性评价方面,本研究结果显示TUPKP和TUPEP两种术式术后疗效整体相似。相比于TUPKP,TUPEP对于增生腺体的切除更为彻底,尤其是大体积前列腺。TUPEP治疗大体积前列腺的优势在于外科包膜界面的定位。前列腺体积越大者,其腺体和外科包膜之间的间隙越容易分辨,有利于最大程度的剥离增生腺体[43]。此外,TUPEP还在IIEF-5评分、PVR、Qmax和IPSS评分方面优于TUPKP,但均限于术后短期疗效,例如在普通体积前列腺患者中,TUPEP在术后3和6个月的IIEF-5评分、术后6和12个月的PVR方面优于TUPKP;在大体积前列腺患者中,TUPEP在术后3个月的Qmax和PVR评分、术后6个月的IPSS方面优于TUPKP。值得注意的是,这些结果大部分均存在研究数量少且方法学质量差的情况,可能导致结果的可信度降低。另一方面,IPSS 评分和IIEF-5 评分根据患者的主观意识进行判断,可能导致研究间存在偏倚。同时,随访时间过短可能无法观察到Qmax和PVR的长期疗效,有待于进一步开展高质量大样本长期随访的研究证实。
在安全性评价方面,相较于TUPKP,TUPEP组在手术时间、住院时间、导尿管留置时间、膀胱冲洗时间和术中出血量方面均有优势。但对于大体积前列腺患者,TUPKP与TUPEP两组的术中出血量没有差异。同时,TUPEP组在治疗普通体积前列腺患者时较TUPKP组能够降低包膜穿孔和膀胱痉挛的发生风险,但两组在尿道狭窄、暂时性尿失禁、逆行射精、尿潴留、尿路感染等并发症发生率方面并没有差异,这主要与TUPKP和TUPEP的手术特点有关。TUPKP采用逐步切除的方式,反复电切以切除增生的前列腺组织[4]。而TUPEP通过电切镜鞘或切割袢沿着前列腺外科包膜处的潜在间隙在前列腺窝内完整剥离增生的腺体组织[5]。由于TUPEP进行剥离时大部分进入腺体的血管通过电凝被切断,术中出血更少,同时手术视野更清晰,切除速度更快,手术时间更短,也避免了电切时包膜损伤和穿孔。术后新的尿道完全由外科包膜形成,术后留置尿管时间、血尿时间、冲洗时间和住院天数缩短,同时可减轻尿道刺激症状并可降低膀胱痉挛的风险。但对于大体积前列腺,两组在术中出血、包膜穿孔、膀胱痉挛方面没有差异,可能原因是报道相关结局指标的研究较少,有待于进一步开展更多高质量大样本的研究证实。
本研究仍存在一定局限性。第一,纳入的大部分研究的方法学质量不高,普遍存在未报告随机序列的分配隐藏情况和盲法实施情况等问题,可能会影响结果的准确性和可靠性。第二,大多数结局指标纳入的研究间异质性较高,可能与术者技术水平存在差异有关。第三,纳入研究全部为国内研究者开展,可能影响研究结果的外推性。第四,部分结局指标纳入的研究数较少,尤其是大体积前列腺,导致不满足敏感性分析和发表偏倚检验的条件。
综上所述,对于普通体积和大体积BPH患者,TUPKP和TUPEP的有效性整体相当,但TUPEP在安全性方面优于TUPKP。但鉴于本研究纳入的原始研究质量均较低,可能影响结论的真实性,建议临床医生根据自身经验、设备可及性并结合患者意愿进行实际考量。同时,建议开展大样本、高质量的研究进一步论证结果的可靠性。
