β受体阻滞剂剂量与急性冠脉综合征患者预后的关系:基于观察性研究的Meta分析
2021-05-06朱思奕崔翰斌
朱思奕 崔翰斌

【摘要】 目的:探讨β受体阻滞剂剂量与急性冠脉综合征患者预后关系。方法:计算机检索PubMed、Cochrane Library、Embase等英文数据库中公开发表的探讨β受体阻滞剂剂量与急性冠脉综合征患者预后关系的相关观察性研究,检索时限为建库至2019年12月。同时采用“滚雪球”法手工检索纳入文献的参考文献。使用纽卡斯尔-渥太华NOS工具对纳入文献进行质量评价。对符合质量标准的文献进行数据提取,采用Review Manager 5.3软件进行Meta分析。结果:最终纳入6篇队列研究。Meta分析结果显示β受体阻滞剂可以更好地降低急性冠脉综合征患者死亡风险[RR=0.50, 95%CI(0.29, 0.86), P=0.01]。使用≥50%目标剂量与主要心脏不良事件及死亡风险降低有关[RR=0.70, 95%CI (0.54, 0.91), P=0.007]。100%目标剂量组与50%目标剂量组在观察终点方面差异无统计学意义[RR=0.89, 95%CI(0.59, 1.34), P=0.57]。结论:50%目标剂量可能是β受体阻滞剂改善急性冠脉综合征患者预后的剂量转折点。
【关键词】 β受体阻滞剂 剂量 急性冠脉综合征 预后
Correlation between Beta-blocker Dose and Prognosis in Patients with Acute Coronary Syndrome: the Meta-analysis Based on Observational Studies/ZHU Siyi, CUI Hanbin. //Medical Innovation of China, 2021, 18(01): -151
[Abstract] Objective: To investigate the relationship between beta blocker dose and prognosis in patients with acute coronary syndrome. Method: Computer retrieval of observational studies on the relationship between beta blocker dose and prognosis of patients with acute coronary syndrome published in English databases such as PubMed, Cochrane Library and Embase were conducted, and the retrieval time was set up until December 2019. At the same time, the “snowball” method was used to manually retrieve the references of the included literature. The Newcastle-Ottawa NOS tool was used to evaluate the quality of the included literature. The datas were extracted from literatures meeting quality standards, and Meta-analysis was conducted using Review Manager 5.3 software. Result: Finally, 6 cohort studies were included. Meta-analysis showed that beta blockers could reduce the risk of death in patients with ACS [RR=0.50, 95%CI(0.29, 0.86), P=0.01]. The use of ≥50% target dose was associated with reduced risk of major adverse cardiac events and death [RR=0.70, 95%CI(0.54, 0.91), P=0.007]. However, there was no significant difference between the 100% target dose group and the 50% target dose group [RR=0.89, 95%CI(0.59, 1.34), P=0.57]. Conclusion: The target dose of 50% may be the turning point for beta blockers to improve the prognosis of patients with acute coronary syndrome.
[Key words] Beta blockers Dose Acute coronary syndrome Prognosis
First-authors address: Ningbo University School of Medicine, Ningbo 315211, China
doi:10.3969/j.issn.1674-4985.2021.01.036
急性冠脈综合征包括不稳定性心绞痛、非ST段抬高性心肌梗死和ST段抬高性心肌梗死,急性心肌梗死是急性冠脉综合征中最严重的一种。β受体阻滞剂是急性冠脉综合征患者的关键性治疗药物,能够改善预后。改善预后的机制可能有:一是通过降低交感神经张力抑制心肌收缩力、减慢心率、降低血压,减少心肌耗氧,并延长心脏舒张期,增加冠状动脉血供,减少运动状态心肌缺血发作;二是通过减少儿茶酚胺释放,减少致命性心律失常、心脏性猝死及其他心血管事件的发生[1-3]。临床试验和观察性研究结果表明使用β受体阻滞剂可以降低急性冠脉综合征患者主要心脏不良事件(major adverse cardiac events, MACE)的发生及长期死亡率[4-11]。临床试验中使用最大剂量来明确β受体阻滞剂的疗效,但统计数据表明,当前临床实践中使用的剂量明显低于在这些大型临床试验中使用的剂量[12-17]。此外,近期有多项观察性研究结果并不支持使用大剂量,在急性冠脉综合征患者最佳β受体阻滞剂剂量这一问题上尚存在争议。由于目前缺乏关于β受体阻滞剂剂量与急性冠脉综合征患者预后关系的Meta分析,因此文章旨在遵照MOOSE(Meta-analysis of Observational Studies in Epidemiology)标准对公开发表的探讨β受体阻滞剂剂量与急性冠脉综合征患者预后关系的观察性研究进行Meta分析,以期得出较为客观的结论,为临床使用提供依据,现报道如下。
1 资料与方法
1.1 文献检索策略 计算机检索PubMed、Cochrane Library、Embase等英文数据库,检索时限为建库至2019年12月。同时采用“滚雪球”法手工检索筛选纳入文献的参考文献。采用主题词与自由词相结合的检索方式,语种仅限英文。检索词为:ST segment myocardial infarction、Non-ST segment myocardial infarction、myocardial infarction、acute coronary syndrome、beta blocker、bisoprolol、carvedilol、metoprolol、dose。如研究报告不详或资料缺乏,通过电子邮箱与作者联系并获取详细的研究资料,以尽量增加纳入研究数量。
1.2 纳入与排除标准 (1)纳入标准:①研究类型。研究类型为观察性研究,包括队列研究、病例-对照研究、横断面研究,研究直接提供了比值比(odds ratio, OR)或危险比(risk ratio, RR)及95%置信区间(confidence interval, CI),或能直接从文中提供的数据计算得到。②研究对象。研究对象为口服β受体阻滞剂的急性冠脉综合征人群。③结局指标。结局指标包括随访期间内主要心脏不良事件(主要包括心因性死亡、再梗死、恶性心律失常)和全因性死亡。(2) 排除标准:无法获取全文者。
1.3 文献筛选流程 (1)根据指定的检索策略,在PubMed、Cochrane Library、Embase等英文數据库中进行循证和原始文献检索,采用Endnote X9文献管理软件,对文献进行去重;(2)对去重后的文献,仔细阅读文献题目、摘要、关键词,明确符合纳入标准的文献,并查找全文;(3)对获取的原文进行深入阅读,提取主要信息特征,依据纳入与排除标准进一步分析筛选;(4)采用“滚雪球”法对纳入文献的参考文献进行手工检索。
1.4 资料数据提取 由2名独立的研究者分别阅读纳入文献,依照纳排标准进行筛选、资料数据提取,并交叉核对。若遇到分歧,则通过讨论或由第3名研究者介入解决。提取的资料包括第一作者姓名、发表年份、研究类型、样本量、随访时间、结局指标等。
1.5 文献质量评价 使用纽卡斯尔-渥太华NOS量表对纳入文献进行质量评价,该量表主要包括研究人群选择、研究方法可比性比较、暴露或结果评价,共3部分8条目,9个给分点,总评分大于6分为高质量文献。
1.6 统计学处理 采用Review Manager 5.3软件对数据进行Meta分析。首先采用I2值对纳入文献进行异质性检验,检验水准(α)取0.1。若P>0.1且I2<50%时,提示各研究间存在异质性可能性小,采用固定效应模型。若P≤0.1或I2≥50%时,提示各研究间存在异质性,采用随机效应模型。根据可能出现的异质性因素进行亚组分析,采用敏感性分析检验研究结果的稳健性,采用漏斗图判断发表偏倚。
2 结果
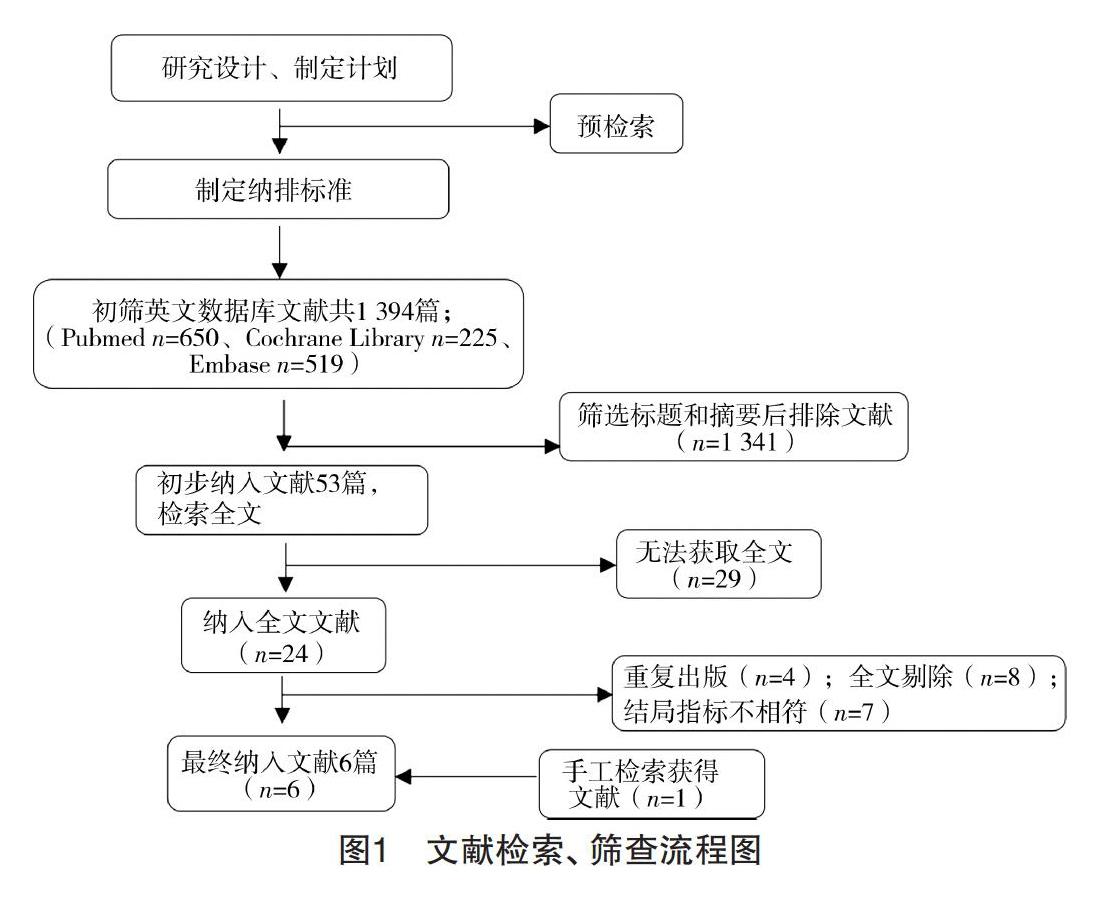
2.1 文献检索结果 初检出相关文献1 394篇,其中PubMed数据库650篇、Cochrane Library数据库225篇、Embase数据库519篇。经过阅读标题和摘要后排除明显不符合纳入标准的1 341篇。然后查找全文,进一步剔除重复发表、交叉的及不符合纳入标准的文献,最终纳入5篇文献[18-19,21-23]。再经过“滚雪球”法手工检索参考文献,补充文献1篇,最终纳入6篇文献[18-23],均为队列研究。见图1。
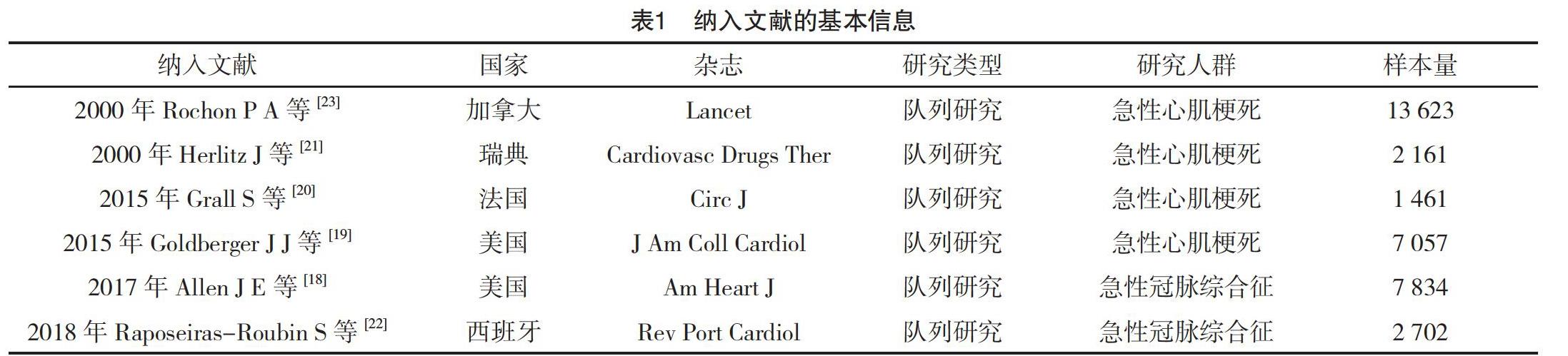
2.2 纳入文献的基本特征及质量评价 纳入研究的一般情况,见表1。6篇队列研究的随访时间为1~5年。对6篇队列研究按照纽卡斯尔-渥太华NOS量表的8个条目进行独立评价并分析,见表2。平均NOS得分为6.6分。
2.3 Meta分析结果 因纳入研究间异质性较大,故采用随机效应模型进行合并。3项队列研究[19-20,23]的结果显示,与不使用β受体阻滞剂组相比,使用β受体阻滞剂可以更好地降低急性冠脉综合征患者的主要心脏不良事件及死亡风险[RR=0.50, 95%CI(0.29, 0.86), P=0.01],见图2。5项队列研究[18,20-23]的分析数据显示,与<50%β受体阻滞剂目标剂量组相比,≥50%目标剂量组的主要心脏不良事件及死亡风险更低[RR=0.70, 95%CI(0.54, 0.91), P=0.007],见图3。有2项队列研究[21,23]Meta分析数据结果表明,口服100%目标剂量组与口服50%目标剂量组在观察终点方面差异无统计学意义[RR=0.89, 95%CI(0.59, 1.34),P=0.57],见图4。此外笔者还对β受体阻滞剂可能引起或加重心衰发作风险进行Meta分析,统计结果发现,≥50%目标剂量组与<50%目标剂量组在心衰急性发作或加重风险方面差异无统计学意义[RR=0.66, 95%CI(0.20, 2.19),P=0.49],见图5。
2.4 敏感性分析 由于文章异质性的存在,采用随机效应模型的敏感性结果分析,经逐次剔除单个研究,结果表明剔除权重最大的研究后所得结果与原结果相反,提示Meta分析结果敏感性高。
3 讨论
通过逐次剔除单个研究找到引起敏感性高的研究。该研究只统计了服用美托洛尔人群中的死亡率,而忽略了其他种类的β受体阻滞剂,造成了与其他几项研究在纳入人群中的偏差。且该研究未对纳入人群的混杂因素进行校正。另外该研究文献质量评价分数低,文献质量较差。
临床试验结果表明急性冠脉综合征尤其是急性心肌梗死患者长期口β受服体阻滞剂可以降低主要心脏不良事件以及死亡率的风险[24]。有研究表明急性心肌梗死患者长期口服β受体阻滞剂可降低大约23%的死亡率[5],但这数据主要来源于再灌注前时代。2017年1项纳入179 810例无心力衰竭或左心室功能障碍的急性心肌梗死患者的研究表明,服用β受体阻滞剂治疗与1年死亡率降低无关[25]。然而,根据5项评估急性心肌梗死后长期服用β受体阻滞剂的临床试验的荟萃分析结果,服用β受体阻滞剂治疗组的死亡率降低了41%,这说明了在再灌注时代β受体阻滞剂给急性冠脉综合征患者带来的益处仍然显著[26],笔者Meta分析的结果也支持急性冠脉综合征患者长期服用β受体阻滞剂可以改善生存预后这一观点。此外应该注意的是,在急性冠脉综合征患者中使用β受体阻滞剂的大型临床试验并没有提供关于不同使用剂量对预后影响的信息,只关注目标剂量带来的结果[27]。但是因为受到副作用的影响,如心力衰竭恶化、低血压、心动过缓等,并不是所有患者都可以耐受大剂量的β受体阻滞剂[28]。早在1998年,Barron等[29]就发现在1 165例急性心肌梗死幸存者中,接受低剂量β受体阻滞剂(临床试验中最佳剂量的50%)治疗后死亡率仍有较大降低。笔者对于多项观察性研究的Meta分析也显示,与<50%β受体阻滞剂组目标剂量相比,≥50%目标剂量确实降低了急性冠脉综合征患者的死亡风险。然而本Meta分析结果并没有显示服用100%目标剂量有着更好的预后获益,服用50%目标剂量有不亚于100%目标剂量的获益结果。此外笔者还对β受体阻滞剂剂量过大可能带来的副作用进行数据统计分析。结果显示,≥50%目标剂量和<50%目标剂量之间的心衰发作及恶化率差异无统计学意义,说明β受体阻滞剂是一种相对安全的药物。
本文存在一些局限性。首先,本Meta分析納入的研究不是随机对照研究,文献质量欠高,在一定程度上影响Meta分析的统计效能,导致结果的论证力度有限。其次,纳入文献数据主要来源于报道文献,并不是来自原始数据,可能存在因对数据描述的方式理解存在偏差而导致数据提取的偏差。第三,结果敏感性较高。最后纳入文献数量较少,且样本量之间存在较大差异。Meta分析属于二次分析,论证力度有限,需要随机对照试验来验证。
参考文献
[1] Held P H,Yusuf S.Effects of beta-blockers and calcium channel blockers in acute myocardial infarction[J].European Heart Journal,1993,14:18-25.
[2] Mattia P,Daniele E,Sergio R R,et al.Beta-blocker therapy reduces mortality in patients with coronary artery disease treated with percutaneous revascularization: a meta-analysis of adjusted results[J].J Cardiovasc Med (Hagerstown),2018,19(7):337-343.
[3] Rosendorff C,Lackland D T,Allison M,et al.Treatment of Hypertension in Patients With Coronary Artery Disease[J].Journal of the American College of Cardiology,2015,65(18):1998-2038.
[4] Teo K K,Yusuf S,Furberg C D.Effects of Prophylactic Antiarrhythmic Drug Therapy in Acute Myocardial Infarction: An Overview of Results From Randomized Controlled Trials[J].JAMA,1993,270(13):1589-1595.
[5] Freemantle N,Cleland J,Young P,et al.Beta Blockade After Myocardial Infarction: Systematic Review And Meta Regression Analysis[J].BMJ Clinical Research,1999,318(7200):1730-1737.
[6] Yusuf S,Peto R,Lewis J,et al.Beta blockade during and after myocardial infarction: an overview of the randomized trials[J].Prog Cardiovasc Dis,1985,27(5):335-371.
[7] Gottlieb S S,Mccarter R J,Vogel R A.Effect of beta-blockade on mortality among high-risk and low-risk patients after myocardial infarction[J].N Engl J Med,1998,339(8):489-497.
[8] Krumholz H M,Radford M J,Wang Y,et al.National Use and Effectiveness of β-Blockers for the Treatment of Elderly Patients After Acute Myocardial Infarction: National Cooperative Cardiovascular Project[J].JAMA,1998,280(7):623-629.
[9] Soumerai S B,McLaughlin T J , Spiegelman D,et al.Adverse Outcomes of Underuse of β-Blockers in Elderly Survivors of Acute Myocardial Infarction[J].JAMA,1997,277(2):115-121.
[10] Listed N A.The beta-blocker heart attack trial. beta-Blocker Heart Attack Study Group[J].JAMA,1981,246(18):2073-2074.
[11] Hjalmarson A,Elmfeldt D,Herlitz J,et al.Effect on mortality of metoprolol in acute myocardial infarction. A double-blind randomised trial[J].Lancet,1981,318(8251):823-827.
[12] Arnold S V,Spertus J A,Masoudi F A,et al.Beyond medication prescription as performance measures: optimal secondary prevention medication dosing after acute myocardial infarction[J].J Am Coll Cardiol,2013,62(19):1791-1801.
[13] Goldberger J J,Bonow R O,Cuffe M,et al.beta-Blocker use following myocardial infarction: low prevalence of evidence-based dosing[J].Am Heart J,2010,160(3):435-442.
[14] Viskin S,Kitzis I,Lev E,et al.Treatment with beta-adrenergic blocking agents after myocardial infarction: from randomized trials to clinical practice[J].J Am Coll Cardiol,1995,25(6):1327-1332.
[15] Gurwitz J H,Goldberg R J,Chen Z,et al.Beta-blocker therapy in acute myocardial infarction:evidence for underutilization in the elderly[J].Am J Med,1992,93(6):605-610.
[16] Kennedy H L,Rosenson R S.Physician use of beta-adrenergic blocking therapy:a changing perspective[J].J Am Coll Cardiol,1995,26(2):547-552.
[17] Brand D A,Newcomer L N,Freiburger A,et al.Cardiologists practices compared with practice guidelines:use of beta-blockade after acute myocardial infarction[J].J Am Coll Cardiol,1995,26(6):1432-1436.
[18] Allen J E,Knight S,Mccubrey R O,et al.β-blocker dosage and outcomes after acute coronary syndrome[J].Am Heart J,2017,184:26-36.
[19] Goldberger J J,Bonow R O,Cuffe M,et al.Effect of Beta-Blocker Dose on Survival After Acute Myocardial Infarction[J].
J Am Coll Cardiol,2015,66(13):1431-1441.
[20] Grall S,Biere L,Le N M,et al.Relationship between beta-blocker and angiotensin-converting enzyme inhibitor dose and clinical outcome following acute myocardial infarction[J].Circ J,2015,79(3):632-640.
[21] Herlitz J,Dellborg M,Karlson B W,et al.Long-term mortality after acute myocardial infarction in relation to prescribed dosages of a beta-blocker at hospital discharge[J].Cardiovasc Drugs Ther,2000,14(6):589-595.
[22] Raposeiras-Roubin S,Abu-Assi E,Caneiro-Queija B,et al.
Effect of beta-blocker dose on mortality after acute coronary syndrome[J].Rev Port Cardiol,2018,37(3):239-245.
[23] Rochon P A,Tu J V,Anderson G M,et al.Rate of heart failure and 1-year survival for older people receiving low-dose beta-blocker therapy after myocardial infarction[J].Lancet,2000,356(9230):639-644.
[24] The Norwegian Multicenter Study Group.Timolol-induced reduction in mortality and reinfarction in patients surviving acute myocardial infarction[J].N Engl J Med,1981,304(14):801-807.
[25] Dondo T B,Hall M,West R M,et al.beta-Blockers and Mortality After Acute Myocardial Infarction in Patients Without Heart Failure or Ventricular Dysfunction[J].J Am Coll Cardiol,2017,69(22):2710-2720.
[26] Olsson G,Wikstrand J,Warnold I,et al.Metoprolol-induced reduction in postinfarction mortality:pooled results from five double-blind randomized trials[J].Eur Heart J,1992,13(1):28-32.
[27] Ko D T,Hebert P R,Coffey C S,et al.Beta-blocker therapy and symptoms of depression,fatigue,and sexual dysfunction[J].JAMA,2002,288(3):351-357.
[28] Herlitz J,Pennert K,Wedel H,et al.G?teborg Metoprolol Trial:tolerance[J].Am J Cardiol,1984,53(13):46-50.
[29] Barron H V,Viskin S,Lundstrom R J,et al.Beta-blocker dosages and mortality after myocardial infarction:data from a large health maintenance organization[J].Arch Intern Med,1998,158(5):449-453.
(收稿日期:2020-05-09) (本文編辑:姬思雨)
