新型冠状病毒肺炎患者初次胸部高分辨力CT影像学特征分析
2021-04-26刘永广吴宝亮侯勤明侯艳春李运江宣伟玲陈祖华
刘永广 吴宝亮 侯勤明 侯艳春 李运江 宣伟玲 陈祖华
新型冠状病毒肺炎(corona virus disease 2019,COVID-19)是以新型冠状病毒(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)感染而引起发热、乏力、咳嗽等临床症状的急性呼吸系统传染病[1]。胸部高分辨力CT(high-resolution computed tomography,HRCT)检查具有简便、快捷等特点,能够早期发现肺部病灶,现已被广泛应用于临床筛检病变、评估病灶范围和疗效随访[2]。笔者通过分析61例临床诊断为COVID-19患者的初次胸部HRCT影像学特征,旨在提高放射科医师对COVID-19胸部HRCT影像学特征的认识,为临床精准诊疗提供依据。
1 对象和方法
1.1 对象 回顾2020年1月20日至2月6日经浙江中医药大学附属杭州西溪医院临床诊断为COVID-19的61例患者初次胸部HRCT影像资料。纳入标准:(1)符合国家卫生健康委员会颁布《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》中诊断标准[1]的SARSCoV-2咽拭子呈阳性患者;(2)发病后1~15 d在本院完成初次胸部HRCT检查;(3)胸部HRCT检查提示双肺炎性渗出性病灶的患者。排除标准:仅有床旁胸部X线检查,HRCT检查显示正常患者。61例COVID-19患者中男 28 例,女 33 例,年龄 17~88(46±15)岁;其中普通型52例,重型7例;出现症状至初次HRCT检查的平均间隔时间(5.2±3.6)d;临床表现为发热57例(93.4%),平均体温(37.9±0.8)℃,咳嗽 43例(70.5%),乏力、肌肉酸痛17例(28.9%),咽痛5例(8.2%),有密切接触人员及发热人员接触史50例(81.9%)。本研究经本院医学伦理委员会批准。
1.2 方法 采用美国GE Revolution Evo 64排螺旋CT扫描仪进行胸部HRCT检查。扫描参数:管电压120 kV,管电流200 mA,层厚1.25 mm,螺距 1.2。患者取仰卧位,扫描范围自胸廓入口至后肋膈角水平,屏气状态下连续扫描。
1.3 图像分析 由2位副主任医师对HRCT图像作出评价,主要采集信息包括:病灶分布[肺野周围(肺野外1/3区域)、肺野中央(肺野内 2/3区域)、均受累及];累及肺叶(单个肺叶、2个肺叶、3个及以上肺叶受累);病灶大小(病灶最内缘至胸膜下的垂直距离);病灶数量(3个及以上病灶称为多发病灶);病灶密度(单纯磨玻璃密度影、磨玻璃密度影伴小叶间隔增厚“铺路石”征、部分实变及实变);病灶内含支气管扩张及空气支气管征;胸部其他部分受累(纵隔及肺门淋巴结增大、胸腔积液、心包积液等)。
2 结果
61例COVID-19患者病灶分布:单肺分布16例(26.2%),双肺分布45例(73.8%);单个肺叶受累11例(18.0%),2个肺叶受累 16例(26.3%),多个肺叶受累34例(55.7%);共435个病灶,平均大小(16.5±9.3)mm。病灶分布、密度及其它特征详见表1,典型病例见图1-4。
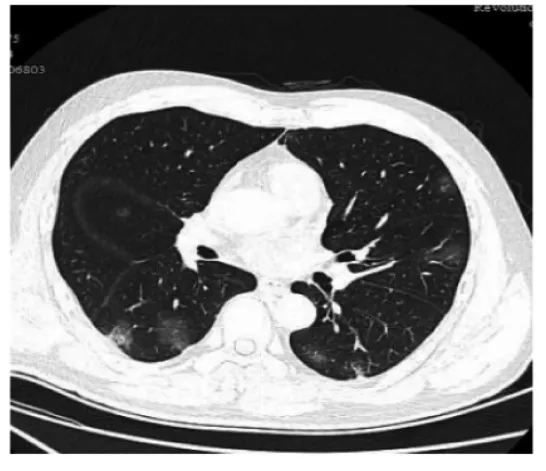
图1 61岁男性COVID-19患者HRCT检查(发病4 d;双肺沿胸膜下多发单纯磨玻璃阴影,可见血管穿行病灶内)

图2 33岁女性COVID-19患者HRCT检查(发病10 d;双肺下叶沿胸膜下多发磨玻璃阴影伴小叶间隔增厚,即“铺路石”征)

图3 57岁女性COVID-19患者HRCT检查(发病6 d;双肺胸膜下多处伴有内部实变的磨玻璃阴影)
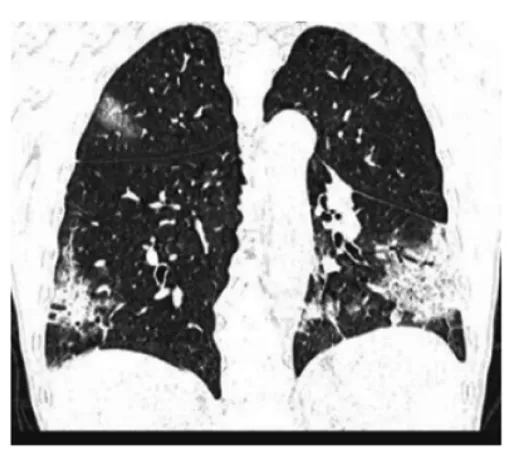
图4 64岁男性COVID-19患者HRCT检查(发病 7 d;右肺上叶及双肺下叶胸膜下斑片实变影,下叶病灶内部可见“空气支气管征”)

表1 435个病灶影像学特征统计结果
3 讨论
根据国家卫健委发布的《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》,目前COVID-19的诊断主要依靠流行病学、临床表现、医学影像学及实验室数据综合诊断[1-2]。胸部HRCT检查明显优于胸部X线,且简便快捷,具有较高的密度分辨力和强大的后处理功能等优势,在COVID-19的早期诊断中发挥重要作用。
本研究发现COVID-19患者初次肺部HRCT主要表现为两肺多叶同时受累,病灶主要分布于肺野外周胸膜下,以双肺下叶为主,占50%以上,右肺下叶稍多于左肺下叶,具有一定的特点。这可能与COVID-19的目标细胞位于下肺有关[3-5]。病灶早期主要表现为多发斑片状磨玻璃影,包括纯磨玻璃密度影,磨玻璃密度影伴有小叶间隔增厚的“铺路石”征,部分实变及实变,同一例患者可以兼有2种或2种以上的不同形态病灶,本研究以磨玻璃密度影及伴小叶间隔增厚为主,仅有少部分病灶出现实变[6-7]。早期病理基础主要由于SARS-CoV-2类似SARS侵犯肺泡及肺间质,引起炎性细胞浸润导致肺泡内浆液性炎性渗出、透明膜形成及肺间质炎性增厚,在HRCT图像上表现为磨玻璃密度影及“铺路石”征[8]。随着病变的进展肺泡内炎性渗出物的增加以及间质增厚,病灶趋于部分实变或完全实变,甚至白肺;本组7例由普通型发展为重型。Xu等[9]通过COVID-19患者尸检病理研究进一步证明,与SARS、MERS冠状病毒感染的病理学特征非常相似。
本研究发现,在发病早期仍有小部分患者出现实性病灶,并伴有空气支气管征,部分肺组织实变或结构扭曲而引起病灶内及周围支气管扩张增粗,可能与基础疾病的有无、个体体质差异、炎性反应程度以及患者就诊时间不同等因素有关,然而多数患者仍然以磨玻璃病变为主;在所有出现支气管扩张及空气支气管征的患者中,支气管内均无黏液填充的表现,这与患者咳嗽少痰或无痰症状相符。纵隔淋巴结肿大及胸腔积液少见,与陆雪芳等[10]报道基本一致,可能与炎性病变累及胸膜及邻近淋巴结有关。
综上所述,COVID-19患者初次胸部HRCT表现具有一定特征,主要表现为两肺下叶胸膜下分布的磨玻璃影或伴铺路石征为特点,具有一定提示诊断价值。但是确诊必须结合SARS-CoV-2核酸检测及临床综合分析。
