MSI、PD-L1在NSCLC患者中的表达及其与预后的相关性
2021-04-24张文静章春芝王贵刚容宇韩媛媛陈丽君
张文静 章春芝★ 王贵刚 容宇 韩媛媛 陈丽君
程序性死亡配体-1(Programmed death ligand-1,PD-L1)为负免疫共刺激分子,在肿瘤细胞表面表达量较高,与肿瘤细胞免疫逃逸相关,利用PD-L1 阻滞机制可对晚期非小细胞肺癌(Non small cell lung cancer,NSCLC)患者进行有效治疗[1]。作为免疫治疗选择的可靠预测性生物标志物,已有研究表明PD-L1 表达水平与化疗效果密切相关[2]。微卫星DNA 广泛存在于人类基因组中,广泛用于基因定位分析。研究表明,微卫星不稳定性(Microsatellite instability,MSI)与肿瘤的发病密切相关[3]。不同分期NSCLC 患者MSI 状态存在差异,检测MSI对于NSCLC 患者病情及预后评估价值良好[4]。1996年国际上拟定了一个以BAT-25、BAT-26、二核苷酸位点(D2S123、D5S346、D17S250)为肿瘤组织MSI 检测的标志性位点,已有研究表明上述位点对NSCLC 患者MSI 的检测具有较高的敏感性及特异性[5]。因此本研究对MSI、PD-L1 表达水平及两者对NSCLC 患者预后的影响进行探究。
1 资料与方法
1.1 一般资料
收集2010年6月至2014年12月在本院确诊86 例NSCLC 患者手术切除癌组织及对应距病灶5 cm 以上癌旁正常组织。其中男性52 例,女性34例;平均年龄(51.42±4.24)岁;低分化27 例,中高分化59 例;按国际抗癌联盟(Union for International Cancer Control,UICC)第8 版肺癌TNM 分期标准进行分期[6],Ⅰ~Ⅱ期69 例,Ⅲ~Ⅳ期例;鳞癌48例,腺癌38 例。纳入标准:①按2008年美国国家综合癌症网络(National Comprehensive Cancer Network,NCCN)制定NSCLC 诊断标准[7],经病理学检查或细胞学检查确诊为NSCLC 患者;②病史资料完整者;③术前未进行放疗或化疗者。排除标准:①合并其他原发癌症患者;②中途退出患者;③自身免疫性疾病及传染病患者;④其他不明类型肺癌患者。本研究经本院医学伦理委员会批准,受试者签署知情同意书。
1.2 方法
1.2.1 基因组的提取及目的基因的扩增
细胞总DNA 的提取,采用GenoSton 公司生产基因组试剂盒MG706901 提取癌组织及癌旁正常组织细胞基因组。按表1设计引物,扩增试剂盒采用北京擎科兴业有限公司产(2XT5 Super PCR mix)按试剂盒上操作步骤扩增序列,完成后上样检测。

表1 MSI 引物序列Table 1 MSI primer sequences
1.2.2 PD-L1 免疫组化
兔抗人PD-L1 单克隆抗体(CD274)购自ThermoFisher 公司,具体操作照试剂盒说明书进行。
1.2.3 结果判定
MSI 判定标准[8]:对比正常组织PCR 扩增结果,条带正常为MSS,出现条带缺失判定为MSI,其中仅缺失1 条为MSI-L,缺失两条及以上为MSI-H。PD-L1 判读标准[9]:显微镜视野下随机取10 个视野,以每个视野中存在棕黄色颗细胞所占比例进行判定,≥50%为阳性,否则为阴性。
1.3 随访
所有患者随访资料均完整无缺失,随访时间5年,每6月进行一次电话或门诊随访。以患者手术期到随访截至日或死亡日之间时间计算患者生存期,对两组无进展生存期进行比较。
1.4 统计学方法
所有数据采用SPSS 16.0 统计软件进行处理。计数资料以n(%)表示,采用χ2检验;生存曲线采用Kaplan-Meier 绘制,以log-rank 检验;通过多元Logistic回归进行多因素生存分析,以P<0.05为差异有统计学意义。
2 结果
2.1 NSCLC 癌组织及癌旁组织中MSI、PD-L1 表达情况
NSCLC 肺癌组织MSI 阳性率高于癌旁组织,差异有统计学意义(P<0.05)。癌组织PD-L1 阳性率相比癌旁组织明显升高,差异有统计学意义(P<0.05),见表2、图1。
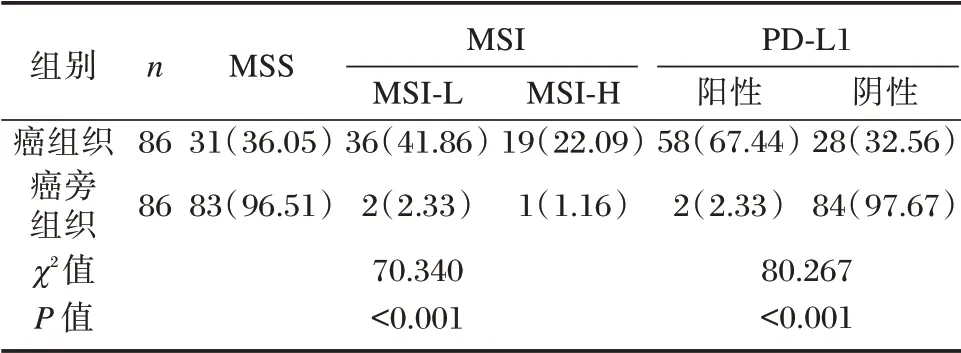
表2 NSCLC 癌组织及癌旁组织MSI、PD-L1 表达情况比较[n(%)]Table 2 Expression of MSI and PD-L1 in NSCLC and adjacent tissues[n(%)]
2.2 MSI、PD-L1 表达与临床病理因素的关系
MSI 各组及PD-L1 在肿瘤分化程度、淋巴结转移情况以及TNM 分期中的表达差异有统计学意义(P<0.05),在年龄、性别、吸烟史、组织学分型中差异无统计学意义(P>0.05)。见表3。
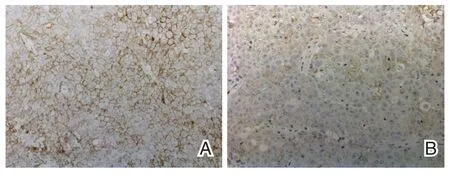
图1 NSCLC 患者癌组织PD-L1 免疫组化结果(Envision,×400)Figure 1 Immunohistochemical results of PD-L1 in cancer tissues of NSCLC patients(Envision,×400)
2.3 MSI、PD-L1 表达与预后的关系
所有86 例NSCLC 患者未出现失访情况,随访86 例患者5年总生存率为55.81%。MSS 阳性、MSI-L 阳性、MSI-H 阳性患者5年存活率分别为36.67%、58.33%、84.24%,MSI-H 阳性患者总生存时间明显大于MIS-L 阳性及MSS 阳性,差异有统计学意义(P<0.05);MSS 阳性及MSI-L 阳性生存时间比较差异无统计学意义(P>0.05)。PD-L1 阳性患者术后5 生存率为44.83%,低于PD-L1 阴性组的78.57%,差异有统计学意义(P<0.05)。见图2。
2.4 NSCLC 患者生存期相关因素单因素分析
淋巴结是否转移、TNM 分期、肿瘤分化程度、MSI 表达情况、PD-L1 表达情况均与患者5年生存率有关(P<0.05),年龄、性别、吸烟史、肿瘤组织学分型与患者5年生存率无关(P>0.05)。见表4。
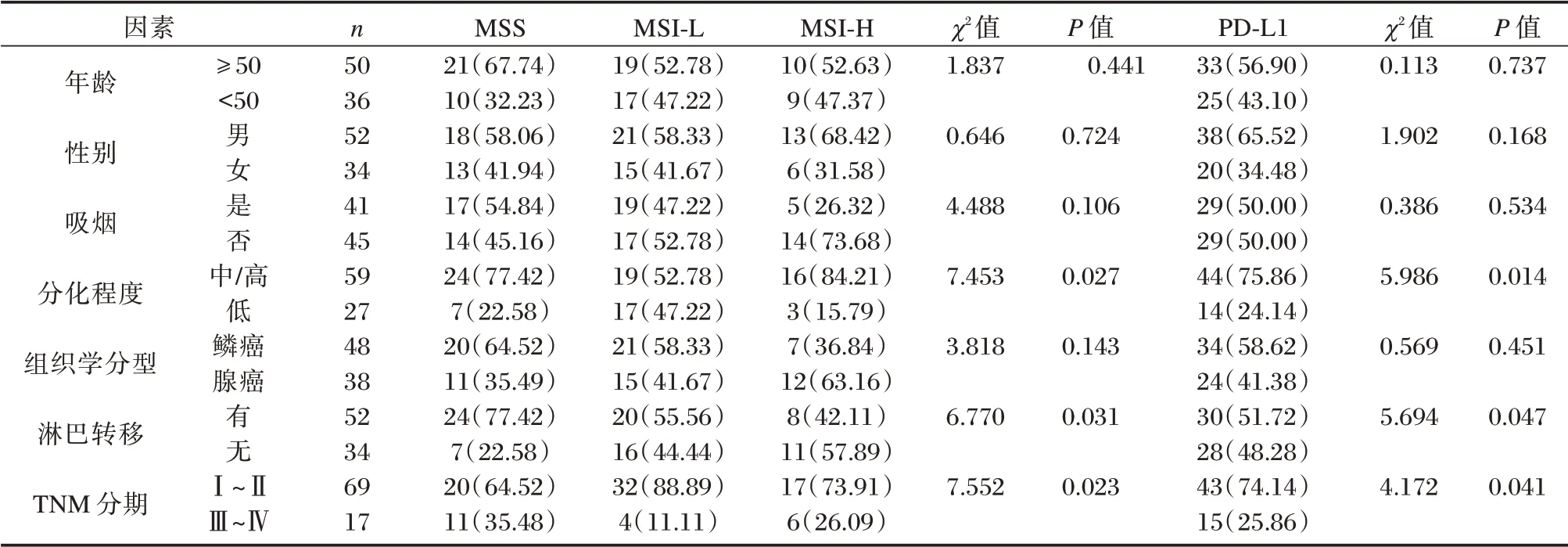
表3 MSI、PD-L1 与临床病理因素的关系[n(%)]Table 3 Relationship between MSI,PD-L1 and clinicopathological factors[n(%)]

图2 不同MSI、PD-L1 表达情况患者生存曲线比较Figure 2 Comparison of survival curves among patients with different MSI and PD-L1 expression
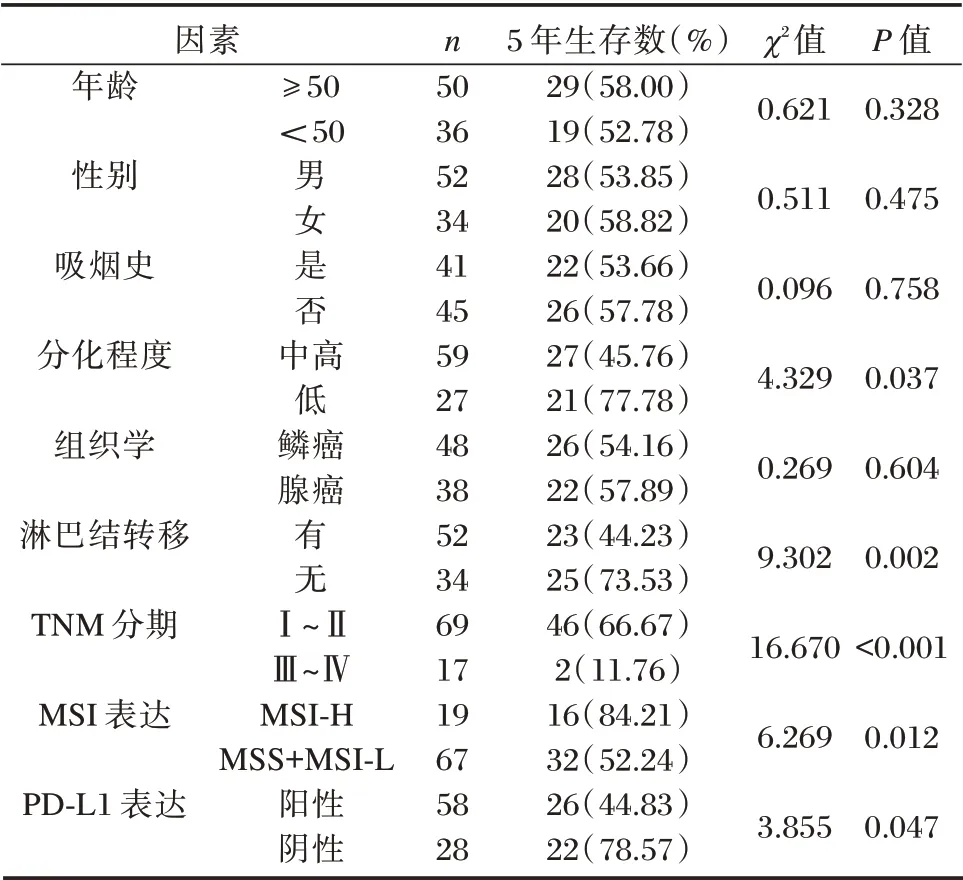
表4 NSCLC 患者生存期相关因素单因素分析[n(%)]Table 4 Univariate analysis of survival related factors in NSCLC patients[n(%)]
2.5 NSCLC 生存相关因素Logistic 回归分析
以5年生存率为应变量,以上述有统计学意义单因素为自变量赋值(MSI-H 阳性=0,MSS+MSIL 阳性=1;PD-L1 阳性=0,阴性=1;肿瘤分化程度低=0,中高=1;淋巴结转移=0,未转移=1;TNM 分期Ⅰ~Ⅱ=0,Ⅲ~Ⅳ=1)。Logistic表明,PD-L1 阳性、淋巴结转移、TNM 分期Ⅲ~Ⅳ期为影响患者5年生存率的独立危险因素,MSI-H 阳性为保护因素(P<0.05),见表5。

表5 NSCLC 生存相关因素多元Logistic 回归分析Table 5 Multivariate Logistic regression analysis of survival related factors of NSCLC
3 讨论
目前常规治疗NSCLC 的方式包括手术切除、放疗、化疗以及最新的免疫治疗。大多数NSCLC 患者确诊时已属晚期,此时癌细胞已扩散,不适合进行手术治疗,只能采取化疗方式以缓解症状,但治愈率较低。
DNA 错配修复(mis-match repair,MMR)是DNA 错配修复系统中的重要部分,当机体出现MMR缺陷时,DNA 错配修复功能丧失,导致基因中短片段重复序列发生突变即MSI。研究表明,当机体处于MSI 状态时,致癌基因激活异常、抑癌基因失活,正常细胞基因突变不断累积,大量突变产生,细胞异常增殖导致肿瘤的产生[10]。MSI 状态可通过MSI 位点进行检测,对比正常癌旁组织,结果显示一条及以上条带增加或缺失即为MSI 阳性[11]。黎琪等[12]研究发现,结直肠癌患者癌组织样本中MSI 阳性检出率为73.21%,远高于正常组织。Warth 等[13]研究表明,NSCLC 患者癌组织MSI 与PD-L1 存在相关性。国外已有研究证实,利用上述位点对NSCLC 中MSI 检测具有良好的敏感性及特异性[14]。同时,本研究结果表明NSCLC 患者淋巴结是否转移、肿瘤分化情况、TNM 分期对MSI 的表达存在一定的影响。同时MSIH 阳性表达患者生存期明显高于MSS、MSI-L 阳性患者,且MSI-H 阳性为NSCLC 患者5年生存率的保护因素,表明MSI 表达情况与患者预后相关,提示MSIH 可能成为NSCLC 患者预后评估的良好指标。
PD-1 为免疫抑制剂的一种,可与PD-L1 相互作用调控机体免疫反应。肿癌细胞表面PD-L1 含量上升,大量的PD-L1 加速与PD-1 受体结合,导致效应T 细胞增殖速度减慢并诱导细胞迅速凋亡,降低T细胞对癌细胞的免疫反应,癌细胞迅速增殖[15]。吴涵等[16]研究表明,NSCLC 患者的PD-L1 阳性表达率为62.2%,与本研究结果相似。本研究结果显示PD-L1 表达与淋巴结是否转移、TNM 分期以及肿瘤分化程度有关,与年龄、性别、是否吸烟、肿瘤组织学分类无关,与高锋等[17]研究基本相似。本研究结果提示利用PD-L1 作为NSCLC 预后的预测指标具有良好的价值,临床对NSCLC 患者PD-L1 表达情况的检测可作为患者预后评估的重要依据。
综上所述,NSCLC 患者MSI、PD-L1 水平明显升高,其表达水平与病理特征密切相关;MSI、PD-L1阳性患者5年生存率显著低于阴性患者,其表达水平与患者预后存在明显相关性。
