阻塞性睡眠呼吸暂停低通气综合征对老年冠心病患者短期全因死亡的影响
2021-04-21谢学刚何芬张苗张松林和旭梅
谢学刚,何芬,张苗,张松林,和旭梅
冠状动脉粥样硬化性心脏病简称冠心病[1-2],是当前严重威胁人类健康的心血管疾病。冠心病在老年人群中发病率较高,据统计有25%冠心病患者年龄超过65岁[3]。《中国心血管病报告2018》中指出,近年来,我国冠心病患者病死率呈逐年上升趋势[4]。冠心病患者病死率上升的重要原因之一可能是我国人口老龄化的加剧[5]。目前临床上对冠心病主要治疗目的是保持患者病情稳定,减少心血管事件的发生,从而降低患者病死率[6]。而在临床实践中,冠心病患者常合并其他疾病,并导致患者心血管事件发生率和病死率升高。阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是心血管疾病的常见合并症,也被认为是心血管事件发生的独立危险因素之一[7]。有国外学者研究发现[8],冠心病合并OSAHS患者远期心血管事件发生率高达35%。目前国内关于老年冠心病患者合并OSAHS与全因死亡关系的报道较少。为此,本研究对504例老年冠心病患者进行随访调查,并分析OSAHS对患者全因死亡的影响,报道如下。
1 资料与方法
1.1 临床资料 选取2015年1月—2016年1月西安交通大学第一附属医院结构性心脏病科收治的老年冠心病患者504例,其中合并OSAHS患者285例纳入观察组,患者体质量指数(BMI)22~33(28.02±3.19)kg/m2,临床多伴有打鼾、白天嗜睡、夜尿增多、晨起头痛等症状;余患者219例纳入对照组。2组患者临床资料见表1。本研究经医院伦理委员会批准,患者及家属知情同意,且签署知情同意书。
1.2 病例选择标准 (1)诊断标准:OSAHS确诊标准参照“阻塞性睡眠呼吸暂停低通气综合征诊治指南(基层版)”[9];(2)纳入标准:①患者年龄≥65岁;②患者均经冠状动脉造影检查确诊为冠心病。(3)排除标准:①合并其他先天性心脏病者;②肝、肾功能严重不全者;③神志不清或有精神病史者;④恶性肿瘤患者;⑤临床资料不全或失访者。
1.3 观测指标与方法
1.3.1 临床资料:包括性别、年龄、吸烟史、饮酒史、BMI、合并基础疾病、服药情况、病程、心功能分级、既往治疗史、家族遗传史等。
1.3.2 呼吸功能指标检测: 患者均行多导睡眠呼吸监测,采用AB110型多导睡眠检测仪(PSG,compumedics,德国)检测并记录低通气指数(AHI)、氧减饱和指数(ODI4)、血氧饱和度低于90%的时间占总监测时间百分比 (SIT90)。其中5≤AHI<15次/h患者78例,确诊为冠心病合并轻度OSAHS;15≤AHI<30次/h患者181例,确诊为冠心病合并中度OSAHS;AHI≥30次/h患者26例,确诊为冠心病合并重度OSAHS。
1.3.3 心功能指标检查:采用JH-970型彩色多普勒超声诊断仪(江苏佳华电子设备有限公司),X5-1探头,频率为1.7~3.4 MHz,患者取左侧卧位,嘱咐患者平静呼吸,常规心脏超声检查后,首先于心尖四腔心切面或左室两腔心切面,将脉冲多普勒取样容积置于二尖瓣口。采用Simpson法,描计舒张期和收缩期心内膜边缘,计算机自动描计室壁运动曲线。 心功能指标包括左心室射血分数(LVEF)、左心室收缩末期容积(LVESV)、左心室舒张末期容积(LVEDV)、每搏输出量(SV)等。
1.3.4 血糖、血脂及炎性因子检测: 于患者入院后采取空腹肘静脉血3 ml,经PSD1250型台式高速离心机(德国索福公司)离心分离得血清,采用AU5800型全自动生化分析仪(美国贝克曼公司)检测空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)及高敏C反应蛋白(hs-CRP)、白介素-6(IL-6),试剂盒购于北京伊斯康科技有限公司,操作方法严格按仪器和试剂盒说明书要求进行。
1.3.5 随访情况:2015年6月1日为随访起点,每6个月对患者随访1次,末次随访时间为2018年6月30日,终点事件为患者死亡。随访方式包括电话随访、门诊预约,随访时应对患者的症状、体征、生存状况及死亡原因(主要包括心脑血管疾病及其他疾病)进行记录。 死亡记录分别由2名医师记录并相互校对,避免人为误差,随访调查过程中无失访者。

2 结 果
2.1 2组临床资料比较 2组患者性别、年龄、吸烟史、饮酒史,高血压、糖尿病、高血脂症发生情况,他汀类药物、β受体阻滞剂、阿司匹林、血管紧张素Ⅱ受体阻断剂(ACEI)服用情况,病程、心功能分级、既往治疗史及家族遗传史比较,差异均无统计学意义(P>0.05),而对照组BMI低于观察组(P<0.05),见表1。
2.2 2组呼吸功能指标比较 观察组患者 AHI、ODI4、SIT90均高于对照组,差异有统计学意义(P<0.01),见表2。

表1 2组患者临床资料比较 [例(%)]

表2 2组患者呼吸功能指标比较
2.3 2组心功能指标比较 2组患者LVEF、LVESV、LVEDV、SV比较,差异均无统计学意义(P>0.05),见表3。

表3 2组患者心脏超声指标比较
2.4 2组血糖、血脂及炎性因子比较 与对照组比较,观察组hs-CRP、IL-6水平升高,差异有统计学意义(P<0.01),而2组患者FPG、TG、TC、LDL-C、HDL-C比较,差异无统计学意义(P>0.05),见表4。
2.5 2组死因及全因死亡率比较 与对照组比较,观察组全因死亡率、冠心病病死率相对较高(P<0.01);2组患者脑血管疾病及其他疾病的病死率比较差异无统计学意义(P>0.05), 见表5。Kaplan-Meier法生存分析结果显示,与对照组比较,观察组老年冠心病患者累计生存率较低(log rank检验χ2=5.436,P=0.019;Breslow检验χ2=6.158,P=0.013);说明2组患者累计生存率差异存在统计学意义, 见图1。
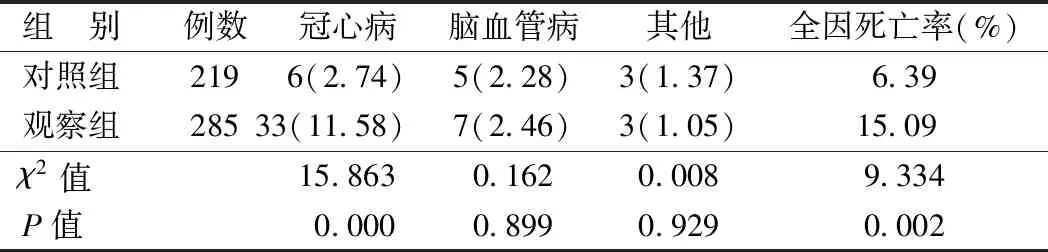
表5 2组患者死因及全因死亡率比较 [例(%)]
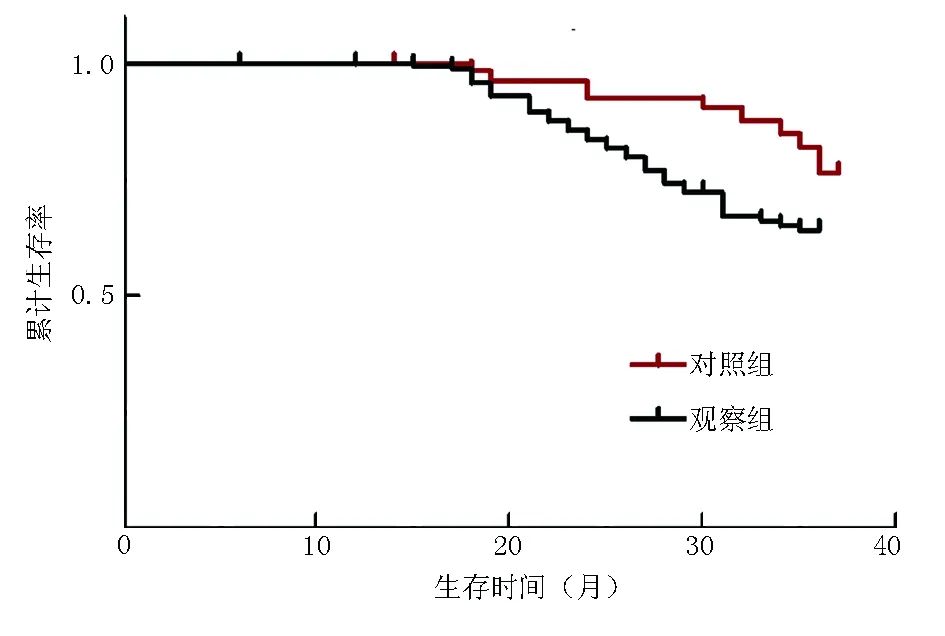
图1 2组患者随访期间Kaplan-Meier生存曲线
2.6 老年冠心病患者全因死亡影响因素的Cox回归分析 建立COX比例风险回归模型,以老年冠心病患者全因死亡状况为因变量,赋值1=死亡,0=生存,t=生存期。以前述呈现显著差异的指标为自变量。回归分析结果显示:hs-CRP、BMI、OSAHS、SIT90均是老年冠心病患者全因死亡的独立危险因素(P<0.05),见表6。

表4 2组患者血糖、血脂及炎性因子比较

表6 老年冠心病患者全因死亡危险因素Cox回归分析 [例(%)]
3 讨 论
OSAHS是一种病因不明的睡眠呼吸疾病,临床表现有夜间睡眠打鼾伴呼吸暂停和白天嗜睡[10]。由于呼吸暂停引起反复发作的夜间低氧和高碳酸血症,可导致高血压、冠心病、糖尿病和脑血管疾病等并发症,甚至出现夜间猝死[11]。因此,OSAHS是一种有潜在致死性的睡眠呼吸疾病。OSAHS的直接发病机制是上气道狭窄和阻塞,但其发病并非简单的气道阻塞,实际是上气道塌陷,并伴有呼吸中枢神经调节因素障碍,关于OSAHS的病因和发病机制需进一步研究,也有研究表明,其与多种心血管疾病有密切关联。在老年人群的死亡因素中,冠心病是风险率和发病率最高的疾病之一[12]。有研究表明,OSAHS与冠心病发病密切相关,在40~70岁的男性中,AHI≥30次/h的患者比AHI<5次/h的患者罹患冠心病的可能性高出68%。在临床实践中,老年冠心病患者常合并OSAHS,且心血管事件发生率较高[13]。本研究旨在探究老年冠心病患者合并OSAHS对其全因死亡的影响。
本研究结果显示:观察组患者BMI、hs-CRP、IL-6水平高于对照组,随访调查结果显示,观察组冠心病病死率及全因死亡率均高于对照组。分析其原因如下:OSAHS引起冠心病患者在夜间睡眠期间出现反复的间歇性低氧(CIH),CIH激活氧化应激反应从而促进体内促炎基因的表达,包括hs-CRP、IL-6等炎性因子表达水平升高,使患者机体处于高炎性反应状态[14]。hs-CRP、IL-6等炎性因子的高表达促进了炎性细胞的聚集和炎性递质的释放,进而加重了老年人群动脉硬化的形成,从而使冠心病患者病情加重,病死率升高[15]。有学者通过临床研究得出相似的结论。hs-CRP、IL-6可作为评价冠心病严重程度的关键指标[16]。OSAHS与肥胖密切相关,据统计有60%~70%的OSAHS患者合并肥胖[17],本研究中,观察组患者BMI值亦高于对照组。
本研究中Cox风险模型分析结果显示,OSAHS、hs-CRP、BMI、SIT90均是冠心病患者全因死亡的独立危险因素,且OSAHS的风险比率明显高于hs-CRP、BMI、SIT90。其中hs-CRP是反映血管炎性反应的重要标志物之一,且与动脉粥样硬化的发生发展密切相关,能够在一定程度上预测冠心病患者不良结局;肥胖或超重的冠心病患者其餐后低血压的发生率较高,而餐后低血压会增加患者中期全因死亡的风险;SIT90可有效评估患者呼吸功能状况,而呼吸功能不佳的冠心病患者出现不良预后的风险较高[18-19]。有研究显示老年冠心病患者合并OSAHS的全因死亡风险约是未合并OSAHS患者的2.5倍[20]。本研究中Kaplan-Meier生存曲线结果也证实了这一结论,观察组患者累计生存率低于对照组。因此,本研究认为OSAHS是影响老年冠心病患者全因死亡的独立危险因素。Park等[21]认为,OSAHS是冠心病的独立危险因素,且这种情况对于女性患者更为显著,而在本研究中并未发现患者性别与全因死亡相关。目前研究证实,OSAHS与心血管疾病密切相关,OSAHS可影响冠心病的发病、治疗及预后,可作为冠心病的重要危险因素,并提出采用正压通气治疗可影响冠心病患者临床结局[22]。André等[23]通过临床研究发现,给予冠心病合并OSAHS无创正压通气治疗,不仅可改善患者心功能状况,还可减少心血管不良事件的发生。
综上所述,目前关于OSAHS与冠心病患者全因死亡的相关机制尚未明确,学术界普遍认为其机制可能与OSAHS诱发氧化应激、炎性反应相关。冠心病合并OSAHS患者的病死率、全因死亡率显著升高,提示OSAHS是影响冠心病患者全因死亡的重要因素,在临床上应引起足够的重视并给予相应的治疗手段。此外,本研究对患者随访时间相对较短,用于评估OSAHS对老年冠心病患者全因死亡影响还存在一定局限性,关于OSAHS对老年冠心病患者远期全因死亡的影响有待进一步调查研究。
利益冲突:所有作者声明无利益冲突
作者贡献声明
谢学刚:实施研究过程,论文撰写,论文修改;何芬、张苗:病例资料收集,进行文献调研与整理;张松林:数据获取,统计学分析;和旭梅:提出研究思路,设计论文框架,论文审核
