ICU成人患者有创机械通气撤机的最佳证据总结
2021-04-14崔朝妹刘静庄欣杜娟董春晖
崔朝妹,刘静,庄欣,杜娟,董春晖
(山东第一医科大学附属省立医院a.心外监护室;b.心外科,山东 济南250014)
ICU 成人患者中有约40%需要接受有创机械通气[1],而机械通气撤机是ICU 中最重要也最具挑战性的问题之一。 研究显示,在计划性撤机中有10%~20%的失败率,而撤机失败患者的死亡率为25%~50%[2],机械通气>48 h 患者的首次撤机失败率高达50%~70%[3]。 过早撤机可能引起心血管功能障碍、呼吸肌疲劳、心理应激,延迟撤机则会增加感染率甚至死亡风险[4]。 随着医学技术的快速发展,撤机相关循证证据不断更新。 2001 年,美国胸科医师学会/美国呼吸治疗学会/美国重症医学会联合发布《机械通气撤机循证指南》[5],2017 年,美国胸科学会/美国胸科医师学会联合发布《危重患者机械通气撤机指南》[6-7],而我国仅在中华医学会重症医学分会2006 版《机械通气临床应用指南》提及撤机相关建议[8],多数研究聚焦于探讨撤机预测指标[9-10],鲜见关于程序化撤机实施的证据报道[11]。 研究表明,护士主导的机械通气撤机能够保障患者安全,产生积极的撤机效果[12]。 鉴于此,本研究将总结ICU 成人患者有创机械通气撤机的最佳证据,以期为临床工作提供参考。
1 方法
1.1 问题确立 本研究应用PIPOST 确立研究问题[13]。 第1 个P(population)指所有经历机械通气的ICU 成人患者;I(intervention)指机械通气撤机的系列干预措施及过程管理;第2 个P(professional)指应用证据的ICU 医生和护士;O(outcome)指机械通气撤机成功率、再插管率、喉水肿发生率、医护人员应用撤机方案的执行率; S(setting)指应用证据的医疗单位;T(type of evidence) 指证据类型,涵盖临床决策、指南、专家共识、证据总结及系统评价。
1.2 检索策略 以“机械通气/呼吸机/有创通气”和“撤机/脱机/撤机拔管/移除/拔除”为中文关键词,以(“intensive care units” OR “care unit, intensive” OR“critical ill*”)AND(“respiration,artificial”OR“invasive ventilation” OR“invasive mechanical ventilation”OR“IMV”)AND(“ventilator weaning”OR“weaning protocol*”OR “weaning from mechanical ventilation” OR“liberation from mechanical ventilation” OR“discontinuing from mechanical ventilation ”OR “readiness testing ”OR “ spontaneous breathing test”)为英文关键词,按照“6S”证据模型[14],分别检索BMJ Best Practice、Up To Date、 世界卫生组织 (World Health Organization, WHO)网站、国际指南协作网(Guidelines International Network, GIN)、加拿大安大略护理学会网站(Registered Nurses’ Association of Ontario,RNAO)、 美国国立指南库(National Guideline Clearinghouse, NGC)、英国国家临床医学研究指南库(National Institute for Health and Care Excellence,NICE)、医脉通、中华医学会重症医学分会、美国胸科学会(American Thoracic Society, ATS)、美国胸科医师学会 (American College of Chest Physicians,ACCP)、美国呼吸治疗学会 (American Association for Respiratory Care, AARC)、美国重症医学会(Society of Critical Care Medicine, SCCM)、 欧洲呼吸学会(European Respiratory Society, ERS)、欧洲重症医学会(European Society of Intensive Care Medicine, ESICM)、 美国重症护士协会(American Association of Critical Care Nurses, AACCN)、JBI 循证卫生保健数据 库、Cochrane、PubMed、EMBase、Web of Science、Medline、CINAHL、中国生物医学文献数据库、中国知、万方、维普数据库中关于有创机械通气撤机的证据,类型包括临床决策、临床指南、证据总结、系统评价和专家共识。 检索时限为建库至2020 年4 月。 以PubMed 数据库为例,具体检索策略见图1。
1.3 文献纳入和排除标准 纳入标准:纳入有关有创机械通气撤机相关文献;语言限定为中文或英文;文献类型为公开发表的临床指南、专家共识、基于原始研究的证据总结和系统评价;所有纳入的指南、证据总结、系统评价采用其最新版。 排除标准:文献信息不全;翻译版或重复收录;无法获得全文或文献质量评价低。
1.4 文献质量评价 (1)指南质量评价标准采用《临床指南研究与评价系统》(Appraisal of Guidelines for Research and Evaluation, AGREE Ⅱ)(2010 版)[15],此量表包含6 个领域共23 个条目,并2 个指南整体评价条目。条目评分为1~7 分(1 代表很不同意,7 代表很同意), 每个领域的终得分为该领域中条目分数总和与标准化后该领域可能的最高分数的百分比。(2)临床决策、证据总结其质量评价则追溯到证据来源的原始文献,按照原始文献类型进行相应的质量评价。 (3)本研究所涉及系统评价采用JBI 系统评价标准(2016 版)进行质量评价[13]。 (4)本研究所涉及随机对照试验采用JBI 随机对照试验评价标准(2016 版)进行质量评价[13]。(5)本研究所涉及队列研究采用JBI 队列研究评价标准(2016 版)进行质量评价[13]。
1.5 证据分级与推荐级别 纳入证据采用JBI 证据分级及推荐级别系统(2014 版)进行评价和等级划分[16]。 根据研究的类型,将证据的等级划分为Level 1~5 共5 个级别,根据FAME 结构(可行性、适宜性、临床意义以及有效性),使用JBI 证据推荐强度分级将其划分为A 级推荐、B 级推荐。临床决策、指南、证据总结经追溯到证据产生的原始文献, 依据同样的原则进行分级[17]。
1.6 资料提取 课题组成员均经过系统的循证知识培训,由2 名(指南为4 名)研究人员分别对文献进行质量评价, 如遇分歧, 由课题组讨论后做出决定。 如遇证据互相矛盾,遵循高质量证据、最新发表证据、循证证据优先的原则进行决策[18]。
课题组2 名研究人员对纳入的证据进行独立内容分析,提取作者、来源、类型、主题和发表时间,提取结果经2 人交叉核对。
2 结果
2.1 文献检索结果 本研究共纳入机械通气撤机相关文献12 篇,其中临床决策3 篇[19-21]、指南4 篇[5-8]、证据总结2 篇[22-23]、系统评价3 篇[1,12,24],见表1。
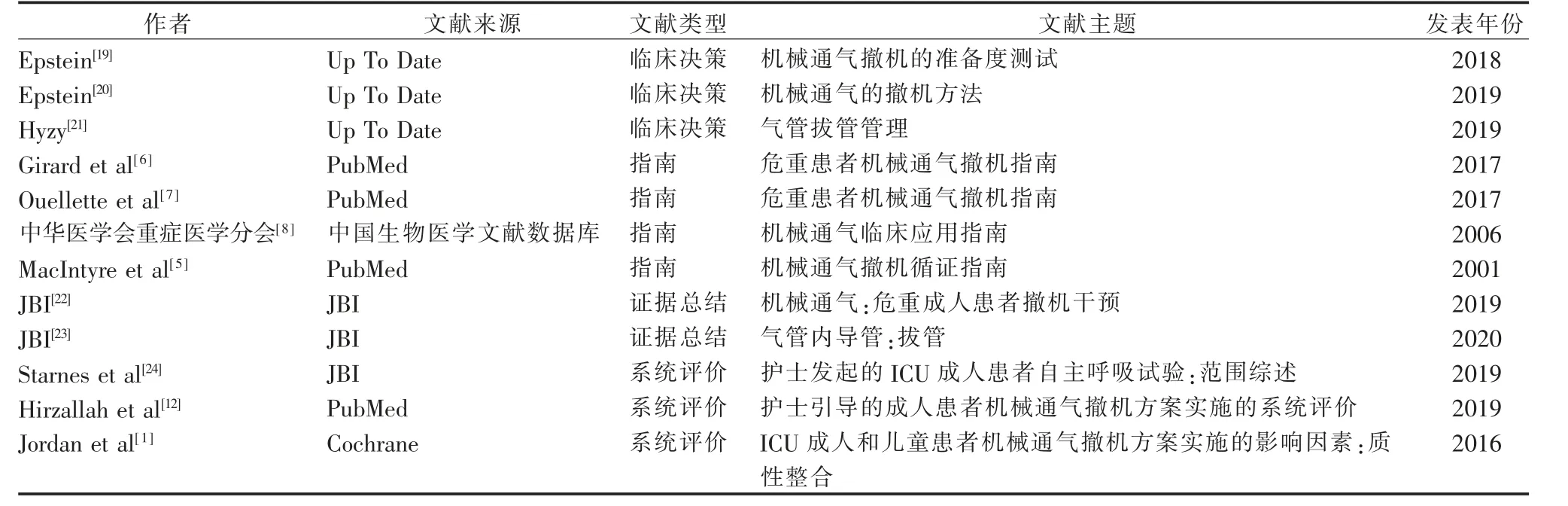
表1 纳入文献的一般情况
2.2 文献质量评价结果
2.2.1 指南 4 篇指南以AGREE Ⅱ标准评价,评价结果显示,2 篇A 级推荐,2 篇B 级推荐, 各维度评分见表2。

表2 本研究纳入指南的方法学质量评价结果
2.2.2 系统评价 本研究涉及系统评价9 篇, 其中Cochrane Library 数据库1 篇[1],PubMed 数据库1篇[12],JBI 数据库1 篇[24],余6 篇为证据总结中证据对应的原始文献[25-30]。除Meade 等[29]的研究未陈述检索策略和发表偏倚,余文献评价条目均为是,纳入分析。
2.2.3 随机对照试验 Francois 等[31]的研究其条目6 的评价结果为 “不清楚”, 条目9 的评价结果为“否”,余条目评价结果均为“是”,纳入分析。
2.2.4 队列研究 本研究纳入队列研究2 篇(Beuret等[32]、Salam 等[33]),2 篇文献条目5 的评价结果均为“否”,条目8 和条目9 的评价结果均为“不适用”,余条目的评价结果均为“是”,纳入分析。
2.3 证据汇总结果 本研究共分析12 篇文献,提取出撤机相关的57 条证据,最终整理综合为4 个维度25 条最佳证据,维度分别为撤机筛查评估、撤机方案实施、气管导管拔除、人员组织管理,见表3。

表3 ICU 成人患者机械通气撤机实施的最佳证据汇总
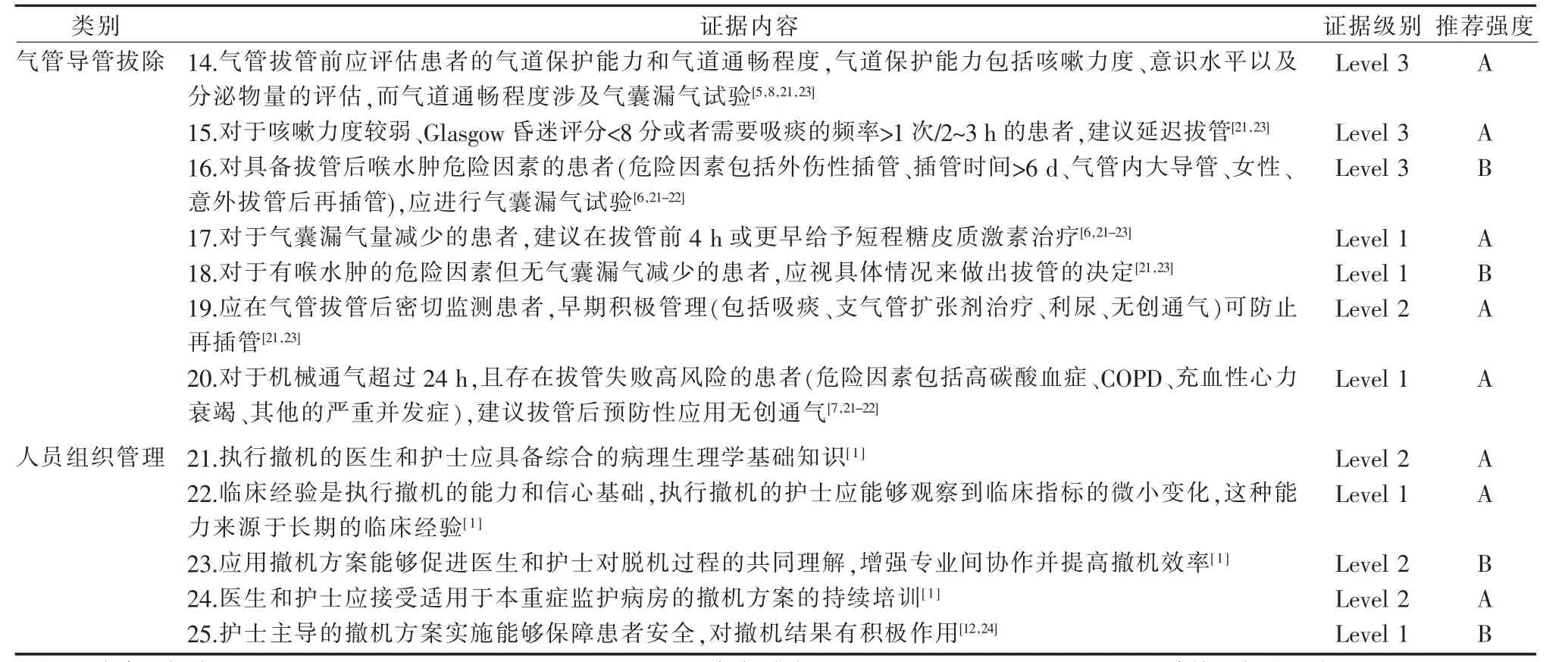
续表3
3 证据描述
3.1 撤机筛查评估 撤机筛查评估是撤机的第一步,也是必不可少的环节。 研究显示,经历非计划性拔除气管插管的ICU 患者50%以上不需要再次插管,这表明临床医生可能会低估患者的呼吸能力,造成撤机延迟和医疗资源浪费[34]。撤机评估可帮助医护人员识别出患者是否满足撤机要求, 避免延时/过早撤机风险[3]。 患者进行撤机筛查评估前须满足4 个基本条件,包括:导致呼吸衰竭的原因已经好转、充分的通气和氧合功能 (通过动脉血氧分压等指标判断)、具备自主呼吸能力和稳定的血流动力学[35]。本研究所汇总证据涵盖撤机筛查评估的基本条件, 从呼吸、循环、机体内环境等多个角度进行评估,并列举了撤机筛查的时机、原则、频次、方法和可选指标,可为医护人员提供系统、全面的撤机筛查思路。 证据建议,机械通气>24 h 的患者应每日评估撤机准备度[5,19],而基于临床标准的人工操作或计算机评估系统均可用于评估准备度[19]。现有研究涉及多项撤机预测指标用于评估患者的呼吸驱动、 呼吸肌肌力和耐力,如最大吸气压、分钟通气量、呼吸氧价等,其中,浅快呼吸指数为呼吸频率与潮气量的比值, 简单易测量,且系统评价显示其可靠度高,可将浅快呼吸指数<105 次呼吸/(min·L)作为优选的撤机预测指标[29]。3.2 撤机方案实施 患者一旦通过撤机筛查,应选择合适的方案进行实质性撤机。研究证实,实施程序化撤机能够缩短78%的撤机时间[36],并能缩短机械通气总时间和ICU 入住时间[30]。 临床应根据实际情境结合循证证据制定适用于本单位的撤机程序[6],包括3 个方面要素:判断撤机准备度的客观标准、逐渐减少支持的指导方针、拔管前评估的客观标准[35]。自主呼吸试验是判断能否撤机的最好方式, 患者耐受30~120 min 自主呼吸试验即可考虑撤机和拔管[37]。经典的自主呼吸试验可通过T 管、持续气道正压或低水平压力支持模式进行, 而耐受是指完成该试验时患者达到了若干提前设定的生理标准[20]。 证据建议,通过5~8 cmH2O 压力支持模式而非T 管或持续气道正压模式进行自主呼吸试验, 且每日自主呼吸试验次数≤1 次[5,7-8,20,22]。 本研究总结了自主呼吸试验失败的客观评价标准[5,8,20],同时指出,撤机过程中应实施最小化镇静方案和以早期活动为目的的康复方案[6],我国2018 版镇痛和镇静治疗指南也提到,ICU 患者需个体化选择镇静深度并实施目标指导的镇静策略,Richmond 躁动-镇静评分和Ricker镇静-躁动评分被推荐为可靠的镇静评估工具[38]。
3.3 气管导管拔除 气管导管的拔除是撤机的最后一步,拔管过程的实施、拔管后的管理与患者预后密切相关。 研究发现,无效咳嗽是拔管失败的最强预测指标[39],而拔除气管导管后因喉水肿发生喘鸣的几率为6%~37%[40]。 在拔除气管导管前,须评估患者的气道保护能力、 咳嗽能力以及气道通畅程度。 气道保护能力包括咳嗽力度、意识水平以及分泌物量的评估,咳嗽时呼气峰流速≤60 L/min 或者分泌物量>2.5 mL/h 的患者更容易发生拔管失败[21]。 气囊漏气试验最常用于检测气道通畅性,其操作可通过气囊放气后听诊气道周围气流声或测量在定容通气模式下吸入和呼出潮气量之差,如导管周
围没有气体流动,或漏气量<110 mL/12%~24%潮气量,则可能存在气道不畅[21]。 对气囊漏气量减少的患者,应在拔管前4 h 或更早给予短程糖皮质激素治疗[23]。 拔管时患者尽量取直立体位,充分吸净口腔和气管导管内分泌物,指导患者深吸气,在呼气期气囊放气并且以一次性流畅的动作撤走气管导管,拔管过程中严密监测生命体征。 对于存在拔管失败高风险的患者,拔管后可预防性应用无创通气,拔管后早期积极管理可防止再插管[7]。
3.4 人员组织管理 撤机是一个动态、复杂的过程,撤机方案的实施常常需要医生、呼吸治疗师、护士等多学科成员共同参与,合作进行[1]。医生对患者病情有全面的了解,呼吸治疗师能够在撤机过程中进行客观的呼吸力学监测及其他指标评估,而护士作为患者身边的首要观察者,能够在第一时间对患者撤机过程中的临床表现及病情变化做出判断、反馈和决策。 证据指出,执行撤机的医护人员需具备扎实的基础知识和判断病情变化的能力和经验,并对程序化撤机有深入的理解和良好的合作。 我国已有学者编制《ICU 护士对机械通气患者撤机指征知信行问卷》[41], 但未见护士在临床实施撤机的认知和行为结果报道,实施现状尚不明确。临床科室应对加强对医护人员进行有创机械通气撤机知识、方案、程序的持续培训,加深医护人员对程序化撤机的全面理解,同时鼓励护士积极参与撤机过程,促进多学科团队之间的深度协作,从而优化撤机过程,保障患者安全[12,24]。
4 结论
本研究通过循证方法学汇总了ICU 成人患者有创机械通气撤机筛查评估、撤机方案实施、气管导管拔除、人员组织管理4 个方面的证据。相关证据多来源于国外原始研究, 临床应考虑每条证据是否适宜、可行,并结合自身情况进行本土化应用。同时,现有证据未能覆盖机械通气撤机的全部细节, 且部分证据级别偏低, 临床上可进行高质量的原始研究以获取更多可靠的证据来源。
