角膜塑形镜对青少年近视的相对周边屈光度影响
2021-04-12唐文婷李佳倩周里深
唐文婷,李佳倩,周里深,喻 谦
0引言
角膜塑形镜是一种能有效控制青少年近视进展的非手术治疗手段[1]。我们的前期研究也证实,配戴角膜塑形镜较配戴框架眼镜相比,1a时间眼轴延长减少约48.28%[2]。但其控制近视进展的机制尚不明确,有研究[3-4]发现配戴角膜塑形镜后周边视网膜呈现相对近视离焦状态,但尚缺乏大规模随机的临床试验证实,其在周边视网膜各个方位产生的具体屈光度改变及趋势尚不完全清楚,并且这种周边视网膜的相对近视离焦与延缓眼轴增长之间是否存在相关关系尚无明确定论[5-6]。本研究将角膜塑形镜和框架眼镜对比,进一步明确配戴角膜塑形镜后患者周边视网膜不同部位屈光度的具体变化情况,并分析这种变化是否与眼轴延长减缓有关,从而更深入地分析角膜塑形镜防控近视的作用机制,并评估视网膜相对周边屈光度(relative peripheral refraction,RPR)作为新的评价及预测指标的可靠性。
1对象和方法
1.1对象采用前瞻性随机对照临床试验。选取2016-05/2018-11期间在我院眼科门诊收治的104例(均取右眼数据)青少年近视患者,年龄8.2~14.5(平均11.04±1.94)岁。患者均进行治疗前相关检查。入选标准:(1)近3mo内未配戴过角膜接触镜或进行过相关治疗的患者;(2)无配戴角膜塑形镜的禁忌证;(3)均为汉族,全身情况正常,无器质性眼疾;(4)双眼矫正视力均≥1.0,眼球转动正常;(5)屈光度检查:球镜度-1.00~-6.00D,顺规散光≤1.0D,逆规散光≤0.5D,且球镜度数/柱镜度数>2,屈光参差≤1.0D;(6)角膜曲率K1值在40~45D范围,角膜e值>0.2;(7)依从性好,能按时完成治疗及随访。排除标准:(1)眼部或全身疾病不适宜配戴角膜塑形镜者;(2)全身疾病需长期用药(如激素、阿托品、非甾体类抗炎药等)或观察期内需使用影响近视度数变化的治疗方案;(3)近3mo内配戴过角膜接触镜或应用其他相关治疗措施的患者;(4)个人卫生习惯不良,依从性差,不能配合检查、按时治疗及定时来院复查者;(5)相关药物过敏的患者。向所有患者及家属讲解可能出现的并发症及风险,并告知为两种治疗方案随机入组,签署知情同意书。本研究遵循《赫尔辛基宣言》,经成都医学院第一附属医院医学伦理委员会审批通过。
1.2方法
1.2.1样本量计算根据结局指标为连续变量的随机对照试验样本估算公式,假设把握度为90%(即设β=0.10),检验水准α=0.05。根据既往研究结果[7],预计试验组与对照组等效球镜度的年增长量相差在0.5D以上有意义,标准差为0.70D,两组的试验人数相同,将参数用PASS11.0软件输入,得到N1=N2=41,考虑到20%的失访率,41/0.8=51.25,每组需52例,总样本量为104例,均纳入右眼进行研究。
1.2.2干预方法入选对象根据随机原则分为试验组和对照组。试验组均配戴角膜塑形镜,材料为Boston XO(氟硅丙烯酸酯),内表面反几何四弧设计,试戴及复查均达到理想适配,患者均在每日夜间戴镜至少8h,随访期间若有镜片破损或镜片划痕较重的情况则及时更换镜片。对照组配戴高分子树脂材料框架眼镜,单焦点非球面镜片。向患者及家属强调戴镜及复查的重要性,并建立微信群及QQ群按时提醒并及时解答问题,保证戴镜的安全性。
1.2.3观察指标随访观察戴镜后1wk,1、3、6mo,1a的等效球镜度(SE)、最佳矫正视力(BCVA)、眼轴(AL),视网膜中心(0°)及周边屈光度(鼻侧N30°,鼻侧N20°,鼻侧N10°,颞侧T10°,颞侧T20°,颞侧T30°)。为避免潜在的眼部昼夜变化的混杂影响,检查时间统一为8∶00~11∶00am。检查者为同一名资深眼科主治医师,并经过严格培训及考核。
1.2.3.1眼轴长度不散瞳情况下用IOL Master光学生物测量仪检查,单眼至少连续测量5次,结果可信后取平均值。
1.2.3.2视网膜中心和周边屈光度使用开放视野式的红外自动验光仪WAM5500测定。所有受试者每次检查前都使用复方托吡卡胺滴眼液充分散瞳,以避免调节因素对检查结果的影响。测试房间内周边照明照度约为300Lx,测试台面上的水平照度为500±10Lx,照明均匀度在1~2之间。测量时,嘱受试者通过转动眼球(而非转头)注视固视目标,依次观看N30°、N20°、N10°、0°、T10°、T20°、T30°的7个视标(视标为23cm×17cm大小的Maltese Cross),并询问其是否看清视标,每个视标注视6~7s,每两个视标间隔10s。重复测量5次并取平均值。计算每个视标测量的5次数据的克隆巴赫(信度)系数(Cronbach’s alpha)介于0.792~0.995,说明这5次测量具有较高的可重复性。屈光度测量初始结果为球镜度(S),柱镜度(C)和轴向(θ),换算为等效球镜度(M)进行统计,转换公式:M=S+C/2。RPR=Ma-M0(a代表周边注视角度,0代表中心注视)。复查时快速测定屈光度采用RM8900电脑验光仪。
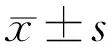
2结果
2.1一般情况试验过程中,试验组有3例(丢失率为5.8%,3/52)、对照组有4例(丢失率为7.7%,4/52)退出试验。退出原因为试验组2例度数增加,不再适配,1例不按时复查、失访。对照组2例不按时复查、失访,2例度数增加,要求转戴角膜塑形镜。随访过程中未发生严重眼前节并发症,2例患者出现镜片划痕较重,1例患者出现镜片丢失,均在1wk内予以更换。试验组早期重影或眩光的有5例(10.2%,5/49),随治疗时间延长(4wk后)症状逐渐消失,不影响日常生活和学习。完成随访的试验组及对照组患者基本情况无统计学意义(P>0.05),具有可比性,见表1。
2.2试验组RPR的情况试验组患者戴镜前各径线RPR均呈远视离焦状态,越靠周边度数越大,鼻颞侧不对称,颞侧更偏远视。戴镜后各时间点、各径线的RPR与戴镜前相比均呈现远视程度减少或近视离焦状态(P<0.05),这种变化在戴镜1mo内最为明显,1mo后各径线RPR基本趋于稳定(P>0.05)。1a后,N10°及N20°呈现轻度远视状态,N30°、T10°、T20°、T30°呈现近视性离焦状态,越靠周边度数越大,鼻颞侧不对称,颞侧更偏近视,见表2,图1。
2.3两组眼轴及RPR的变化1a观察期,两组患者的眼轴均有增加,试验组患者的增加量较对照组少。试验组RPR呈现远视程度减少或近视离焦,而对照组RPR呈现远视程度增加。两组患者的眼轴及各径线RPR的变化(戴镜后-戴镜前)相比均存在统计学意义(P<0.001),见表3。

表1 两组戴镜前基本情况
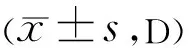
表2 试验组各时间点RPR的变化情况
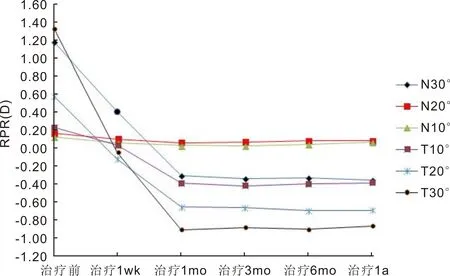
图1 试验组RPR变化趋势图。
2.4试验组RPR变化与眼轴增加量的关系Pearson相关分析结果显示:治疗6mo眼轴差(戴镜后-戴镜前)与N30°、N20°、N10°、T10°、T20°、T30°的RPR差值(戴镜后-戴镜前)均呈正相关关系(P<0.001),r介于0.571~0.619,见表4。治疗1a后,眼轴差(戴镜后-戴镜前)与N30°、N20°、N10°、T10°、T20°、T30°的相对周边屈光度差值(戴镜后-戴镜前)均呈正相关关系(P<0.001),r介于0.729~0.875,见表5。
3讨论
周边屈光状态与近视的发生发展关系密切,并且目前控制近视进展的光学矫治方法均通过诱导形成相对性周边近视离焦状态而实现[3]。角膜塑形镜通过多种因素综合作用使角膜上皮重新分布及基质塑形,引起角膜前表面中央变平和周边变陡,从而导致视网膜周边屈光状态的变化。但周边各径线屈光度的具体变化差异及变化趋势尚未阐明,周边屈光度与眼轴变化之间的相关性尚有争议,故本研究采取前瞻性随机对照试验,与配戴框架眼镜对比,选取Grand seiko WAM5500验光仪对N30°、N20°、N10°、T10°、T20°、T30°位点相对屈光度进行详细研究。
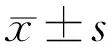
表3 试验组与对照组1a前后眼轴及RPR变化比较
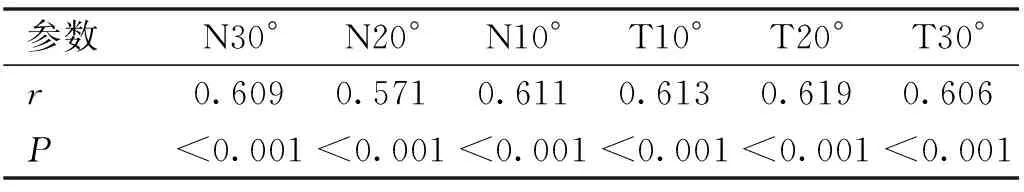
表4 试验组治疗6mo RPR与眼轴变化的相关关系
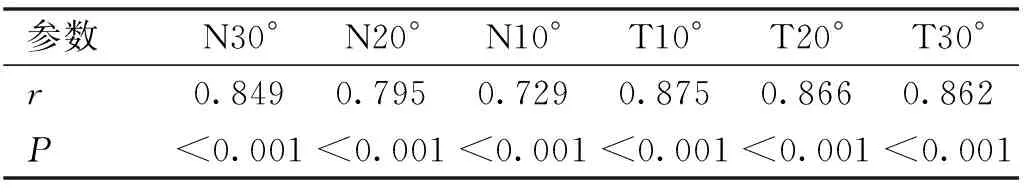
表5 试验组治疗1a RPR与眼轴变化的相关关系
与传统自动电脑验光仪的内置式视标不同,WAM5500是视野开放式的自动红外线验光仪,不会产生近感知调节引起的测量偏差,并且测量时双眼同时注视更加符合日常双眼的工作状态。研究表明[8]该仪器在中心和周边30°范围以内屈光度测量具有较好的重复性和准确性。此外,既往有文献报道[9]配戴OK镜基本不对周边散光度造成影响,对周边屈光度的计算,主要考虑球镜因素,本研究未单独比较散光度,为了减小潜在的散光影响,设定入选对象的顺规散光≤1.0D,逆规散光≤0.5D,且球镜度数/柱镜度数>2。本研究并未将垂直子午线及倾斜子午线RPR纳入研究,因为查阅文献[10]发现沿垂直子午线的RPR试验组和对照组之间的差异较小,且垂直、倾斜子午线的RPR与屈光度的改变相关性较小,水平径线RPR在评估屈光变化时最相关。
本研究结果表明,近视患者周边各径线RPR均呈远视离焦状态(部分患者鼻侧10°呈近视状态,可能与该处对应视乳头凹陷位置有关),远视度数随角度增大而增加,鼻颞侧不对称,颞侧更偏远视。这与陈志等[11]的研究结果一致。配戴角膜塑形镜后,患者水平方位各径线的RPR均呈现远视度数减少或近视离焦状态,这种变化在戴镜1mo内最为明显,1mo后各径线RPR基本趋于稳定。这与Gifford等[12]的研究结果一致,但本研究的随访时间点更密切[(1wk,1、3、6mo,1a)vs(1、6mo,1a)]。1a后,N10°及N20°呈现轻度远视状态,N30°、T10°、T20°、T30°呈现近视性离焦状态,越靠周边度数越大,鼻颞侧不对称,颞侧更偏近视;而框架眼镜组RPR远视程度增加。这与陈志等[11]的研究结果趋势基本一致,但本试验的观察时间更长(1avs1mo)。与魏士飞等[7]的研究结果相似,但本试验的研究位点更详细、观察时间更长[(N30°、N20°、N10°、T10°、T20°、T30°)vs(N30°、N15°、T15°、T30°),1avs6mo]。且这两者的研究均未对戴镜后的RPR变化趋势进行阐述。但与Gifford等[12]观察到的配戴角膜塑形镜1a后各方位RPR仍呈不同程度远视不同(但较戴镜前有所降低),可能与后者的试验对象年龄较大、基础屈光度更低有关[(13.2±2.1岁)vs(11.07±1.81岁),(-2.55±1.32D)vs(-3.89±1.17D)],RPR测量的仪器不同(Shin Nippon SRW-5000vsGrand seiko WAM5500),也有可能是人种差异。
本研究发现配戴角膜塑形镜6mo,眼轴长度的变化与各位点RPR变化均呈正相关关系,相关系数r介于0.571~0.619,1a后,相关系数r介于0.729~0.875,随着RPR近视化程度增加,眼轴增长变慢。Gonzalez-Meijome等[4]也发现两者呈现相关关系,但并未进一步阐明两者之间的具体数值。Queirós等[13]发现1a时间RPR与眼轴及SE的相关系数分别在0.76及0.80左右,与本研究一致。而在Gifford等[12]的研究中,仅发现SE变化和RPR变化之间的相关关系,没有发现眼轴长度变化和RPR变化之间的相关关系,这可能是由于其试验对象的眼轴长度在1a的研究期间基本保持稳定所致,且例数较少仅12例,年龄较大13.2±2.1岁。
虽然本研究发现眼轴长度的变化与各位点RPR变化强相关,但最近的人类研究[6]表明,周边屈光状态可能是近视发展的结果而不是原因,因此尚不清楚RPR的变化是原因还是结果。尽管大部分研究认为OK镜通过改变周边屈光度来诱导其近视控制作用,但其他因素,如眼球基础形态、双目视觉的改变,还有角膜塑形镜引起的调节等改变也可能是潜在的机制[14],因此应考虑这些混杂因素的影响。这项研究的另一个局限性是研究样本量尚不足够,未根据屈光度、年龄详细进行分组,术前基本情况的比较并未根据RPR进行对比,在后续的研究中应进一步完善。
综上,配戴角膜塑形镜后水平方位RPR呈现近视漂移状态,这种变化在戴镜1mo内最为明显,1mo后趋于稳定,RPR变化与延缓眼轴增长有关。
