OCT参数对原发性开角型青光眼性视神经损伤的诊断价值
2021-04-12陈玉敏罗丽丹宋卫平
陈玉敏,罗丽丹,宋卫平,张 桦
0引言
青光眼是临床常见的致盲性眼病,以视网膜神经节细胞进行性凋亡、视神经损伤及视野缺损为主要特征。现有流行病学调查研究显示,亚洲罹患青光眼的人数占世界范围内发病总人数的一半,我国作为亚洲地区人口大国,青光眼发病率较高,且呈现逐年增加的趋势[1-2]。青光眼对视神经及视功能的损伤不可逆,因此对青光眼进行早期诊断及干预具有重要临床价值。根据眼压升高时前房角的状态,青光眼又可分为原发性闭角型青光眼及原发性开角型青光眼,后者发病隐蔽,进展缓慢,早期可不表现出任何症状,不易被察觉,早期发现、诊断是避免视功能进一步丧失的关键。目前关于青光眼发病机制相关的研究指出,视网膜视神经细胞进行性凋亡、轴突逐渐消失为青光眼发生的主要病理基础,视网膜神经纤维层变薄为主要病理变化[3],且有研究表明,在临床上检测到视野缺损之前,青光眼视网膜节细胞的损伤已经发生,直接评估神经节细胞丢失是早期诊断的关键[4-5]。频域光学相干断层成像技术(optical coherence tomography,OCT)是一种非侵入性的眼部影像学检查方式,主要采用低相干光干涉原理,测定组织反射光从而明确内部结构。随着OCT仪器及技术的发展,视乳头旁视网膜神经纤维层(peri-papillary retinal nerve fiber layer,pRNFL)、黄斑区神经节细胞复合体(macular ganglion cell complex,mGCC)均可评估视网膜厚度,为视觉缺损的评估提供依据[6-7]。目前临床上多参考pRNFL厚度变化进行视觉缺损的评估[8-9],对mGCC在评估中的应用价值研究较少。本研究以原发性开角型青光眼患者及正常受试者作为研究对象,采用OCT测定pRNFL、mGCC,分析各指标差异及其与开角型青光眼严重程度的相关性,并探讨其在开角型青光眼中的诊断价值,旨在为开角型青光眼视神经损伤的诊断提供一定参考,现报道如下。
1对象和方法
1.1对象选择2018-01/2020-03我院收治的80例80眼原发性开角型青光眼患者作为研究对象,选取符合纳入标准的1眼进行研究,若两眼均符合纳入标准则随机选择1眼进行分析。纳入标准:(1)符合2014年中华医学会眼科学分会青光眼学组制定的《我国原发性青光眼诊断及治疗专家共识》[10]中的诊断标准,至少符合下列症状中的3种:1)眼压≥21mmHg;2)杯盘比≥0.6或双眼杯盘比差值>0.2;3)RNFL缺损;4)存在早期视野缺损症状。(2)裸眼或最佳矫正视力>0.3,屈光不正≤±6D。(3)行房角检查,在高眼压状态下房角开放。(4)自愿加入本研究并签署知情同意书。排除标准:(1)存在其他视神经、视网膜疾病者。(2)既往有内眼手术史者。(3)合并高血压、糖尿病等全身性疾病者。另择同期于我院查体的100例100眼健康志愿者作为对照组,均自愿加入本研究并签署知情同意书,排除青光眼性视盘损伤、其他眼病、眼部手术者及其他影响视网膜参数的局部或全身性疾病,对照组受试者行眼底检查,随机选择其中1眼进行研究。亚组分组[11]:采用Hodapp-Parrish-Anderson视野分期法进行亚组分组,早期组,MD≥-6dB;中期组,-12dB≤MD<-6dB;晚期组,MD<-12dB。所有视野检查均由同一名资深医师进行检查,经检验可信度均在正常范围,假阳性≤15%,固视丢失率≤20%。本研究通过医院伦理委员会审核(编号20180083)。
1.2方法OCT检查:采用高分辨血流OCT(Cirrus HD-OCT-5000)进行检查,检查在暗室下进行,受试者瞳孔保持自然状态,嘱受试者将下颌、前额靠在下颌托及前额固定装置上,调整桌面高度以保持舒适度,嘱受试者注视内固视光标,根据屈光状态矫正以获得较清晰的图像;设置扫描模式为Macula模式,测定上、下方及平均pRNFL值、mGCC厚度值;设定模式为Disc模式,测定上方、下方、鼻侧、颞侧及全周pRNFL厚度值,筛选拍摄位置端正,影像质量高的图像,从这些图像中获取上述参数。
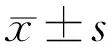
2结果
2.1两组受试者一般资料比较两组受试者性别组成、年龄、眼别等一般资料比较差异无统计学意义(P>0.05),眼压、视野MD、等效球镜比较,差异均有统计学意义(P<0.001),见表1。
2.2不同亚组患者pRNFL及mGCC参数比较入组患者早期组24例、中期组39例、晚期组17例,各组患者pRNFL、mGCC参数比较差异均有统计学意义(P<0.05),早期组患者上方、下方、平均pRNEL及上方、下方、平均mGCC均显著低于对照组,中期组及晚期组各方位pRNFL、mGCC参数均显著低于对照组;晚期组青光眼患者上方、下方、鼻侧平均pRNFL及上方、下方及平均mGCC显著低于早期组、中期组,中期组患者各指标显著低于早期组,差异具统计学意义(P<0.05),见表2。

表1 两组受试者一般资料比较
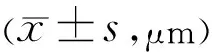
表2 不同视神经损伤程度患者pRNFL及mGCC参数比较

表3 pRNFL、mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析
2.3 pRNFL、mGCC参数与原发性开角型青光眼严重程度的相关性分析Spearman相关性分析示,pRNFL与原发性开角型青光眼严重程度呈负相关关系(r上方=-0.352,r下方=-0.396,r鼻侧=-0.395,r颞侧=-0.290,r平均=-0.597,均P<0.05);mGCC与原发性开角型青光眼严重程度呈负相关关系(r上方=-0.300,r下方=-0.304,r平均=-0.427,均P<0.05)。
2.4 pRNFL、mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析上方pRNFL、下方pRNFL、鼻侧pRNFL、颞侧pRNFL、平均pRNFL诊断原发性开角型青光眼视神经损伤的曲线下面积为0.693、0.846、0.676、0.579、0.844,上方mGCC、下方mGCC及平均mGCC诊断原发性开角型青光眼视神经损伤的曲线下面积分别为0.542、0.677、0.676;在各指标中,下方pRNFL、平均pRNFL诊断效能最高,见图1、表3。

图1 pRNFL、mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析。
2.5 pRNFL联合mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析平均pRNFL联合平均mGCC诊断原发性开角型青光眼视神经损伤的曲线下面积为0.883,见图2、表4。
3讨论
原发性开角型青光眼的早期诊断及治疗一直是青光眼防治工作的重点及难点,该类型青光眼发病极为隐匿,早期多无明显症状,诊断较为困难,多数患者出现特征性临床表现就诊时已出现不可逆的视神经损伤,预后较差。

表4 pRNFL联合mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析

图2 pRNFL联合mGCC参数对原发性开角型青光眼视神经损伤的诊断价值分析。
目前视野检查仍为诊断视野缺损的标准,但该方法主观性较强,对受试者配合度要求较高,难以准确测定。OCT具有无创、快捷、重复率高等优点,其具有较高的分辨率及准确度,可为眼部疾病提供很多结构参数[12-13]。
目前认为,青光眼的主要病理过程为视网膜神经节细胞凋亡及轴突的萎缩,因此检测视网膜神经节细胞的水平可明确视神经的早期损伤,为诊断提供早期依据[14]。临床上多使用pRNFL厚度及视盘相关参数进行视神经损伤的诊断及评估,除pRNFL,视网膜神经节细胞还分布在神经节细胞层及轴突内丛状层,这3层结构即为mGCC。研究表明,视网膜神经节细胞胞体在大部分区域仅分布为1层,在视盘周围为2~3层,而在黄斑区可多达8层以上,黄斑区附近包含一半以上视网膜节细胞胞体,因此mGCC厚度的变化理论上比pRNFL厚度更加符合青光眼病理结构改变特征[15-17]。本研究比较了不同程度原发性开角型青光眼患者临床参数,结果显示随着青光眼严重程度的升高,上方、下方、鼻侧、平均pRNFL及上方、下方、平均mGCC等参数均下降,提示青光眼可伴有这些指标的改变,且与视野缺损严重程度相关,与既往研究结果一致[18-19]。值得注意的是,与对照组比较,早期组患者上方、下方、平均pRNEL及上方、下方、平均mGCC均显著低于对照组,其中鼻侧、颞侧pRNEL均未见明显变化,提示在青光眼病变早期,上方、下方pRNFL及mGCC可能最先发生变化。目前认为神经纤维束性视野缺损特点与视网膜神经纤维的解剖学结构密切相关,不同方位病变情况对视神经程度的关系存在一定差异。视神经可分为乳头黄斑束神经纤维、上下方弓形神经纤维及鼻侧放射状神经纤维,其中乳头黄斑束神经纤维起源于黄斑部,进入视乳头的颞侧;上下方弓形神经纤维来自黄斑颞侧及下方,进入乳头上下级,在视野图投射在上下Bjerrun区域及鼻侧周边,该部分神经纤维分布较为密集,极易出现相应的视野缺损;鼻侧放射状神经纤维主要起源于视网膜鼻上、鼻下象限,进入视乳头鼻侧[20-23]。既往开展的一项临床研究表明,在早期青光眼中,部分pRNFL厚度差异未见明显变化,但各部位GCC厚度均有明显差异,推测在青光眼早期GCC的改变可能先于RNFL,推测其原因可能与视网膜神经节抵抗能力较差有关[24],本研究也证实了早期青光眼即可发生GCC的变化,但是否先于RNFL未能得到准确定论,分析其原因可能为患者严重程度不同所致,未来可能需要收集青光眼视野缺损程度更轻的病例,分析在更为早期的阶段各参数的变化。
本研究采用ROC曲线分析了不同区域pRNFL、mGCC诊断原发性开角型青光眼的价值,结果显示各区域参数值诊断原发性开角型青光眼的曲线下面积均在0.5以上,提示OCT测定的青光眼参数对青光眼有一定诊断价值,可为临床诊断提供一定参考。目前较少有研究报道不同区域参数值诊断原发性开角型青光眼的价值,且不同研究报道结果存在较大差异,李莉等[24]开展的一项研究证实早期原发性开角型青光眼患者鼻侧及颞侧pRNFL不能较好的诊断,其余均可较为有效的诊断,其中下方pRNFL、下方mGCC诊断早期、中晚期原发性开角型青光眼的曲线下面积最高;仲妍等[23]证实不同部位pRNFL诊断青光眼的曲线下面积均高于0.7,其中上方pRNFL诊断青光眼的曲线下面积最大,颞侧次之,下方pRNFL最小;本研究结果证实下方pRNFL、平均pRNFL及下方mGCC、平均mGCC对原发性开角型青光眼的诊断价值相对较高,与前者研究有一定差异,分析其原因可能与入组患者青光眼类型、比例差异所致。本研究另外探讨了pRNFL、mGCC两者联合的诊断效能,结果显示,平均pRNFL联合平均mGCC诊断原发性开角型青光眼视神经损伤的曲线下面积为0.883,高于任意区域参数单独诊断,提示在诊断中结合多个指标进行分析有助于提高准确诊断。
综上,OCT测定pRNFL、mGCC等参数与原发性开角型青光眼视神经损失程度密切相关,两者对原发性开角型青光眼有较高的诊断价值,临床可将其用于诊断及病情评估。但本研究存在一定局限性,本研究样本量较少,且未纳入青光眼疑似病例,在计算时可能存在一定偏倚,未来仍有待进一步扩大样本量并进一步进行验证。
