人工周期疗法联合脱氢表雄酮在卵巢储备功能低下治疗中的效果以及对激素水平的影响
2021-04-01黄芳赵花彭顺英
黄芳 赵花 彭顺英
卵巢储备是指卵巢皮质区卵泡生长、发育以及形成可受精的卵母细胞的能力,卵巢储备功能则是指卵巢产生卵子的数量与卵子质量的潜能,其可以直接反映女性的生育潜能以及生殖内分泌功能情况。近几年来,不孕女性中卵巢储备功能低下的占比逐渐提高,成为目前临床治疗不孕症的一项难题[1]。卵巢储备功能低下患者常存在流产率高、妊娠率低等表现,可严重影响女性患者的家庭和睦以及生活质量[2]。近年来随着医疗水平提升以及临床研究逐步深入,脱氢表雄酮成为广泛应用于临床中的药物,该药物在改善患者卵巢储备功能方面有理想作用,且可以提升患者的妊娠率,改善妊娠结局[3]。本文主要分析脱氢表雄酮治疗卵巢储备功能低下患者的临床疗效,旨在为今后临床疾病治疗药物与方案的选择提供参考,其详细研究内容整理如下。
1 资料与方法
1.1 一般资料 选择本院生殖门诊2017 年9 月~2019 年9 月收治的180 例卵巢储备功能低下患者作为研究对象,根据治疗方案不同将其分为芬吗通组、人工周期组以及人工周期联合脱氢表雄酮组,每组60 例。芬吗通组患者平均年龄(29.96±2.77)岁;平均不孕年限(4.31±1.54)年;平均月经初潮年龄(14.78±1.52)岁。人工周期组患者平均年龄(29.28±2.11)岁;平均不孕年限(4.85±1.79)年;平均月经初潮年龄(14.22±1.74)岁。人工周期联合脱氢表雄酮组患者平均年龄(29.35±2.15)岁;平均不孕年限(4.79±1.81)年;平均月经初潮年龄(14.25±1.78)岁。三组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入、排除及脱落标准
1.2.1 纳入标准 年龄<40 岁的患者;有≥1 年性生活史、未避孕但未孕的患者;卵巢功能储备不足,月经周期第3 天FSH 在10~40 IU/L 的患者;彩超检查结果显示双侧卵巢基础AFC≤5 个的患者。
1.2.2 排除标准 经临床检查确定有子宫内膜病变的患者;因免疫性、子宫、配偶精液异常等因素所致不孕的患者;近3 个月接受过激素治疗的患者;有卵巢手术史的患者。
1.2.3 脱落标准 中途因无法耐受药物不良反应停止用药的患者;中途失访或者退出研究的患者。
1.3 方法 芬吗通组患者接受芬吗通治疗,服用方法与剂量:月经第5 天开始1 粒/次,1 次/d,于饭后0.5 h口服。人工周期组患者接受戊酸雌二醇与黄体酮胶囊人工周期治疗,用药方式均为口服,戊酸雌二醇为1 次/d,1 片/次,在晚餐后30 min 用药,连续用药28 d,停药以后在月经来潮第1 天开始用药;各月经周期的后10 d 服用黄体酮胶囊进行治疗,2 次/d,100 mg/次。停药以后等月经来潮,在月经第5 天开始重复用药,若患者停药以后未来月经,在停药1 周后重复应用上述药物,3 个用药周期为1 个疗程。人工周期联合脱氢表雄酮组患者在人工周期组基础上接受脱氢表雄酮治疗:脱氢表雄酮用药方式为口服,3 次/d,25 mg/次,连续开展3 个月经周期的用药治疗。
1.4 观察指标及判定标准
1.4.1 观察并比较三组患者的激素(LH、E2以及FSH)水平。治疗前和治疗后在当月月经的第2~4 天采集晨间空腹静脉血待检,以电化学发光全自动免疫分析仪与相配套的试剂盒进行检测。
1.4.2 记录并比较三组患者的卵巢储备功能指标(卵巢体积、子宫内膜厚度以及AFC),通过阴道彩超检查,记录卵巢体积、子宫内膜厚度以及双侧卵巢AFC。
1.4.3 分析并比较三组患者的不良反应(乳房胀痛、胃肠道不适以及下腹痛)发生情况与妊娠率。
1.5 统计学方法 采用SPSS20.0统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 三组患者激素水平比较 三组治疗前后LH 水平对比差异无统计学意义(P>0.05);三组治疗前E2、FSH水平比较差异均无统计学意义(P>0.05);治疗后,人工周期联合脱氢表雄酮组的E2、FSH 水平均优于芬吗通组和人工周期组,差异具有统计学意义(P<0.05)。见表1。
2.2 三组患者卵巢储备功能指标比较 治疗前后,三组患者的卵巢体积对比差异无统计学意义(P>0.05);治疗后,人工周期联合脱氢表雄酮组患者的子宫内膜厚度、AFC 均优于芬吗通组和人工周期组,差异具有统计学意义(P<0.05)。见表2。
2.3 三组患者不良反应发生情况以及妊娠情况比较 三组患者的妊娠率和胃肠道不适、下腹痛、乳房胀痛发生率比较,差异均无统计学意义(P>0.05)。见表3。
表1 三组患者激素水平比较()
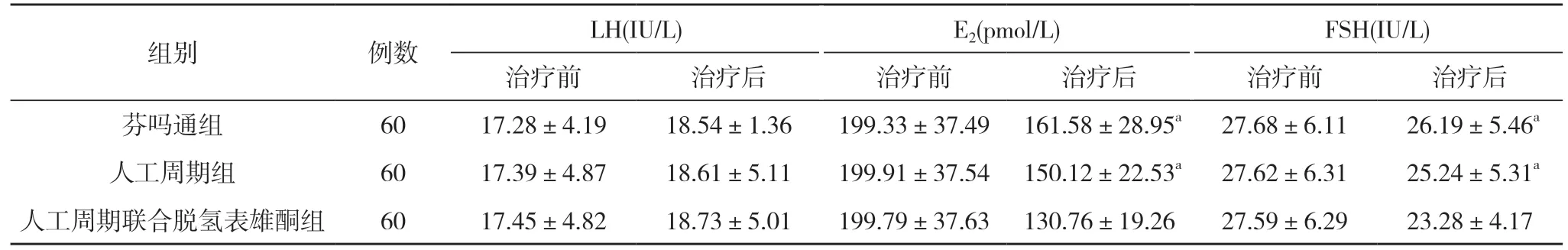
表1 三组患者激素水平比较()
注:与人工周期联合脱氢表雄酮组比较,aP<0.05
表2 三组患者卵巢储备功能指标比较()
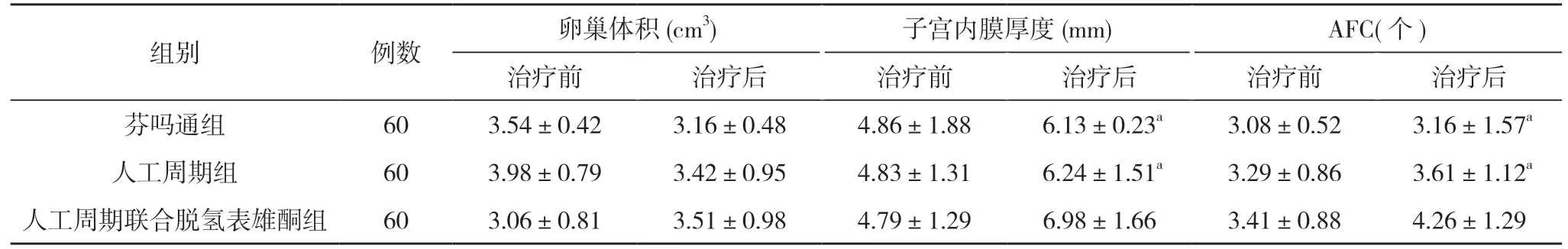
表2 三组患者卵巢储备功能指标比较()
注:与人工周期联合脱氢表雄酮组比较,aP<0.05
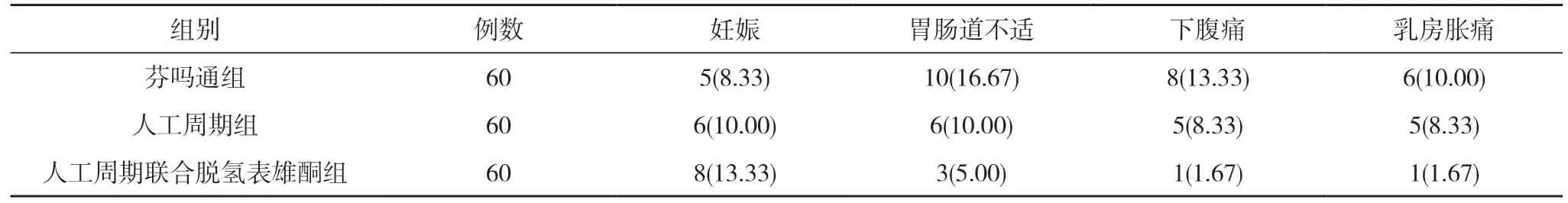
表3 三组患者不良反应发生情况以及妊娠情况比较[n(%)]
3 讨论
近年来,不孕症的临床发病率随着社会生活压力的提升、生活环境的污染以及女性生育年龄的推迟呈现逐年递增的趋势[4]。卵巢储备功能低下是指女性卵巢产生优质卵母细胞的能力较弱,生育能力降低且常伴有性激素异常情况。在不孕症患者中,卵巢储备功能下降占比约为10%左右[5],该疾病对女性的生殖健康以及生活质量存在严重不良影响,若患者未获得及时有效的治疗,可进一步演变为卵巢早衰。因卵巢储备能力低下为卵巢因素所致的女性生殖内分泌功能障碍性疾病,患者的雌激素水平受病情影响明显下降,在导致不孕的同时,可诱发骨质疏松以及心脑血管疾病[6,7]。为此尽早预测及改善患者的卵巢功能情况以及卵巢反应等,可以延缓卵巢早衰,进而促进妊娠率的提升。
脱氢表雄酮为人体血液循环当中含量较为丰富的甾体物质,主要以脱氢表雄酮硫酸酯的形式进入至血液循环当中,具备弱雄激素的作用,于外周组织主要转化成睾酮与E2发挥间接生物学的效应。有研究显示,脱氢表雄酮的水平会随着人群年龄的增长而不断下降,其中,在20~30 岁间会达到最高峰值,而后则会以2%的水平逐年下降,在80 岁时会达到最低值,此时的峰值约为10%~20%。可以肯定的是,脱氢表雄酮在卵泡内类固醇激素合成中属于较为重要的前体激素,其不单单作用于甾体激素中,在其他方面也有较为显著的作用,如改善患者抑郁效果、保护患者中枢神经、改善血脂状况以及预防骨质疏松等,对于人体益处较大。
脱氢表雄酮为具备雄激素活性的一种激素,在人体循环系统以及组织器官当中广泛分布,由中枢神经系统、肾上腺以及卵巢卵泡膜细胞分泌,于外围组织中转化为具有较高活性的雄激素[8,9]。脱氢表雄酮在人体内胆(的)分泌量可随着年龄增长逐渐减少,在欧美国家中常用作抗衰老保健品。近年来随着临床相关研究逐渐深入,发现脱氢表雄酮和患者卵巢功能之间有密切关联。脱氢表雄酮于生理剂量下可以作为雌激素前体激素,提高血液中胰岛素样生长因子浓度[10,11]。临床相关实验证明[12],为实验鼠注射脱氢表雄酮,可以成功诱发多囊卵巢综合征。除此之外,该药物可以有效改善卵巢储备功能,有利于控制或降低胚胎非整倍体的几率,以促进妊娠结局的改善[13,14]。
本次研究中,三组治疗前后LH 水平对比差异无统计学意义(P>0.05);三组治疗前E2、FSH 水平比较差异均无统计学意义(P>0.05);治疗后,人工周期联合脱氢表雄酮组的E2、FSH 均优于芬吗通组和人工周期组,差异具有统计学意义(P<0.05)。治疗前后,三组患者的卵巢体积对比差异无统计学意义(P>0.05);治疗后,人工周期联合脱氢表雄酮组患者的子宫内膜厚度、AFC均优于芬吗通组和人工周期组,差异具有统计学意义(P<0.05)。三组患者的妊娠率和胃肠道不适、下腹痛、乳房胀痛发生率比较,差异均无统计学意义(P>0.05)。该研究结果进一步表明,为卵巢储备功能低下患者实施人工周期治疗的同时应用脱氢表雄酮治疗的效果显著,其可以有效改善患者的卵巢微环境,从而提升妊娠成功率。分析其原因,可能由于脱氢表雄酮可以提高患者机体血液中胰岛素样生长因子浓度,可作为雌激素前体激素以及雄激素受体的配合体,同FSH 共同激发卵泡分化生长,对卵泡募集有促进作用,在改善卵巢微环境、提升妊娠成功率方面有重要作用[15]。
总之,脱氢表雄酮治疗卵巢储备功能低下患者的临床疗效显著,有进一步推广实施的价值。
