牙周组织再生术联合口腔正畸对牙周炎患者牙周状态及血清IL-8、IL-6、TNF-α 水平的影响
2021-03-20赵飞
赵飞
(河南省洛阳市妇幼保健院口腔科 洛阳471000)
牙周炎是累及牙龈、牙周膜、牙槽骨和牙骨质四种牙周支持组织的慢性感染性疾病,往往引发牙周支持组织的炎性破坏,临床主要表现为牙龈出血、牙周溢脓、牙齿松动、口臭等[1]。 牙周组织再生术是临床治疗牙周炎的常用方式之一,虽可修复牙周炎患者牙周缺损,但可导致牙齿错位、细菌感染等不良反应[2]。 口腔正畸不仅可修整牙齿排列不整齐、牙齿颜色异常等,还可矫正颌骨及颅面,达到美容的效果,常用来治疗牙颌畸形,且效果显著。 本研究旨在探讨牙周组织再生术联合口腔正畸对牙周炎患者牙周状态及血清白介素-6(IL-6)、白介素-8(IL-8)、肿瘤坏死因子-α(TNF-α)水平的影响。 现报道如下:
1 资料与方法
1.1 一般资料 选取2016 年10 月~2019 年10 月于我院治疗的牙周炎患者60 例,以随机数字表法分为观察组与对照组,每组30 例。 对照组男18 例,女12 例;年龄22~43 岁,平均(32.39±2.03)岁;首次病发至入院时间1~13 个月,平均(8.22±0.53)个月;牙周炎类型: 侵袭性19 例, 慢性11 例。 观察组男16例,女14 例;年龄21~41 岁,平均(32.56±2.41)岁;首次病发至入院时间1~12 个月,平均(8.17±0.52)个月;牙周炎类型:侵袭性20 例,慢性10 例。 两组患者性别、年龄、首次病发至入院时间、牙周炎类型等一般资料比较无显著性差异,P>0.05, 具有可比性。本研究已由医院医学伦理委员会审核,并批准实施。
1.2 入组标准 诊断标准:参照《临床疾病诊断及疗效判定标准》[3]中的相关诊断标准。 纳入标准:符合上述的诊断标准;3 个月内未接受过牙周治疗;告知患者及家属,且取得同意。 排除标准:患有其他口腔疾病者;患有心、肝等其他器质性疾病者;患有意识障碍及精神紊乱者;伴有严重慢性疾病者;入院前服用过抗生素药物治疗者;妊娠或哺乳期妇女。
1.3 治疗方法 对照组采取牙周组织再生术治疗:于缺损区沿龈沟作水平切口, 间隔1 颗牙作垂直松弛切口,翻开黏骨膜瓣后清除缺损区肉芽组织,修整屏障膜后悬吊缝合固定膜,清洗口腔。观察组在对照组的基础上使用口腔正畸治疗: 于已清除的缺损处进行贴面缝合,并以滑动法关闭牙间隙,整齐排列牙周组织,再佩戴半隐形托槽矫治器。两组均于治疗后3 个月观察疗效。
1.4 观察指标 (1)比较两组临床疗效。参照《牙周病诊疗指南》[4]中的相关疗效评价标准。 治愈:患者牙周无红肿、疼痛等症状,且牙周外观已和发作前无差别;有效:患者牙周存在轻微的红肿、疼痛等症状,且牙周外观已基本改善至发作前;无效:患者牙周依旧存在严重的红肿、疼痛等症状,且牙周外观未有改善。治愈+有效=治疗总有效。(2)比较两组治疗前后牙周状态指标。 用钝头探针探测牙周探诊深度(PD)及附着水平(AL),检查牙龈形状、牙龈状况、出血情况等,以0~3 分记录牙龈指数(GI),分数越高表明患者牙龈状况越差。(3)比较两组治疗前后血清IL-8、IL-6、TNF-α 水平。 采集患者5 ml 的空腹静脉血,经3 000 r/min 离心10 min,分离血清,采用酶联免疫吸附法测定血清IL-8、IL-6、TNF-α 水平。
1.5 统计学方法 使用SPSS21.0 统计学软件对数据进行分析处理。计量资料以(±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组牙周状态指标比较 与治疗前相比,治疗后两组PD、AL、GI 水平均降低,且观察组降低幅度大于对照组,P<0.05,差异有统计学意义。 见表1。
表1 两组牙周状态指标比较( ±s)
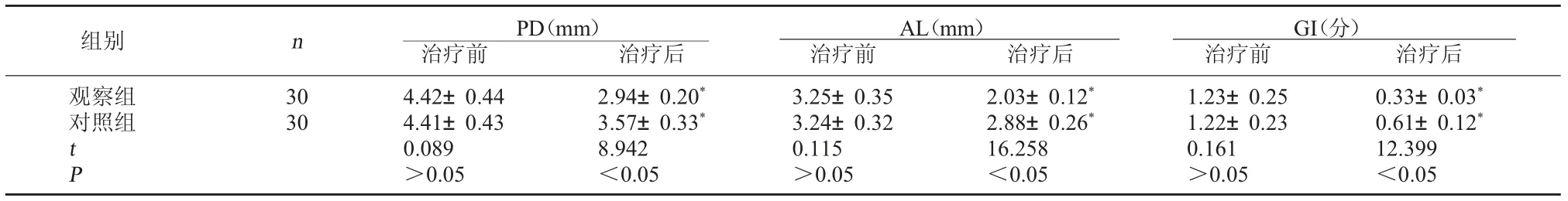
表1 两组牙周状态指标比较( ±s)
注:与同组治疗前比较,*P<0.05。
GI(分)治疗前 治疗后观察组对照组组别 n PD(mm)治疗前 治疗后AL(mm)治疗前 治疗后30 30 tP 4.42±0.44 4.41±0.43 0.089>0.05 2.94±0.20*3.57±0.33*8.942<0.05 3.25±0.35 3.24±0.32 0.115>0.05 2.03±0.12*2.88±0.26*16.258<0.05 1.23±0.25 1.22±0.23 0.161>0.05 0.33±0.03*0.61±0.12*12.399<0.05
2.2 两组血清IL-8、IL-6、TNF-α 水平比较 与治疗前相比, 治疗后两组血清IL-8、IL-6、TNF-α 水平均降低,且观察组降低幅度大于对照组,P<0.05,差异有统计学意义。 见表2。
表2 两组血清IL-8、IL-6、TNF-α 水平比较(pg/ml, ±s)
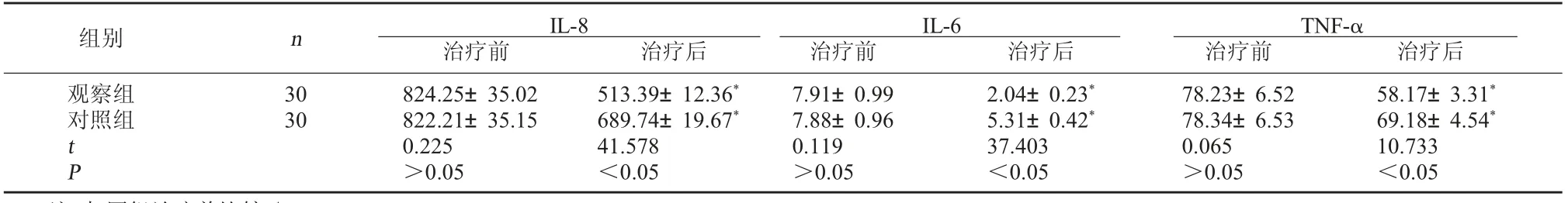
表2 两组血清IL-8、IL-6、TNF-α 水平比较(pg/ml, ±s)
注:与同组治疗前比较,*P<0.05。
TNF-α治疗前 治疗后观察组对照组组别 n IL-8 IL-6治疗前 治疗后治疗前 治疗后30 30 tP 824.25±35.02 822.21±35.15 0.225>0.05 513.39±12.36*689.74±19.67*41.578<0.05 7.91±0.99 7.88±0.96 0.119>0.05 2.04±0.23*5.31±0.42*37.403<0.05 78.23±6.52 78.34±6.53 0.065>0.05 58.17±3.31*69.18±4.54*10.733<0.05
2.3 两组治疗效果比较 观察组治疗总有效率高于对照组,P<0.05,差异有统计学意义。 见表3。
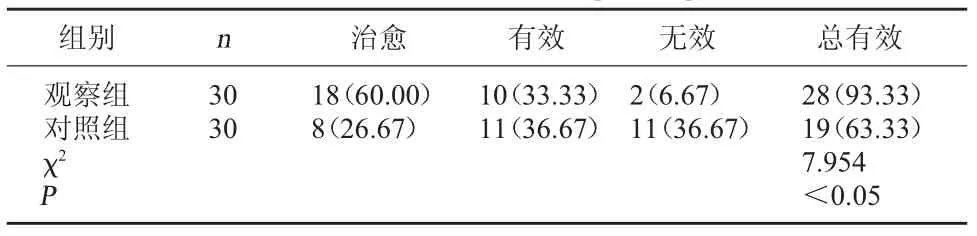
表3 两组治疗效果比较[例(%)]
3 讨论
牙周炎的病因主要为食物嵌塞、牙菌斑、牙结石、吸烟等,可导致牙齿畸形,甚至牙周组织坏死,严重影响患者生活质量[5]。 牙周组织再生术主要是利用生物膜阻止龈沟上皮的根面生长,造成空间,诱导具有牙周组织再生潜力的牙周膜细胞冠向移动并生长分化,形成新生的牙周组织,但单一使用疗效受限。口腔正畸借助机械的嵌合力,可对牙齿进行排列矫正及平衡咬合结构,弥补牙周组织再生术无法矫正牙齿畸形的不足[6~7]。 本研究结果显示,治疗后观察组治疗总有效率较对照组高,且PD、AL、GI 水平均低于对照组,提示牙周组织再生术联合口腔正畸可提高疗效,改善患者牙周状态。
IL-8 可促进中性粒细胞聚集, 提高超氧化物释放量, 从而加重炎症反应, 促进牙周炎病情发展;IL-6 是一种多效应细胞因子, 可促进其他炎症介质释放,促进生成急性反应期蛋白质,进而加重牙周炎症反应,对牙槽骨造成损伤;TNF-琢则可促进IL-8、IL-6 等炎症介质合成,提高内皮细胞的粘附性,进而导致局部出现炎症级联反应,减弱牙周组织的修复能力, 加重病情。 而口腔正畸对患者造成的创口较小,可降低对患者的损伤,且可贴面修复牙周组织,增强抗感染能力,进而达到抗炎的目的。本研究结果显示, 治疗后观察组患者血清IL-8、IL-6、TNF-琢 水平均低于对照组, 提示牙周组织再生术联合口腔正畸可降低牙周炎患者血清IL-8、IL-6、TNF-琢水平,进而抑制机体炎症反应,与唐春梅等[8]的研究结果基本一致。综上所述,牙周组织再生术与口腔正畸联合,可提高牙周炎患者的治疗总有效率,且可修复牙周的破损,同时降低血清IL-8、IL-6、TNF-琢 水平,进而抑制机体炎症反应,值得临床应用与推广。
